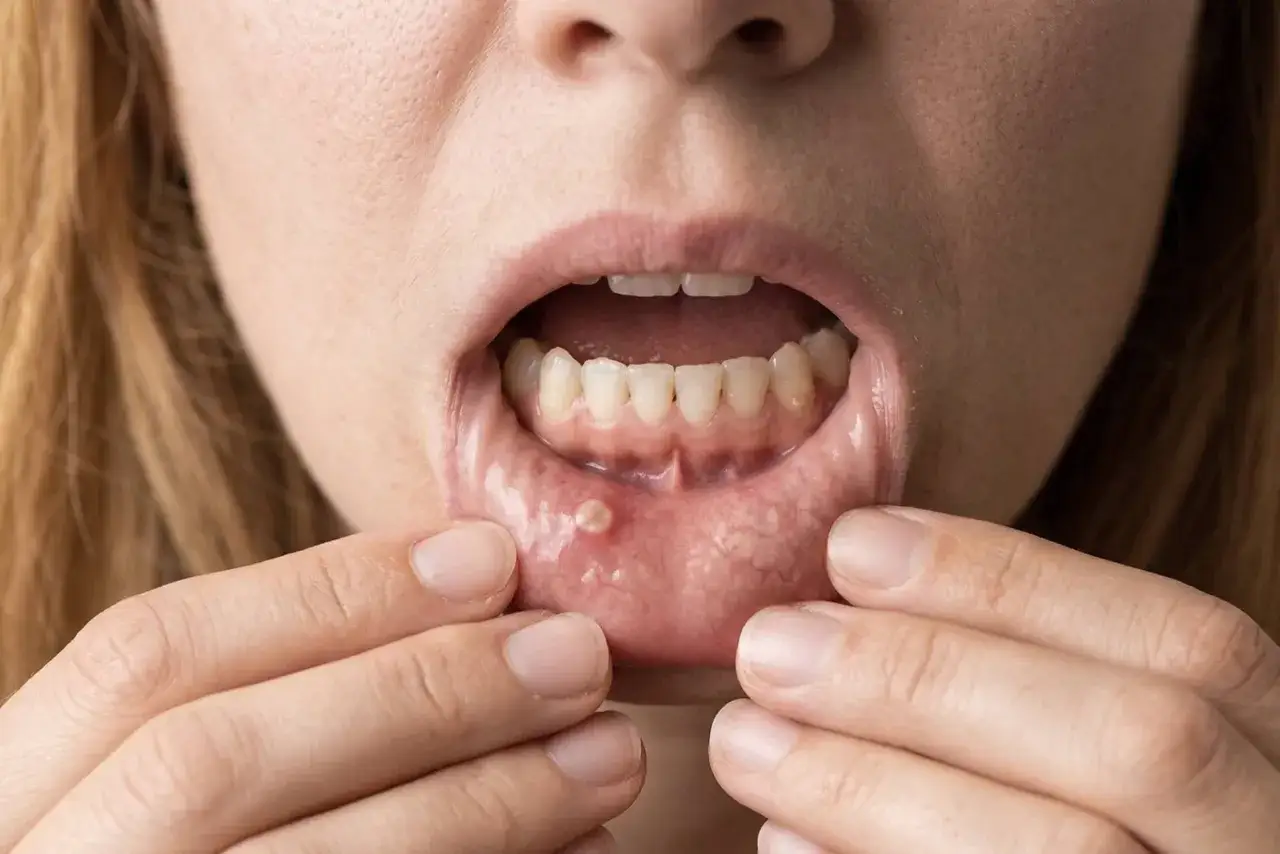
Rak jamy ustnej to nie jest jedna choroba o jednym obrazie. Najczęściej zaczyna się dyskretnie: od owrzodzenia, zaczerwienienia, białej lub czerwonej plamy, zgrubienia albo bólu, który nie chce minąć. W tym tekście wyjaśniam, jak rozpoznać niepokojące zmiany, kto jest w grupie ryzyka, jak przebiega diagnostyka i na czym realnie polega leczenie.
Najważniejsze fakty, które warto znać od razu
- Zmiana w jamie ustnej, która nie goi się dłużej niż 3 tygodnie, wymaga kontroli u dentysty lub lekarza.
- Najczęstsze sygnały ostrzegawcze to owrzodzenie, biała lub czerwona plama, guz, ból, trudność w połykaniu i powiększony węzeł na szyi.
- Najsilniejsze czynniki ryzyka to palenie i alkohol, zwłaszcza gdy występują razem.
- Rozpoznanie zwykle wymaga badania jamy ustnej, a ostatecznie biopsji, czyli pobrania wycinka do oceny pod mikroskopem.
- W leczeniu najczęściej stosuje się operację, czasem także radioterapię i chemioterapię, zależnie od stadium i położenia zmiany.
- Największą różnicę w profilaktyce robi ograniczenie tytoniu, alkoholu i regularne kontrole stomatologiczne.
Czym jest nowotwór jamy ustnej i jak się rozwija
Najczęściej mówimy o nowotworze wywodzącym się z błony śluzowej, czyli z delikatnej wyściółki policzków, języka, dziąseł, podniebienia twardego i dna jamy ustnej. W praktyce dominuje rak płaskonabłonkowy - to nowotwór powstający z komórek nabłonka, które normalnie chronią wnętrze jamy ustnej przed urazami i infekcjami.
To ważne rozróżnienie, bo nie każda zmiana w ustach oznacza od razu nowotwór. Część z nich jest zwykłym urazem, aftą albo stanem zapalnym. Problem zaczyna się wtedy, gdy zmiana nie chce się zagoić, powiększa się, twardnieje albo zmienia kolor. Wczesne postacie mogą wyglądać niepozornie: jak afta, ranka po przygryzieniu policzka, biała plama na języku albo czerwone, miejscowe podrażnienie.
W praktyce zwracam uwagę na to, czy zmiana jest jednostronna, utrzymuje się mimo leczenia domowego i czy ma cechy, które sugerują zaburzenie dojrzewania komórek śluzówki. Do takich sygnałów należą między innymi leukoplakia - biała plama, oraz erythroplakia - intensywnie czerwona plama. To nie są jeszcze rozpoznania raka, ale są to zmiany, których nie warto odkładać „na potem”. Kiedy rozumiem już, jak taki proces może wyglądać, naturalnie przechodzę do objawów, które najczęściej dają pierwszy alarm.
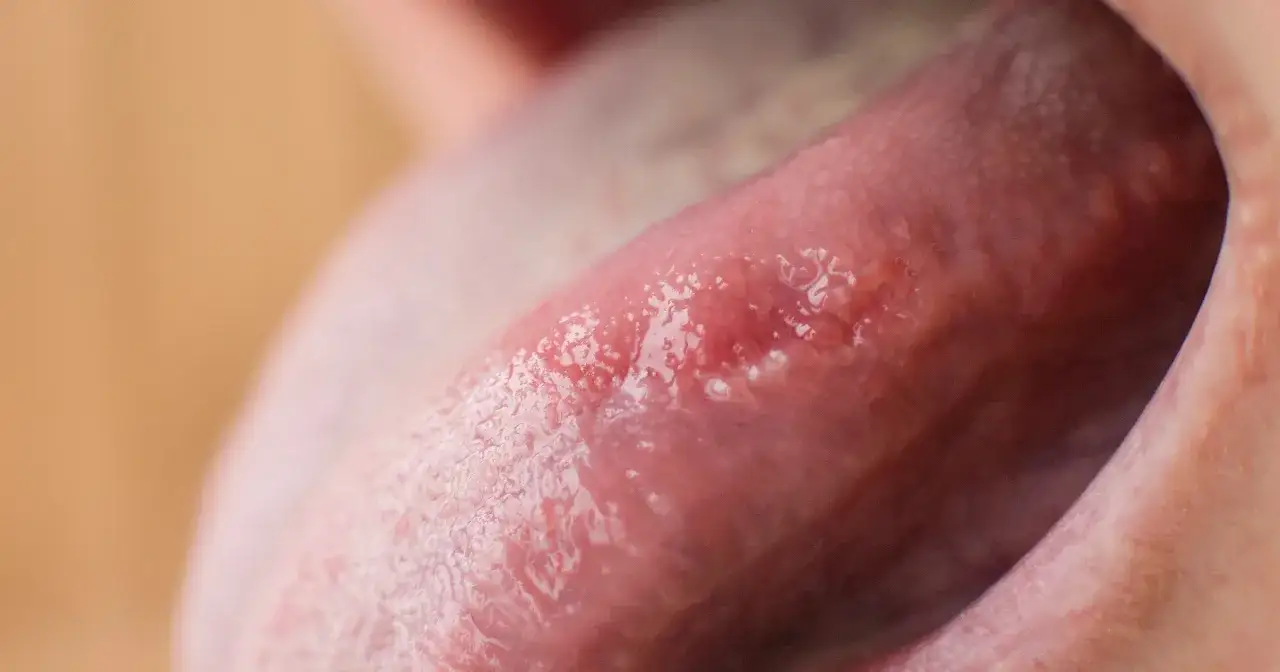
Objawy, które powinny skłonić do wizyty
Najbardziej zdradliwe w chorobach tej okolicy jest to, że na początku nie muszą boleć. Człowiek widzi niewielką zmianę, przyzwyczaja się do niej i czeka, aż sama zniknie. Ja zawsze zwracam uwagę bardziej na czas trwania niż na sam wygląd, bo owrzodzenie, które utrzymuje się tygodniami, jest sygnałem ostrzegawczym nawet wtedy, gdy nie wygląda dramatycznie.
NHS przyjmuje jako ważny próg alarmowy zmianę, która utrzymuje się ponad 3 tygodnie. To sensowne kryterium w codziennej praktyce, bo zwykłe podrażnienie, afta czy przygryzienie śluzówki zwykle powinny wyraźnie się poprawiać dużo szybciej.
| Cecha | Częściej wygląda jak podrażnienie | Bardziej niepokojący sygnał |
|---|---|---|
| Czas trwania | Poprawa w kilka dni | Brak gojenia po 2-3 tygodniach |
| Ból | Ból po konkretnym urazie lub jedzeniu | Zmiana bywa bezbolesna albo ból narasta bez jasnej przyczyny |
| Wygląd | Mała, powierzchowna ranka | Biała lub czerwona plama, zgrubienie, owrzodzenie z twardym brzegiem |
| Dynamika | Stopniowe gojenie | Powiększanie się, krwawienie, nawroty w tym samym miejscu |
Do objawów, których nie ignoruję, należą też:
- guzek lub zgrubienie w jamie ustnej albo na wardze,
- ból przy żuciu, połykaniu lub mówieniu,
- uczucie drętwienia języka, policzka lub wargi,
- chwiejność zęba bez oczywistej przyczyny,
- guz na szyi,
- chrypka, która nie ustępuje,
- niezamierzona utrata masy ciała.
Ważny szczegół: wczesna zmiana może wyglądać jak zwykły aftowy ubytek, ale nie zachowywać się jak afta. To właśnie zachowanie zmiany, a nie sam jej „ładny” albo „brzydki” wygląd, najczęściej przesądza o dalszej diagnostyce. Za tymi sygnałami stoją konkretne czynniki ryzyka, które warto znać, zanim zaczną działać po cichu.
Co zwiększa ryzyko zachorowania
Najmocniejsze związki z tym nowotworem mają tytoń i alkohol. Ryzyko rośnie zarówno przy paleniu papierosów, jak i przy innych formach używania tytoniu. Gdy dochodzi do tego regularne picie alkoholu, niebezpieczeństwo wyraźnie się kumuluje. To nie jest abstrakcyjna teoria z podręcznika - to wciąż najczęstszy, praktyczny mechanizm, który widzę w wywiadach pacjentów z chorobami tej okolicy.
U osób palących ryzyko jest wielokrotnie wyższe niż u osób, które nigdy nie paliły. Dobra wiadomość jest jednak konkretna: po rzuceniu palenia ryzyko spada z czasem. Po 5-9 latach może obniżyć się o około połowę, a po 20 latach zbliża się do poziomu osoby, która nigdy nie paliła. To jeden z niewielu obszarów onkologii, gdzie zmiana nawyku naprawdę robi dużą różnicę.
Tytoń i alkohol
Połączenie tych dwóch czynników działa szczególnie niekorzystnie. Sam alkohol też nie jest obojętny - przy spożywaniu 2 lub więcej drinków dziennie ryzyko rośnie wyraźnie. Jeżeli ktoś pali i pije regularnie, traktuję go jako pacjenta wymagającego szczególnej czujności, nawet jeśli nie ma jeszcze żadnych objawów.
Zmiany przedrakowe i wcześniejsze leczenie onkologiczne
Do grupy ryzyka należą też osoby z leukoplakią, erythroplakią lub wcześniejszym nowotworem głowy i szyi. Leukoplakia i erythroplakia nie muszą oznaczać raka, ale są sygnałem, że błona śluzowa wymaga oceny specjalisty. Warto też pamiętać o nawracających, przewlekłych zmianach w tym samym miejscu - nie dlatego, że każda z nich jest groźna, ale dlatego, że przewlekłość sama w sobie jest tu ważnym ostrzeżeniem.
Przeczytaj również: Przerzuty do kości - Jak rozpoznać objawy i chronić sprawność?
HPV i inne czynniki
Infekcja wirusem HPV ma większe znaczenie w nowotworach części gardłowej, ale może być istotna także przy części zmian w obrębie jamy ustnej. Mniejszą, ale realną rolę odgrywają też przewlekłe zaniedbania higieniczne, niedoborowe żywienie i ogólny zły stan zdrowia jamy ustnej. Z kolei osoby, które mają za sobą leczenie onkologiczne w obrębie głowy i szyi, powinny być kontrolowane szczególnie uważnie. Gdy pojawia się podejrzenie, kluczowe staje się to, jak lekarz potwierdza rozpoznanie.
Jak lekarz potwierdza rozpoznanie
Diagnostyka zaczyna się od prostych rzeczy: rozmowy, oględzin i badania palpacyjnego. Lekarz lub dentysta obejrzy całą jamę ustną, sprawdzi język, dno jamy ustnej, policzki, dziąsła, podniebienie i szyję. Zapyta też o czas trwania objawów, palenie, alkohol, wcześniejsze choroby, leczenie stomatologiczne i ewentualne urazy śluzówki.
Potem zwykle przychodzi czas na badania, które mają odpowiedzieć na dwa pytania: czy to nowotwór i jak daleko sięga zmiana.
| Badanie | Po co się je wykonuje | Co daje w praktyce |
|---|---|---|
| Badanie jamy ustnej | Ocena wyglądu i lokalizacji zmiany | Pierwsza wskazówka, czy sprawa wygląda podejrzanie |
| Biopsja | Pobranie wycinka do badania mikroskopowego | Najpewniejsze potwierdzenie rozpoznania |
| CT lub MRI | Ocena zasięgu w tkankach i okolicznych strukturach | Pomaga zaplanować leczenie operacyjne lub radioterapię |
| PET lub inne badania obrazowe | Sprawdzenie, czy choroba szerzy się dalej | Przydaje się w bardziej zaawansowanych przypadkach |
W tym miejscu często słyszę pytanie, czy można „obejść się bez wycinka”. Odpowiedź jest prosta: jeśli zmiana budzi podejrzenie, biopsja jest konieczna. Sam wygląd nie daje pewności. Cytologia lub dodatkowe badania obrazowe mogą pomóc, ale nie zastępują oceny histopatologicznej. Gdy rozpoznanie jest już jasne, najważniejsze staje się dobranie leczenia do miejsca, stadium i stanu węzłów chłonnych.
Jak wygląda leczenie i od czego zależy
Plan leczenia zależy przede wszystkim od lokalizacji zmiany, jej rozległości i tego, czy zajęte są węzły chłonne szyi. W praktyce najczęściej zaczyna się od operacji, a w części przypadków dochodzi radioterapia, czasem także chemioterapia po zabiegu albo równolegle z napromienianiem.
Wczesne zmiany bywają leczone skuteczniej i mniej rozlegle. Im większy nowotwór, tym częściej trzeba myśleć nie tylko o usunięciu zmiany, ale też o rekonstrukcji, przywróceniu mowy, połykania i prawidłowego odżywiania. To nie są drobne dodatki do leczenia - dla pacjenta są równie ważne jak sam zabieg.
| Metoda | Kiedy bywa stosowana | Co warto wiedzieć |
|---|---|---|
| Operacja | Najczęściej przy zmianach zlokalizowanych i możliwych do usunięcia | To podstawowa metoda leczenia wielu zmian w jamie ustnej |
| Radioterapia | Samodzielnie lub po operacji | Pomaga niszczyć komórki nowotworowe, ale może dawać suchość w ustach i podrażnienie śluzówki |
| Chemioterapia | Wybrani pacjenci, częściej razem z radioterapią | Nie zawsze jest potrzebna, ale bywa ważna w leczeniu uzupełniającym |
| Rekonstrukcja i rehabilitacja | Po większych operacjach lub przy zaburzeniach funkcji | Logopeda, dietetyk i stomatolog naprawdę mają tu znaczenie praktyczne |
Jest jeszcze jedna rzecz, o której nie wolno zapominać: osoby palące powinny rzucić palenie przed rozpoczęciem radioterapii, bo poprawia to szanse na lepszy wynik leczenia. To nie jest kosmetyczna rada, tylko konkretny element terapii. Po rozpoznaniu liczy się więc nie tylko usunięcie zmiany, ale też odzyskanie funkcji mówienia, jedzenia i połykania.
Co naprawdę pomaga zmniejszyć ryzyko
Profilaktyka w tej chorobie nie polega na jednej cudownej paście ani „domowym sposobie”. Jeśli mam wskazać rzeczy, które realnie zmniejszają ryzyko, zaczynam od najprostszych i najbardziej niewygodnych zarazem: nie palić, ograniczyć alkohol i nie lekceważyć zmian, które nie znikają.
- Jeśli palisz, potraktuj rzucenie palenia jako najważniejszy krok profilaktyczny.
- Jeśli pijesz alkohol regularnie, zmniejsz częstotliwość i ilość.
- Raz w roku rób kontrolę stomatologiczną, a przy zmianie utrzymującej się dłużej szybciej zgłoś się do gabinetu.
- Dbaj o higienę jamy ustnej: szczotkowanie, przestrzenie międzyzębowe i czyszczenie języka.
- Jedz regularnie warzywa i owoce; w praktyce sensownym punktem odniesienia jest około 500-600 g warzyw niskoskrobiowych dziennie.
- Rozważ szczepienie przeciw HPV zgodnie z zaleceniami lekarza.
Nie obiecuję cudów po jednej zmianie nawyku, ale z doświadczenia wiem, że właśnie te proste rzeczy robią największą różnicę. Sama dieta nie „cofa” podejrzanej zmiany, jednak dobrze odżywiona błona śluzowa i mniejsza ekspozycja na dym czy alkohol dają lepsze warunki do zdrowienia. Na tym tle profilaktyka ma sens dopiero wtedy, gdy jest konkretna, a nie deklaratywna.
Najważniejszy sygnał to czas, nie tylko wygląd
Jeśli w jamie ustnej pojawia się ranka, plama, zgrubienie albo guzek, który nie znika po 2-3 tygodniach, nie czekałbym na „lepszy moment”. To dokładnie ten moment, w którym wizyta u dentysty lub lekarza ma największy sens. Im szybciej zmiana zostanie obejrzana i w razie potrzeby zbadana, tym większa szansa na leczenie mniej rozległe i skuteczniejsze.
Najgorszą strategią jest obserwowanie problemu bez terminu granicznego. Jeśli zmiana rośnie, krwawi, twardnieje, utrudnia jedzenie, pojawia się guzek na szyi albo zaczynasz chudnąć bez wyraźnego powodu, traktuj to jako pilne. W praktyce właśnie taka czujność najczęściej odróżnia zwykłe podrażnienie od choroby, którą trzeba potraktować poważnie.