Zaawansowany rak piersi wymaga innego spojrzenia niż choroba ograniczona do samej piersi. Liczy się nie tylko miejsce guza, ale też to, czy proces dotyczy okolicznych tkanek, węzłów chłonnych albo odległych narządów, a od tego zależą objawy, diagnostyka i leczenie. W tym artykule porządkuję te informacje tak, żeby łatwiej zrozumieć, co naprawdę oznacza taki wynik, jakie badania zwykle są potrzebne i od czego zależy dalsze postępowanie.
Najważniejsze rzeczy, które trzeba wiedzieć o chorobie w stadium zaawansowanym
- Choroba może być miejscowo zaawansowana albo przerzutowa, a to nie jest to samo.
- Objawy często są niespecyficzne, ale ból kości, duszność, żółtaczka czy nowe objawy neurologiczne powinny przyspieszyć diagnostykę.
- Kluczowe są badania receptorów ER, PR i HER2, bo od biologii guza zależy wybór terapii.
- W leczeniu najczęściej dominuje terapia systemowa, czyli leki działające w całym organizmie.
- Opieka paliatywna nie oznacza rezygnacji z leczenia, tylko lepszą kontrolę objawów i jakości życia.
Czym jest choroba zaawansowana i jak ją odróżnić od miejscowej
W praktyce klinicznej rozróżniam dwie sytuacje. W miejscowo zaawansowanej postaci nowotwór wychodzi poza pierś i regionalne węzły chłonne, ale nie daje jeszcze odległych przerzutów. W postaci przerzutowej komórki nowotworowe trafiają do innych narządów, najczęściej do kości, płuc, wątroby lub mózgu.
To rozróżnienie ma duże znaczenie, bo nie każda zaawansowana choroba oznacza ten sam cel leczenia. Część przypadków miejscowo zaawansowanych nadal prowadzi się z intencją radykalną, natomiast przy rozsiewie najczęściej chodzi o kontrolę choroby, wydłużenie życia i utrzymanie możliwie dobrej jakości codziennego funkcjonowania. Właśnie dlatego sam opis „zaawansowany” bez doprecyzowania lokalizacji i biologii guza mówi za mało.
Najczęstszy błąd, który widzę u pacjentek, to utożsamianie takiego rozpoznania z wyrokiem bez wyjścia. Tymczasem nawet choroba uogólniona bywa długo kontrolowana, jeśli leczenie jest dobrze dobrane. Z tego płynnie wynika kolejne pytanie: jakie objawy w ogóle powinny skłonić do pilnej diagnostyki?
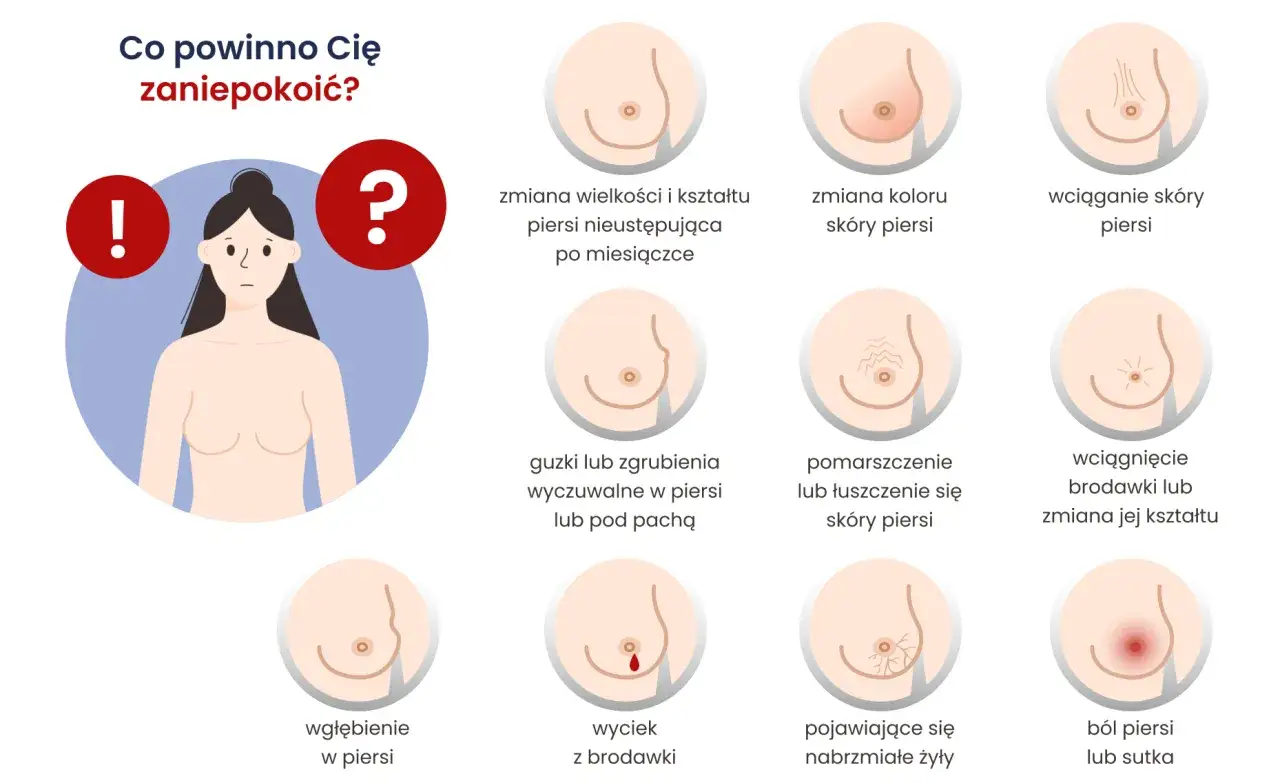
Jakie objawy powinny zwrócić uwagę
Objawy nie zawsze są spektakularne. Czasem choroba przez dłuższy czas daje tylko ogólne osłabienie albo dolegliwości, które łatwo zrzucić na stres, przeciążenie czy zwykłe infekcje. Mimo to pewne sygnały są szczególnie ważne, bo częściej sugerują rozsiew poza pierś.
| Objaw | Co może oznaczać | Dlaczego nie warto zwlekać |
|---|---|---|
| Uporczywy ból kości lub pleców | Możliwe zajęcie kości, zwłaszcza kręgosłupa, żeber lub miednicy | Ból nowotworowy zwykle nie ustępuje po odpoczynku i potrafi się nasilać w nocy |
| Duszność, przewlekły suchy kaszel | Możliwe zajęcie płuc lub opłucnej | Takie objawy mogą szybko pogarszać wydolność i wymagają oceny lekarskiej |
| Żółtaczka, ból brzucha, wzdęcie | Możliwe zajęcie wątroby | To sygnał, że trzeba sprawdzić pracę narządów i zakres choroby |
| Silne bóle głowy, zaburzenia widzenia, drgawki | Możliwe zajęcie mózgu | Objawy neurologiczne traktuję jako pilne, bo mogą wymagać szybkiego leczenia |
| Zmęczenie nieadekwatne do wysiłku | Może towarzyszyć chorobie uogólnionej albo anemii | Przewlekłe osłabienie często jest bagatelizowane, a bywa pierwszym sygnałem problemu |
Najważniejsze jest jednak coś innego: nawet nietypowy objaw nie musi oznaczać nowotworu, ale wymaga sprawdzenia. I właśnie dlatego nie opieram się na samych dolegliwościach, tylko łączę je z badaniami obrazowymi i oceną biologii guza.
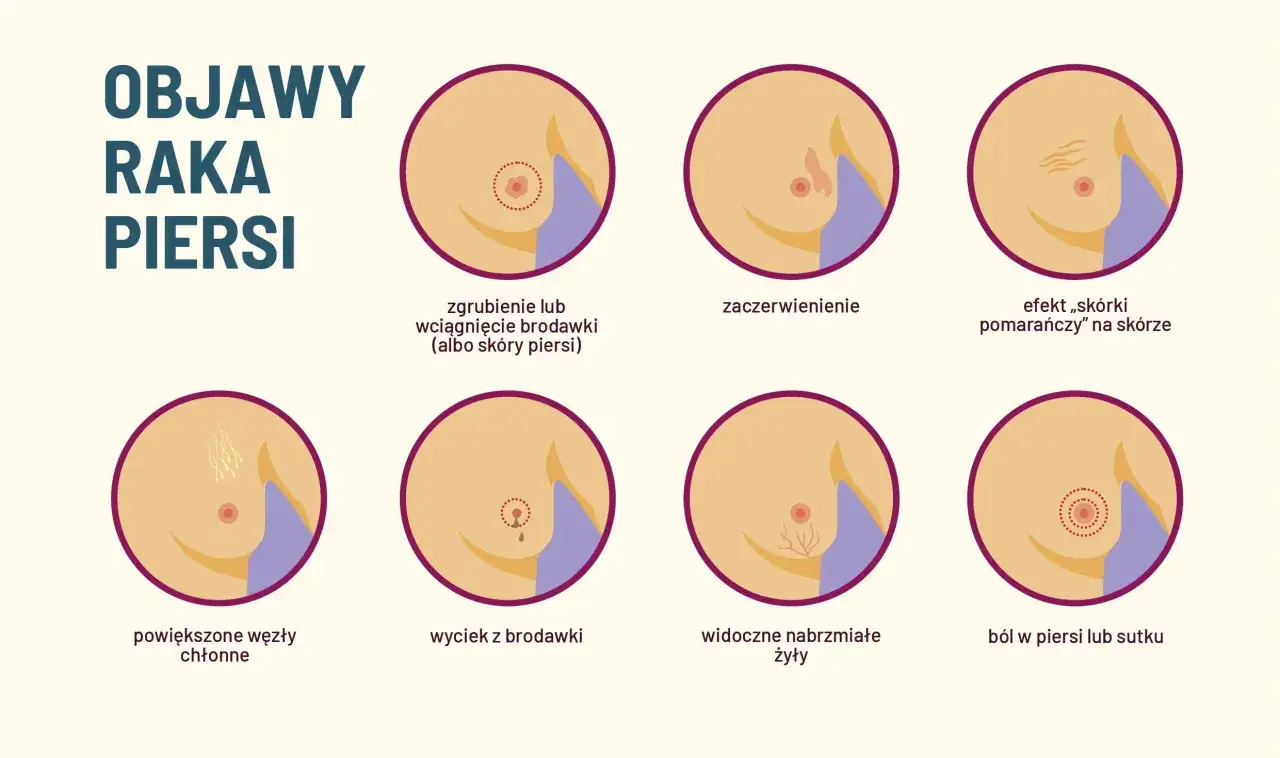
Jak rozpoznaje się zakres choroby i jej biologiczny profil
Tu kluczowa jest precyzja. Sama mammografia albo sam opis z badania fizykalnego nie wystarczą, jeśli podejrzewamy chorobę zaawansowaną. Potrzebne są badania, które pokażą zarówno lokalizację zmian, jak i to, z jakiego typu biologicznego jest nowotwór.
Zazwyczaj zaczyna się od biopsji. Jeśli pojawiła się nowa zmiana lub podejrzenie nawrotu, dobrze wykonany materiał histopatologiczny pozwala potwierdzić rozpoznanie i ocenić receptory ER, PR oraz HER2. To ważne, bo profil biologiczny może się zmieniać w czasie, a od niego zależy cały plan leczenia.
Do oceny zasięgu choroby wykorzystuje się zwykle tomografię komputerową, scyntygrafię kości, rezonans magnetyczny albo inne badania obrazowe zależnie od objawów. Przy dolegliwościach neurologicznych szczególnie istotny jest rezonans głowy. Z kolei badania krwi pomagają ocenić pracę wątroby, nerek, a czasem także poziom wapnia czy cechy stanu zapalnego.
W praktyce mówię pacjentkom wprost: nie chodzi tylko o to, gdzie jest guz, ale też o to, jak „zachowuje się” pod mikroskopem. To właśnie ten drugi element przesądza, czy leczenie będzie hormonalne, anty-HER2, chemioterapeutyczne czy mieszane. To prowadzi bezpośrednio do najważniejszego tematu, czyli doboru terapii.
Leczenie dobierane do podtypu nowotworu
W zaawansowanej chorobie zwykle nie ma jednego uniwersalnego schematu. Najpierw patrzy się na receptory i mutacje, dopiero potem na konkretny lek. Właśnie dlatego dwa guzy o podobnym obrazie klinicznym mogą być prowadzone zupełnie inaczej.
| Podtyp guza | Co zwykle działa najlepiej | Co warto wiedzieć praktycznie |
|---|---|---|
| HR-dodatni, HER2-ujemny | Hormonoterapia, często z dodatkiem inhibitorów CDK4/6 | To często leczenie długotrwałe, dobrze dopasowane do tempa choroby i tolerancji |
| HER2-dodatni | Leczenie anty-HER2, zwykle łączone z chemioterapią, a później z kolejnymi liniami terapii celowanej | Ten podtyp bywa agresywny, ale też bardzo „uchwytny” terapeutycznie |
| Potrójnie ujemny | Chemioterapia, a w wybranych przypadkach immunoterapia lub leczenie ukierunkowane na mutacje | Tu szczególnie ważne są PD-L1, BRCA i inne cechy molekularne guza |
| HER2-low lub z mutacją BRCA | Wybrane leki celowane, w tym inhibitory PARP lub nowoczesne koniugaty przeciwciało-lek | Ten profil wymaga bardzo świadomego dobrania kolejnych linii terapii |
Leczenie hormonalne
Jeśli guz ma receptory hormonalne, zwykle zaczyna się od hormonoterapii, czasem z dodatkiem inhibitora CDK4/6. W praktyce oznacza to leki, które hamują wpływ estrogenów na wzrost komórek nowotworowych. Ta strategia jest często dobrze tolerowana i pozwala utrzymywać chorobę pod kontrolą przez dłuższy czas.
U kobiet przed menopauzą leczenie bywa bardziej złożone, bo trzeba też wyciszyć czynność jajników. To szczegół, który pacjentki często słyszą dopiero po pierwszej wizycie onkologicznej, a naprawdę ma znaczenie dla skuteczności terapii.
Leczenie anty-HER2
Gdy nowotwór jest HER2-dodatni, najczęściej włącza się leki ukierunkowane na ten receptor, zwykle razem z chemioterapią. To jeden z przykładów, gdzie biologia guza bezpośrednio przekłada się na wybór leczenia. W kolejnych liniach stosuje się też nowe cząsteczki, w tym nowoczesne koniugaty przeciwciało-lek.
Tu ważna uwaga praktyczna: część schematów wymaga kontroli pracy serca, zwykle w badaniu echokardiograficznym. Nie po to, by straszyć pacjentkę, tylko po to, by leczenie było bezpieczne i można je było prowadzić długo.
Potrójnie ujemny rak piersi
W tej grupie hormonoterapia i klasyczne leczenie anty-HER2 nie działają, więc podstawą pozostaje chemioterapia. Jeśli guz wykazuje odpowiednie cechy, dołącza się immunoterapię albo leczenie ukierunkowane na mutacje, na przykład BRCA. To podtyp, który bywa bardziej dynamiczny, dlatego harmonogram kontroli zwykle jest tu szczególnie czujny.
W codziennej pracy widzę, że pacjentki najbardziej obawiają się słowa „chemioterapia”. Tymczasem czasem właśnie ona daje najlepszą szansę na szybkie opanowanie choroby i objawów. Nie jest to leczenie łatwe, ale bywa najbardziej racjonalne.
Przeczytaj również: Czy rak żołądka boli - Jak odróżnić go od zwykłej niestrawności?
Leczenie miejscowe i paliatywne
Choć podstawą są leki działające w całym organizmie, radioterapia lub zabieg operacyjny też mogą mieć sens. Zwykle służą wtedy zmniejszeniu bólu, opanowaniu krwawienia, stabilizacji kości albo kontroli objawów w jednym, szczególnie problematycznym miejscu. Opieka paliatywna nie oznacza rezygnacji z leczenia - oznacza lepszą kontrolę objawów i więcej komfortu dla chorej.
To właśnie ten etap leczenia często decyduje o jakości życia bardziej niż sama lista leków. Kiedy wiemy już, jak dobiera się terapię, naturalnie pojawia się pytanie, jak pacjentka ma funkcjonować między kolejnymi cyklami i kontrolami.
Jak wygląda codzienne prowadzenie choroby i kiedy reagować pilnie
Przy chorobie przewlekłej największą różnicę robią nie pojedyncze spektakularne decyzje, tylko konsekwencja. Regularne kontrole, dobra komunikacja z onkologiem i szybkie zgłaszanie nowych objawów są ważniejsze, niż często się sądzi. Z mojego punktu widzenia to element, który najskuteczniej zmniejsza chaos wokół leczenia.
W praktyce trzeba liczyć się z działaniami niepożądanymi. Hormonoterapia może dawać uderzenia gorąca, bóle stawów i wahania nastroju. Chemioterapia częściej powoduje nudności, osłabienie, neuropatię, spadek odporności i wypadanie włosów. Leki celowane mogą wywoływać biegunkę, wysypkę albo zmęczenie, a przy leczeniu anty-HER2 istotna bywa kontrola serca.
Pomaga prosta zasada: każdy nowy, wyraźny objaw zgłaszaj wcześniej niż później. Szczególnie pilne są silny ból kości, duszność, żółtaczka, drgawki, nowe zaburzenia widzenia, gorączka w trakcie leczenia oraz objawy odwodnienia po intensywnych wymiotach lub biegunce.
Warto też pamiętać o rzeczach mniej widowiskowych, ale bardzo praktycznych: odpowiednim nawodnieniu, ruchu dopasowanym do możliwości, wsparciu psychologicznym i rozmowie o bólu, śnie oraz apetycie. Choroba onkologiczna nie kończy się na wyniku hist-pat, tylko wchodzi w codzienność, dlatego plan opieki powinien obejmować także te „zwykłe” elementy życia.
Jeśli leczenie trwa długo, dobrze mieć jedną osobę prowadzącą cały proces i jedną listę objawów do śledzenia między wizytami. To prosty nawyk, który naprawdę porządkuje terapię i ułatwia szybkie wychwycenie zmian. Z tego wynika ostatnia, najpraktyczniejsza kwestia: które decyzje robią największą różnicę w tej chorobie?
Co z tych informacji naprawdę pomaga podjąć kolejne decyzje
Najbardziej użyteczne są trzy rzeczy. Po pierwsze, trzeba odróżnić chorobę miejscowo zaawansowaną od przerzutowej, bo to zmienia cel leczenia. Po drugie, należy znać status ER, PR i HER2, bo bez tego nie da się sensownie dobrać terapii. Po trzecie, nie wolno bagatelizować nowych objawów, zwłaszcza bólu kości, duszności i objawów neurologicznych.
Jeżeli miałbym zostawić jedną myśl na koniec, to byłaby ona taka: w nowotworze piersi w stadium zaawansowanym najwięcej daje połączenie precyzyjnej diagnostyki, leczenia dobranego do biologii guza i szybkiej reakcji na zmiany samopoczucia. To nie jest sytuacja, w której warto czekać, aż „samo przejdzie”.
Im wcześniej objawy zostaną powiązane z obrazem klinicznym i wynikami badań, tym większa szansa na leczenie, które naprawdę odpowiada na potrzeby chorej, a nie tylko na sam opis rozpoznania.