Zmiany nowotworowe w kościach potrafią długo dawać tylko tępy, nieswoisty ból, a potem nagle przejść w złamanie, ucisk na rdzeń kręgowy albo zaburzenia gospodarki wapniowej. Gdy nowotwór daje przerzuty do kości, liczy się nie tylko sama walka z chorobą, ale też ochrona przed powikłaniami i utrzymanie sprawności tak długo, jak to możliwe. Poniżej wyjaśniam, skąd biorą się takie ogniska, jakie objawy powinny zaniepokoić, jak wygląda diagnostyka i które metody leczenia naprawdę pomagają.
Najważniejsze informacje o zmianach nowotworowych w kościach
- Najczęściej dotyczą raka piersi, prostaty, płuca, nerki, tarczycy oraz szpiczaka, ale praktycznie każdy nowotwór może dawać takie ogniska.
- Typowy sygnał to ból kości nasilający się w nocy lub przy ruchu, choć część chorych nie ma żadnych objawów na początku.
- Rozpoznanie opiera się głównie na badaniach obrazowych, a w razie potrzeby także na badaniach krwi i biopsji.
- Leczenie zwykle łączy radioterapię, leczenie ogólnoustrojowe, leki wzmacniające kości, przeciwbólowe i czasem operację.
- Nowy niedowład, drętwienie, problemy z chodzeniem albo z oddawaniem moczu wymagają pilnej oceny.
Co oznacza zajęcie kości przez nowotwór
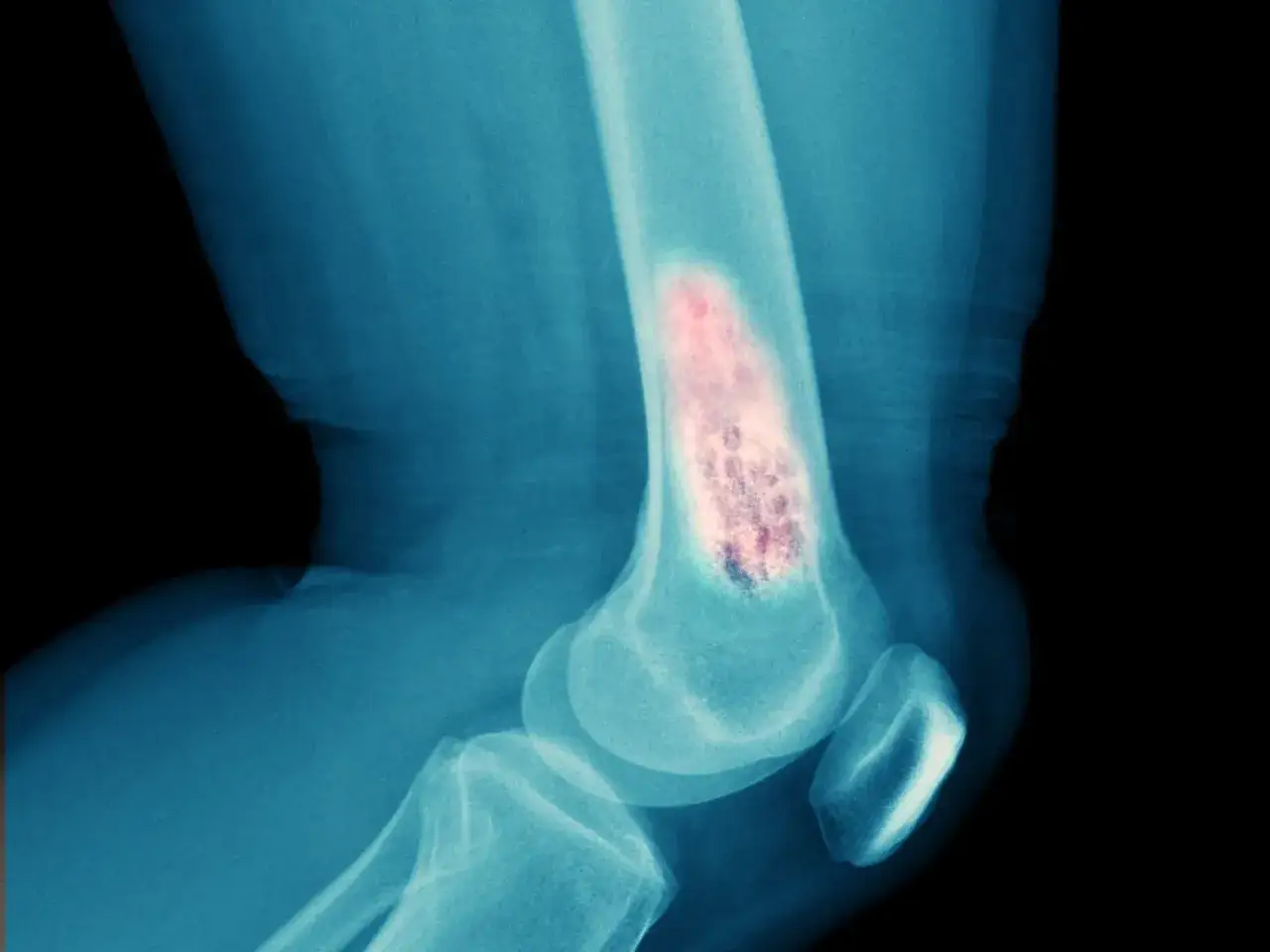
Chodzi o sytuację, w której komórki raka oderwały się od guza pierwotnego, przemieściły się z krwią lub limfą i zaczęły rosnąć w tkance kostnej. To nie jest to samo co pierwotny rak kości. W praktyce najczęściej zajęte są kręgosłup, miednica, żebra, kości długie i czaszka, czyli miejsca bogate w szpik i dobrze ukrwione.
To właśnie dlatego ból pleców u osoby z chorobą onkologiczną nie powinien być odruchowo tłumaczony „złym snem” albo przeciążeniem. Z mojego punktu widzenia najważniejszy sygnał alarmowy to ból, który zmienia swój charakter, budzi w nocy, nasila się przy kaszlu lub schylaniu i nie ustępuje po odpoczynku. Taki obraz nie przesądza jeszcze o zmianach w kościach, ale zdecydowanie wymaga dalszej diagnostyki. To naturalnie prowadzi do pytania, jakie objawy są najbardziej typowe.
Jakie objawy zwykle pojawiają się najpierw
Najczęściej zaczyna się od bólu, który z czasem staje się bardziej uporczywy i mniej zależny od wysiłku. U części chorych pierwszym sygnałem jest jednak dopiero złamanie przy niewielkim urazie albo nagłe pogorszenie sprawności. Objawy bywają skąpe, dlatego nie warto czekać, aż pojawi się „pełny” obraz choroby.
| Objaw | Jak zwykle wygląda | Dlaczego ma znaczenie |
|---|---|---|
| Ból kości | Tępy, głęboki, często większy w nocy lub przy ruchu | Może oznaczać aktywne ognisko w kości, zanim pojawi się złamanie |
| Ból kręgosłupa | Nasilany przez kaszel, skręt tułowia, schylanie lub leżenie | Może poprzedzać ucisk struktur nerwowych |
| Ograniczenie ruchu | Utykanie, trudność w obciążaniu kończyny, sztywność | Często świadczy o osłabieniu kości lub mikrozłamaniu |
| Złamanie bez dużego urazu | Nagły silny ból po zwykłym ruchu albo upadku z małej wysokości | To może być złamanie patologiczne, czyli złamanie na tle osłabionej kości |
| Objawy zbyt wysokiego wapnia | Pragnienie, zaparcia, osłabienie, senność, splątanie | Wymagają szybkiej oceny, bo mogą się szybko nasilać |
Warto pamiętać, że część chorych przez długi czas nie odczuwa niczego wyraźnego. Dlatego tak często liczy się nie pojedynczy objaw, tylko cały zestaw sygnałów, wyniki badań i historia choroby. Gdy obraz zaczyna się układać, kolejnym krokiem jest potwierdzenie zmian badaniami.
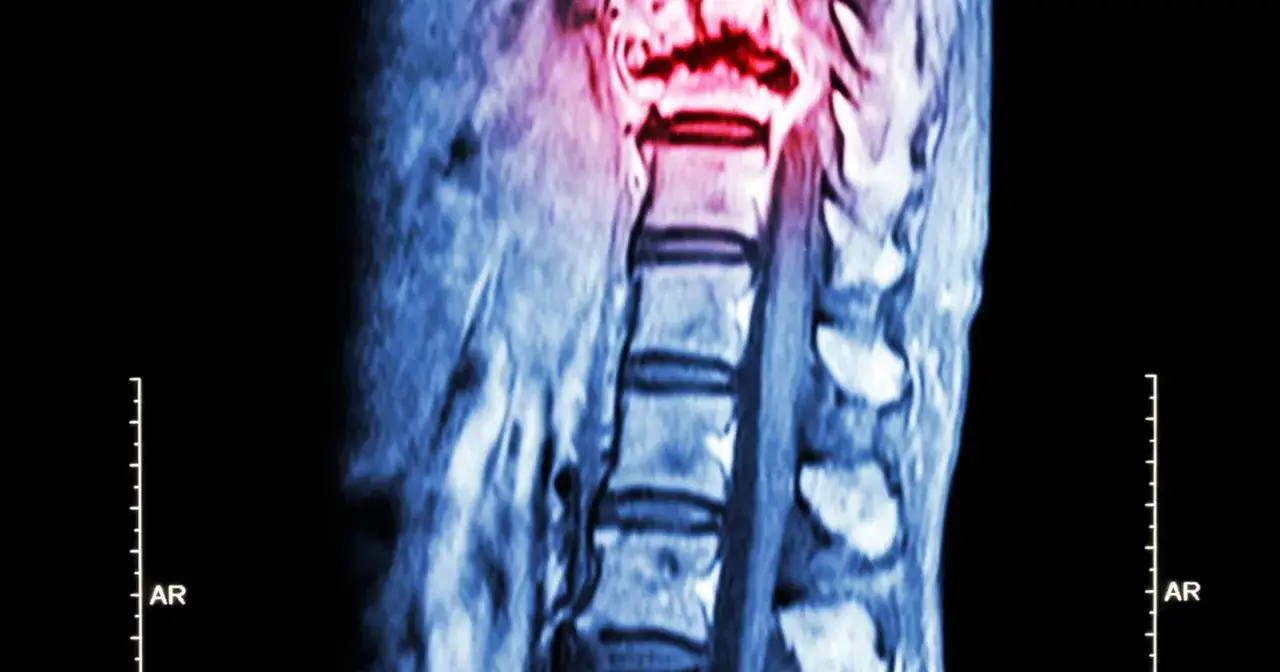
Jak rozpoznaje się zmiany w układzie kostnym
Diagnostyka zwykle zaczyna się od prostszych badań, ale na nich się nie kończy. Zdjęcie rentgenowskie może coś pokazać, lecz bywa zbyt mało czułe we wczesnym etapie. Dlatego lekarz często sięga po tomografię komputerową, rezonans magnetyczny albo scyntygrafię kości, a czasem także po PET/CT, jeśli potrzebne jest szersze spojrzenie na cały organizm.
Scyntygrafia pokazuje obszary zwiększonego metabolizmu kostnego, więc dobrze sprawdza się przy wykrywaniu wielu ognisk naraz. Rezonans magnetyczny ma z kolei dużą wartość wtedy, gdy trzeba ocenić kręgosłup, rdzeń kręgowy albo otaczające tkanki miękkie. W badaniach krwi lekarz zwykle sprawdza między innymi wapń i fosfatazę zasadową, bo ich nieprawidłowe wartości mogą wspierać rozpoznanie, choć same go nie przesądzają.
Z mojego punktu widzenia ważny jest jeszcze jeden szczegół: jeśli zmiana w kości jest pierwszym sygnałem choroby albo obraz nie jest typowy, potrzebna bywa biopsja. To badanie pomaga odróżnić przerzut od pierwotnego guza kości i wskazać, z jakiego nowotworu pochodzi problem. Po potwierdzeniu rozpoznania zwykle trzeba szybko ustalić, jak odciążyć kość i zmniejszyć dolegliwości.
Jakie leczenie stosuje się najczęściej
Leczenie niemal zawsze jest skojarzone. Samo działanie przeciwbólowe poprawia komfort, ale nie rozwiązuje problemu biologicznego. Z kolei terapia przeciwnowotworowa bez wsparcia ortopedycznego czy radioterapii może być zbyt wolna, jeśli kość jest już osłabiona. W praktyce chodzi o trzy rzeczy: zmniejszyć ból, ograniczyć ryzyko złamania i kontrolować chorobę podstawową.
| Metoda | Kiedy ma największy sens | Co daje | Ograniczenia |
|---|---|---|---|
| Radioterapia | Przy bolesnym ognisku, zagrożeniu złamaniem lub ucisku | Zmniejsza ból, może ograniczyć wzrost ogniska i poprawić stabilność miejscową | Działa miejscowo, nie zastępuje leczenia całego nowotworu |
| Leczenie systemowe | Gdy nowotwór reaguje na chemioterapię, hormonoterapię, leczenie celowane albo immunoterapię | Kontroluje chorobę w całym organizmie | Efekt bywa wolniejszy niż oczekuje pacjent z silnym bólem |
| Bisfosfoniany lub denosumab | Przy ryzyku utraty masy kostnej i powikłań kostnych | Zmniejszają ryzyko złamań i innych zdarzeń ze strony układu kostnego | Wymagają kontroli nerek, wapnia i stanu jamy ustnej |
| Chirurgia ortopedyczna | Przy złamaniu, dużym ryzyku złamania albo niestabilności kręgosłupa | Stabilizuje kość, może szybko poprawić funkcję | To zabieg z okresem rekonwalescencji i nie zawsze jest możliwy |
| Leczenie przeciwbólowe i paliatywne | Praktycznie na każdym etapie, gdy potrzebna jest kontrola objawów | Poprawia codzienne funkcjonowanie i sen | Samo w sobie nie hamuje rozwoju choroby |
Warto wiedzieć, że u części chorych zoledronian można podawać co 12 tygodni zamiast co 4 tygodnie, bez gorszej ochrony przed powikłaniami kostnymi. To nie jest uniwersalny schemat, ale dobry przykład, że leczenie da się czasem dopasować tak, by było równie skuteczne, a mniej obciążające organizacyjnie. Przed rozpoczęciem bisfosfonianów dobrze jest mieć ocenę stomatologiczną, bo rzadkim, ale realnym powikłaniem bywa martwica kości żuchwy lub szczęki. Tego typu szczegóły robią w praktyce dużą różnicę.
Jeśli w danej sytuacji na pierwszym planie stoi ból kręgosłupa, radioterapia bywa jednym z najskuteczniejszych sposobów szybkiej ulgi. Jeśli problemem jest kilka ognisk naraz, większe znaczenie ma leczenie ogólnoustrojowe i leki chroniące kości. To właśnie połączenie metod najczęściej daje najlepszy efekt.
Jakie powikłania wymagają pilnej reakcji
Najgroźniejsze są powikłania, które mogą uszkodzić nerwy albo spowodować trwałą utratę sprawności. Do pierwszych należą złamania patologiczne, do drugich ucisk rdzenia kręgowego, a do trzecich hiperkalcemia, czyli zbyt wysokie stężenie wapnia we krwi. Każde z nich może rozwijać się szybciej, niż pacjent się spodziewa.
- Nowy lub narastający ból pleców, zwłaszcza gdy budzi w nocy.
- Drętwienie, mrowienie lub osłabienie nóg albo rąk.
- Trudność w chodzeniu, uczucie „uciekania” nóg lub nagła niepewność chodu.
- Problemy z oddawaniem moczu albo stolca.
- Nagły, silny ból po drobnym urazie lub bez wyraźnej przyczyny.
- Silne pragnienie, zaparcia, senność, splątanie lub wymioty.
Ucisk rdzenia nie jest częsty, ale jest pilny. Szacuje się, że dotyczy około 5-10% osób chorujących na nowotwór, a przy już obecnych zmianach kostnych ryzyko rośnie. Ja traktuję taki zestaw objawów jako sytuację, w której nie czeka się do „jutra po południu”, tylko działa od razu. Szybka reakcja daje szansę zatrzymać uszkodzenie zanim stanie się trwałe. Gdy to jest już jasne, zostaje jeszcze pytanie o rokowanie i codzienne funkcjonowanie.
Od czego zależy rokowanie i codzienne funkcjonowanie
Nie ma jednego scenariusza dla wszystkich. Rokowanie zależy od typu nowotworu pierwotnego, liczby ognisk w kościach, ich lokalizacji, obecności zmian w innych narządach, tempa odpowiedzi na leczenie oraz ogólnej wydolności organizmu. U części osób choroba da się przez długi czas dobrze kontrolować, a celem staje się utrzymanie jakości życia, nie tylko wydłużenie czasu leczenia.
W praktyce dużo daje rozsądna rehabilitacja, nauka bezpiecznego poruszania się i dopasowanie aktywności do stanu kośćca. Nie chodzi o całkowite unieruchomienie, bo to zwykle szkodzi bardziej, niż pomaga, ale o unikanie ruchów, które zwiększają ryzyko złamania. Najczęściej zalecam myśleć o trzech rzeczach: ochronie kręgosłupa, kontroli bólu i regularnej komunikacji z zespołem leczących. Jeśli do tego dojdzie wsparcie psychoonkologiczne, łatwiej przejść przez kolejne etapy terapii bez chaosu i niepotrzebnego lęku.
To także moment, w którym paliatywna nie znaczy „bezradna”. Tego typu opieka ma zmniejszać objawy, poprawiać sen, ograniczać ból i pomagać zachować codzienną sprawczość. Dobrze prowadzona często zaczyna się dużo wcześniej, niż pacjenci się tego spodziewają. A skoro tak, pozostaje jeszcze jedna rzecz: co dokładnie trzeba zgłosić lekarzowi bez zwlekania.
Co zgłosić lekarzowi od razu, gdy leczenie już trwa
Jeśli ból staje się wyraźnie silniejszy, zmienia miejsce albo zaczyna pojawiać się w spoczynku, nie czekam do kolejnej planowej wizyty. Podobnie reaguję na nowy niedowład, drętwienie, zaburzenia chodu, problemy z pęcherzem lub jelitami oraz nagły ból po zwykłym ruchu.
Warto też zgłaszać działania niepożądane leczenia, zwłaszcza jeśli pojawiają się po bisfosfonianach albo denosumabie. Alarmujące są między innymi ból żuchwy, trudności z połykaniem, skurcze mięśni, nasilone pragnienie, zaparcia czy spadek ilości oddawanego moczu. To nie są drobiazgi, bo czasem oznaczają powikłanie, które da się opanować szybko, jeśli zespół medyczny dowie się o nim na czas. Im wcześniej zareagujesz, tym większa szansa, że uda się uniknąć złamania, ucisku nerwów albo przerwania skutecznej terapii.