Wynik spirometrii ma sens dopiero wtedy, gdy porówna się go z odpowiednią wartością należną dla konkretnej osoby. To dlatego sama liczba „w procentach” nie wystarcza: znaczenie mają przede wszystkim FEV1, FVC, wskaźnik FEV1/FVC oraz to, czy laboratorium ocenia wynik przez LLN i z-score. Poniżej rozkładam temat na proste elementy: jakie parametry liczą się najbardziej, jak wygląda orientacyjna tabela norm i kiedy wynik wymaga spokojnej obserwacji, a kiedy dalszej diagnostyki.
Najważniejsze liczby i zasady, które pomagają odczytać wynik spirometrii
- FEV1 i FVC najlepiej oceniać względem wartości należnej, a nie tylko „na oko” w procentach.
- FEV1/FVC to podstawowy wskaźnik obturacji, czyli zwężenia dróg oddechowych.
- Nowoczesna interpretacja opiera się na LLN i z-score, a nie wyłącznie na progu 80%.
- U dzieci, osób starszych i pacjentów o skrajnie niskim lub wysokim wzroście proste progi mogą wprowadzać w błąd.
- Obniżone FVC nie oznacza automatycznie restrykcji; czasem potrzebne są dodatkowe badania, np. TLC.
- Przygotowanie do badania i odstawienie części leków może realnie zmienić wynik.
Co oznaczają liczby w spirometrii i dlaczego nie ma jednej normy
Ja zawsze zaczynam od jednego założenia: spirometria nie ma jednej uniwersalnej normy. To badanie porównuje Twój wynik z wartością należną, wyliczaną z wieku, wzrostu, płci, a w wielu równaniach także z pochodzenia etnicznego. Dwie osoby mogą mieć ten sam wynik w litrach, a zupełnie inne znaczenie kliniczne.
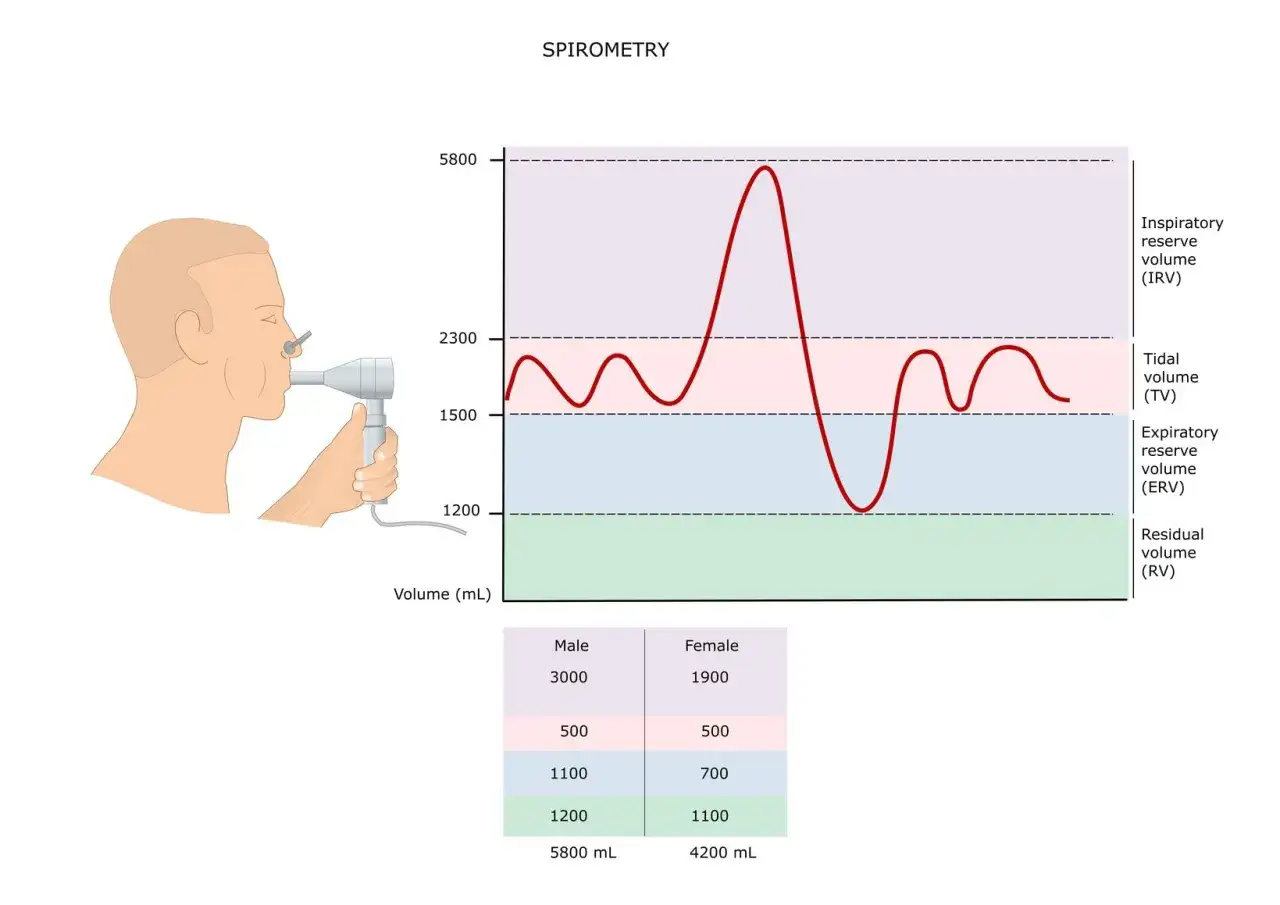
Najważniejsze są trzy liczby: FEV1, czyli ile powietrza wydmuchujesz w pierwszej sekundzie, FVC, czyli całkowita natężona pojemność życiowa, oraz FEV1/FVC, zwane też wskaźnikiem Tiffeneau. To właśnie ten ostatni parametr najczęściej pokazuje, czy problemem jest obturacja, czyli utrudniony przepływ powietrza przez oskrzela.
W starszych opisach nadal spotyka się ocenę opartą na prostych progach, takich jak „80% wartości należnej” albo stały stosunek 0,70. To wygodne, ale nie zawsze uczciwe wobec pacjenta. U młodszych osób taki próg może nie wychwycić wczesnych odchyleń, a u starszych może sztucznie sugerować chorobę.
Dlatego coraz częściej patrzę na LLN, czyli dolną granicę normy, oraz na z-score. LLN odpowiada mniej więcej 5. centylowi zdrowej populacji, a z-score mówi, o ile odchyleń standardowych wynik odbiega od średniej. W praktyce wynik z-score na poziomie -1,645 traktuje się zwykle jako granicę normy. To właśnie ten sposób oceny najlepiej porządkuje interpretację, zanim przejdzie się do samej tabeli wartości.
Jeśli ten punkt jest jasny, można przejść do prostego zestawienia najczęściej spotykanych parametrów i ich znaczenia.
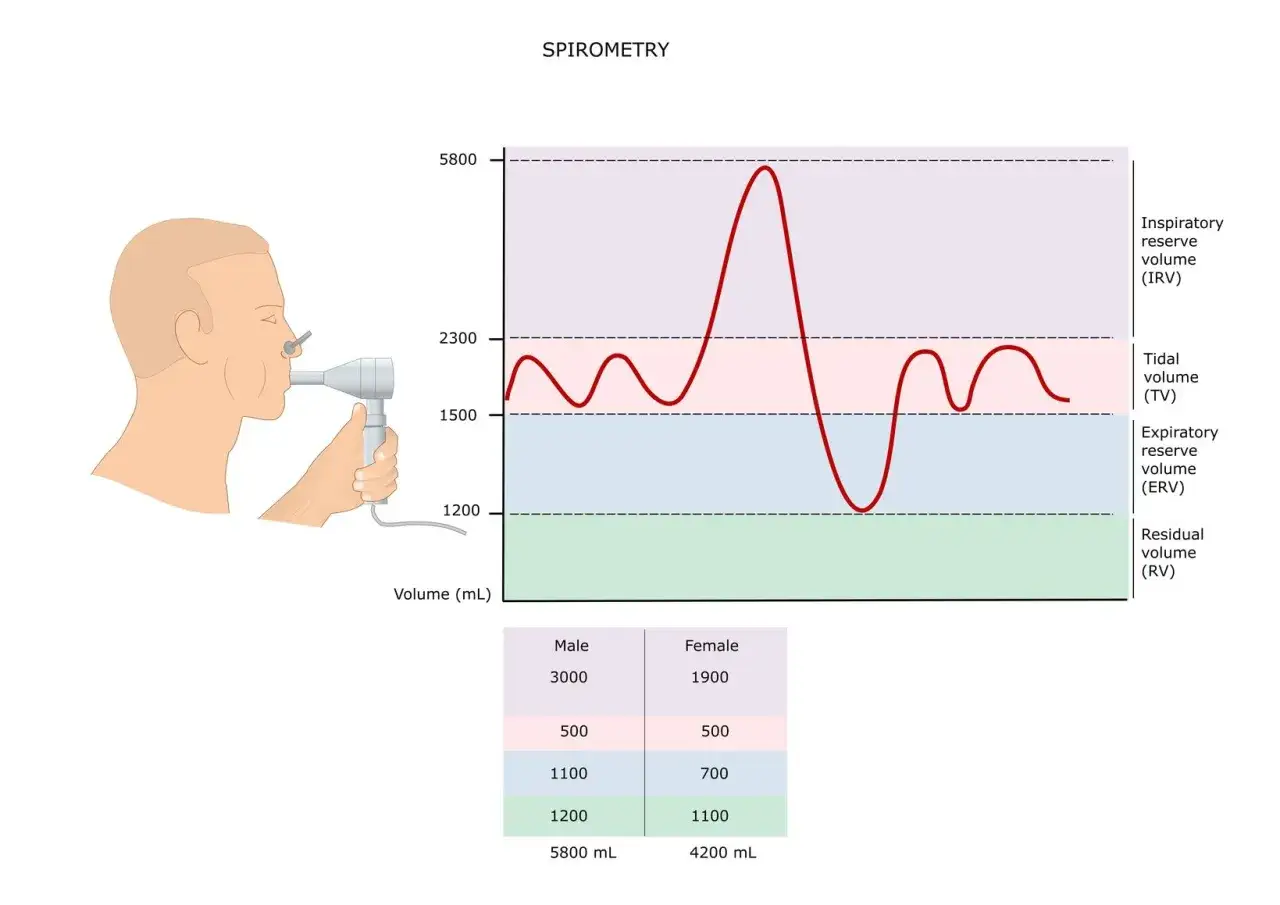
Tabela orientacyjnych norm, które najczęściej widzi pacjent
W praktyce laboratoria pokazują zwykle wynik surowy, procent wartości należnej oraz komentarz interpretacyjny. Poniższa tabela nie zastępuje własnych równań referencyjnych aparatu, ale dobrze pokazuje, na co patrzy się najpierw.
| Parametr | Co oznacza | Jak zwykle ocenia się wynik | Co warto zapamiętać |
|---|---|---|---|
| FEV1 | Ilość powietrza wydmuchana w pierwszej sekundzie forsownego wydechu | Orientacyjnie często oczekuje się wartości około 80% wartości należnej lub więcej, ale decyzję daje LLN i z-score | Spadek FEV1 bywa pierwszym sygnałem obturacji, ale może też wynikać ze słabej techniki badania |
| FVC | Całkowita ilość powietrza wydmuchana podczas maksymalnie szybkiego wydechu | Orientacyjnie zwykle 80% wartości należnej lub więcej | Samo obniżenie FVC nie przesądza o restrykcji |
| FEV1/FVC | Stosunek objętości wydechowej w 1. sekundzie do całkowitej pojemności wydechowej | Powinien być powyżej LLN; w prostych schematach u dorosłych często spotkasz próg 0,70 | To najważniejszy wskaźnik przy podejrzeniu obturacji |
| PEF | Szczytowy przepływ wydechowy | Często około 80-120% wartości należnej, ale wynik jest zmienny | Dobry do monitorowania, słabszy do samodzielnego rozpoznawania choroby |
| z-score | Odchylenie wyniku od średniej zdrowej populacji | ≥ -1,645 zwykle uznaje się za normę | To dziś jeden z najuczciwszych sposobów porównywania wyniku z normą |
Widziałem wiele wydruków, na których pacjent skupiał się wyłącznie na procentach. A przecież ten sam wynik procentowy może znaczyć coś innego u 25-latka, a coś innego u 75-latka. Dlatego zawsze szukam też informacji o LLN, o tym, czy badanie było wykonane przed i po leku rozkurczowym, oraz o tym, jakiego równania referencyjnego użył aparat.
Na tym tle łatwiej zrozumieć, czy wynik wskazuje na obturację, restrykcję, czy tylko na wynik graniczny wymagający powtórzenia.
Jak rozpoznać obturację, restrykcję i wynik graniczny
Ja interpretuję spirometrię warstwowo: najpierw patrzę na FEV1/FVC, potem na FEV1 i FVC, a dopiero na końcu na procenty zapisane obok wyniku. Taki układ pomaga nie pomylić prawdziwej choroby z artefaktem, czyli błędem technicznym albo słabą współpracą pacjenta.
| Wzorzec | Co zwykle widać | Co może to oznaczać | Co zwykle robi się dalej |
|---|---|---|---|
| Obturacja | Obniżony FEV1/FVC, często także niższy FEV1 | Zwężenie oskrzeli, np. w astmie lub POChP | Ocena po leku rozkurczowym, korelacja z objawami, czasem dalsze badania czynnościowe |
| Restrykcja | FVC niskie, a FEV1/FVC zwykle prawidłowy lub wysoki | Ograniczenie objętości płuc, ale do potwierdzenia potrzebna jest TLC, czyli całkowita pojemność płuc | Pełne badanie płuc, czasem także ocena obrazowa lub konsultacja pulmonologiczna |
| Wzorzec mieszany | Jednocześnie niski stosunek FEV1/FVC i niskie FVC | Połączenie obturacji i ograniczenia wentylacji | Zwykle potrzebne są szersze testy niż sama spirometria |
| Wynik graniczny | Wartości blisko LLN, bez wyraźnego przekroczenia granicy | Możliwy wczesny problem, ale też wariant normy albo niedoskonała technika | Powtórzenie badania, porównanie z wcześniejszymi wynikami i objawami |
Ważna rzecz, którą podkreślam pacjentom: niskie FVC nie oznacza automatycznie restrykcji. Czasem wynika z „uwięzienia powietrza” w drogach oddechowych, czasem z niepełnego wydechu, a czasem po prostu z bólu, kaszlu albo złej techniki. Z kolei prawidłowy wskaźnik FEV1/FVC nie wyklucza dolegliwości, jeśli objawy pojawiają się napadowo albo wynik był badany w dobrym okresie choroby.
Jeśli wynik zaczyna budzić wątpliwości, kolejne pytanie brzmi już nie „czy są normy?”, tylko „czy badanie zostało wykonane tak, by tym normom można było zaufać?”.
Jak przygotować się do badania, żeby nie zaniżyć wyniku
W spirometrii technika i przygotowanie robią większą różnicę, niż wiele osób zakłada. Nawet dobry aparat nie naprawi zbyt krótkiego wydechu, kaszlu w pierwszej sekundzie albo nieszczelnego ustnika.
- Nie jedz obfitego posiłku przez około 2 godziny przed badaniem.
- Nie pal w dniu badania, a najlepiej uniknij papierosa możliwie najdłużej przed wizytą.
- Nie wykonuj ciężkiego wysiłku bezpośrednio przed spirometrią; minimum to zwykle 30 minut przerwy.
- Nie pij alkoholu przez kilka godzin przed badaniem.
- Załóż luźne ubranie, które nie ogranicza głębokiego wdechu.
- Spisz leki wziewne i doustne, bo część z nich może być czasowo odstawiona przed próbą.
Przy badaniu z próbą rozkurczową laboratorium często prosi o odstawienie części leków rozszerzających oskrzela na określony czas. W praktyce bywa to około 6 godzin dla krótkodziałających beta2-mimetyków, 12 godzin dla ipratropium, 24 godzin dla długo działających beta2-mimetyków i 36 godzin dla bardzo długo działających leków, ale zawsze trzymaj się instrukcji pracowni albo lekarza prowadzącego. To ważne, bo leki wziewne mogą „podciągnąć” wynik i zamazać rzeczywisty obraz obturacji.
Z perspektywy jakości badania najczęstsze błędy są dość prozaiczne: zbyt słaby start wydechu, zbyt krótki wydech, kaszel, brak szczelności ustnika, a czasem po prostu zbyt mała liczba prób. Każdy z tych elementów może zaniżyć FEV1 albo FVC i sprawić, że wynik będzie wyglądał gorzej, niż jest w rzeczywistości. Dlatego, gdy widzę niepokojący opis, zawsze sprawdzam również komentarz o jakości badania.
Gdy wynik mimo dobrego przygotowania pozostaje niejasny, nie kończę diagnostyki na jednej tabeli z wydruku.
Kiedy sama spirometria nie wystarczy do diagnozy
Normalna spirometria nie zamyka tematu, jeśli objawy nadal sugerują chorobę układu oddechowego. Tak bywa zwłaszcza w astmie, która może mieć okresy prawidłowych wartości, mimo że pacjent miewa duszność, świsty albo kaszel po wysiłku, zimnym powietrzu czy infekcji.
Właśnie dlatego przy niejasnym obrazie korzysta się z dodatkowych kroków. Próba rozkurczowa ocenia, czy po leku rozszerzającym oskrzela FEV1 albo FVC wyraźnie się poprawia. W nowszych standardach za istotny wynik uznaje się zwykle wzrost o więcej niż 10% wartości należnej, choć w starszych opisach nadal spotyka się regułę 12% i 200 ml. Jeśli w wydruku widzisz oba podejścia, nie jest to błąd - to po prostu ślad po zmianie standardów.
Gdy podejrzewa się restrykcję, sama spirometria też nie wystarcza, bo nie mierzy całkowitej pojemności płuc. Do potwierdzenia potrzebne są badania objętości płuc, najczęściej TLC. Z kolei przy podejrzeniu zaburzeń wymiany gazowej przydaje się DLCO, czyli ocena dyfuzji tlenku węgla przez błonę pęcherzykowo-włośniczkową. To już badania z szerszego panelu diagnostycznego, ale właśnie one porządkują sytuacje, w których sama spirometria daje za mało odpowiedzi.
W praktyce najważniejsza jest jedna rzecz: badanie ma wspierać decyzję kliniczną, a nie zastępować ją automatycznym komunikatem z aparatu. Jeśli objawy i wynik nie pasują do siebie, trzeba wrócić do kontekstu, a nie do samej liczby.
To prowadzi do ostatniej, bardzo praktycznej części: co warto zanotować z wyniku, żeby później nie zgadywać, co naprawdę pokazuje raport.
Co zapisać z wyniku, żeby dobrze go odczytać później
- FEV1, FVC i FEV1/FVC w wartości bezwzględnej oraz w procentach wartości należnej.
- Informację, czy raport podaje LLN i z-score.
- Adnotację, czy badanie było wykonane przed i po leku rozkurczowym.
- Uwagi o jakości badania, zwłaszcza o kaszlu, zbyt krótkim wydechu lub trudności z manewrem.
- Nazwę użytego zestawu referencyjnego, jeśli jest podana w opisie.
Jeśli miałbym zostawić jedną praktyczną zasadę, brzmiałaby tak: nie porównuj swojego wyniku do cudzej tabeli z internetu. W spirometrii liczy się kontekst, poprawna technika i właściwe równanie referencyjne, a dobra tabela norm ma pomóc w interpretacji, nie ją uprościć do jednego sztywnego progu. Gdy masz objawy albo wynik jest graniczny, najlepiej potraktować wydruk jako punkt wyjścia do rozmowy z lekarzem, a nie jako ostateczny wyrok.