Najważniejsze informacje w skrócie
- Nie ma jednego testu, który wykrywa całą miażdżycę. Diagnostyka zależy od tego, które naczynia mogą być zajęte.
- Podstawą są badania krwi - lipidogram, czasem ApoB, Lp(a), glukoza i HbA1c oraz wybrane markery stanu zapalnego.
- USG Doppler i ABI są bardzo przydatne przy podejrzeniu zwężeń w tętnicach kończyn lub szyi.
- Przy tętnicach wieńcowych często wchodzą w grę EKG, próba wysiłkowa, echo serca, skan wapnia wieńcowego, CCTA lub angiografia.
- Im większe ryzyko lub silniejsze objawy, tym szybciej warto iść do lekarza, zamiast samodzielnie dobierać badania.
- Nieprawidłowy wynik nie oznacza od razu zabiegu, ale zwykle wymaga uporządkowanego planu dalszej diagnostyki i leczenia.
Nie ma jednego badania, które odpowie na wszystko
Gdy myślę o diagnostyce miażdżycy, zaczynam od prostego pytania: gdzie może być problem. Inaczej bada się osobę z bólem łydek przy chodzeniu, inaczej pacjenta po epizodzie bólu w klatce piersiowej, a jeszcze inaczej kogoś z wieloma czynnikami ryzyka, ale bez objawów. Jak przypomina NHLBI, rozpoznanie opiera się nie tylko na testach, ale też na wywiadzie i badaniu przedmiotowym.
W praktyce pierwsze kroki zwykle wyglądają tak:
- ocena objawów, na przykład bólu w klatce piersiowej, męczliwości, chromania przestankowego albo zawrotów głowy,
- sprawdzenie czynników ryzyka, takich jak palenie, nadciśnienie, cukrzyca, przewlekła choroba nerek, wysoki cholesterol i obciążenie rodzinne,
- badanie tętna, ciśnienia i ewentualnych szmerów naczyniowych,
- dopiero potem dobór testu, który najlepiej pokaże konkretne naczynie.
To ważne, bo wielu pacjentów zakłada, że wystarczy „jakieś USG” albo sam lipidogram. Tymczasem miażdżyca bywa długo bezobjawowa, a dobrze dobrany zestaw badań mówi o niej więcej niż przypadkowy pojedynczy test. Z tego powodu przechodzę zwykle od oceny ryzyka do badań krwi, bo one pokazują biologiczne tło choroby.
Badania krwi, które pokazują ryzyko i tempo choroby
Badania laboratoryjne nie zawsze potwierdzają samą blaszkę miażdżycową, ale bardzo dobrze pokazują, czy organizm pracuje w warunkach sprzyjających jej rozwojowi. To szczególnie ważne u osób bez wyraźnych objawów, u których chcę ocenić ryzyko zanim pojawi się zwężenie wymagające pilniejszej diagnostyki.
W praktyce najczęściej zaczynam od poniższych badań:
| Badanie | Co pokazuje | Kiedy jest najbardziej przydatne | Ograniczenie |
|---|---|---|---|
| Lipidogram | Cholesterol całkowity, LDL, HDL, trójglicerydy i non-HDL | Jako podstawowy punkt wyjścia u większości osób z podejrzeniem miażdżycy | Nie pokazuje samych zwężeń, tylko ryzyko ich rozwoju |
| ApoB | Liczbę aterogennych cząstek lipoprotein | Gdy LDL nie tłumaczy w pełni ryzyka albo wynik lipidogramu jest „ładny”, ale wywiad jest niepokojący | To badanie dodatkowe, nie zawsze potrzebne od razu |
| Lp(a) | Genetycznie uwarunkowane, niezależne ryzyko miażdżycy | Przy wczesnych incydentach sercowo-naczyniowych w rodzinie lub przy chorobie pojawiającej się mimo niezłych lipidów | Wynik zwykle nie zmienia się radykalnie po diecie, bo to głównie cecha dziedziczna |
| Glukoza na czczo i HbA1c | Czy współistnieje cukrzyca lub stan przedcukrzycowy | Bo zaburzenia gospodarki cukrowej przyspieszają miażdżycę | Nie ocenia bezpośrednio naczyń |
| hs-CRP | Nasilenie stanu zapalnego | W wybranych przypadkach, gdy chcę lepiej oszacować ryzyko sercowo-naczyniowe | Jest mało swoiste, więc samo nie rozpoznaje miażdżycy |
MedlinePlus zwraca uwagę, że wysoki Lp(a) może podnosić ryzyko chorób serca i naczyń nawet wtedy, gdy zwykły cholesterol wygląda dobrze. To jeden z powodów, dla których nie zatrzymuję się na samym LDL, jeśli obraz kliniczny sugeruje coś więcej.
Warto też pamiętać, że w praktyce lipidogram jest badaniem wyjściowym, a nie końcowym. Jeśli wyniki są niepokojące albo wywiad sugeruje problem w konkretnym miejscu, przechodzę do obrazowania naczyń, bo to ono pokazuje zwężenie najlepiej.
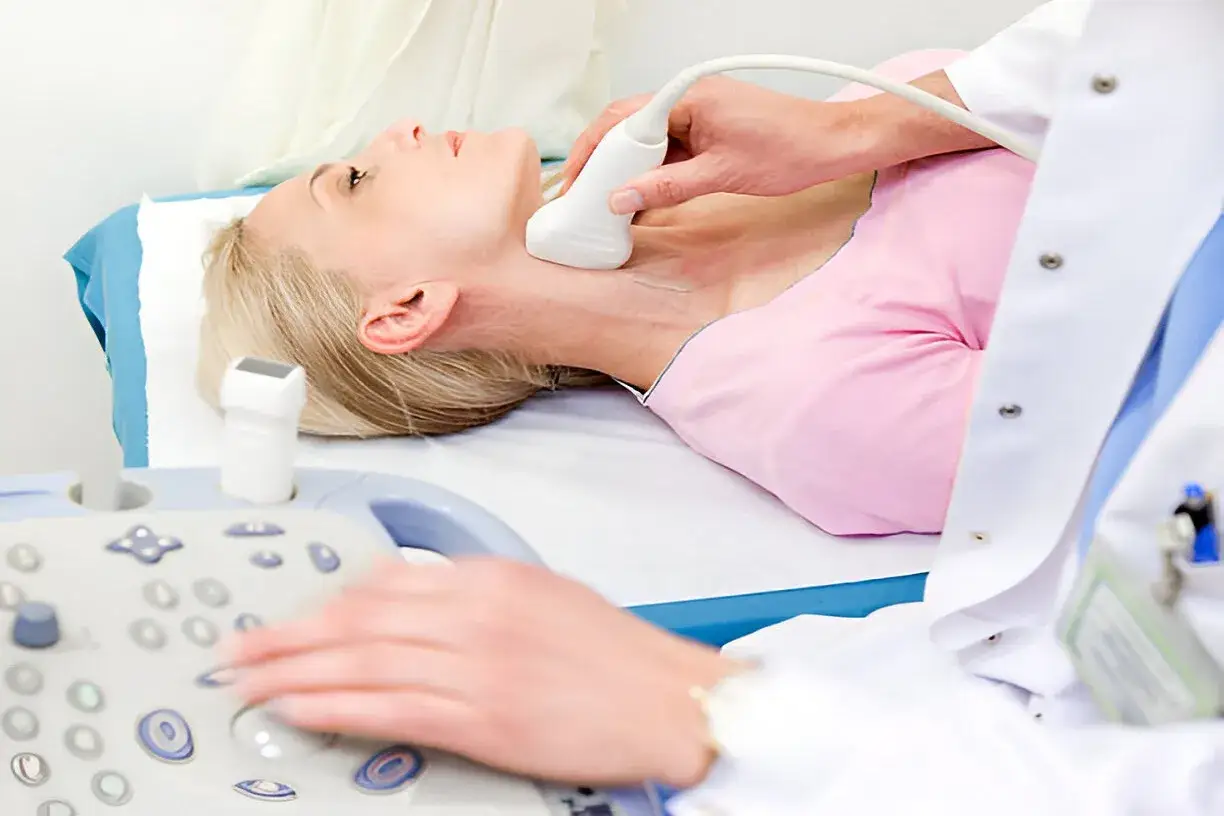
USG Doppler i ABI najlepiej pokazują zwężenie tętnic kończyn
Jeśli objawy dotyczą nóg, stóp albo szyi, bardzo często największą wartość mają badania nieinwazyjne: USG Doppler i wskaźnik kostka-ramię, czyli ABI. To właśnie one pozwalają ocenić przepływ krwi, zobaczyć miejsca zwężenia i odróżnić podejrzenie miażdżycy od innych problemów naczyniowych.
- USG Doppler tętnic pokazuje szybkość przepływu krwi i pozwala zauważyć zwężone odcinki. Jest bardzo przydatne w tętnicach szyjnych, kończyn dolnych i w innych dużych naczyniach powierzchownie dostępnych dla ultrasonografu.
- ABI porównuje ciśnienie w kostce z ciśnieniem na ramieniu. To prosty test przesiewowy dla miażdżycy tętnic kończyn dolnych. Wartość poniżej 0,90 sugeruje chorobę tętnic obwodowych, a wynik poniżej 0,40 wskazuje na ciężkie zaburzenie przepływu.
- TBI, czyli wskaźnik paluch-ramię, przydaje się wtedy, gdy ABI bywa niemiarodajne, na przykład przy cukrzycy albo sztywnych, zwapniałych tętnicach.
W praktyce ABI lub Doppler są często pierwszym obrazowym krokiem, gdy pacjent ma chromanie przestankowe, zimne stopy, słabsze tętno na nogach albo ranę, która goi się podejrzanie wolno. Jeśli podejrzenie dotyczy serca, wybór badań wygląda inaczej, bo tu potrzebna jest inna ścieżka diagnostyczna.
Diagnostyka serca przy podejrzeniu tętnic wieńcowych
Gdy objawy albo ryzyko sugerują miażdżycę tętnic wieńcowych, samo USG kończyn nie wystarczy. Wtedy patrzę na badania, które mówią coś o rytmie serca, pracy mięśnia sercowego i ewentualnych zwężeniach w naczyniach odżywiających serce.
| Badanie | Co wnosi | Największa zaleta | Główne ograniczenie |
|---|---|---|---|
| EKG | Pokazuje elektryczną pracę serca i może ujawnić cechy niedokrwienia | Szybkie, tanie i dostępne niemal wszędzie | Może być prawidłowe mimo istotnej miażdżycy |
| Echo serca | Ocena kurczliwości, budowy i pośrednio skutków niedokrwienia | Dobrze pokazuje funkcję mięśnia sercowego | Nie widzi bezpośrednio blaszek w tętnicach wieńcowych |
| Próba wysiłkowa | Sprawdza, jak serce reaguje na obciążenie | Może ujawnić niedokrwienie, którego nie ma w spoczynku | Nie każdy może bezpiecznie wykonać wysiłek |
| Koronarny skan wapnia | Ocenia zwapnienia w tętnicach wieńcowych | Dobrze porządkuje ryzyko, zanim pojawią się objawy | Pokazuje głównie zwapnienia, a nie każdą blaszkę |
| CCTA | Tomograficznie pokazuje naczynia wieńcowe i zwężenia | Wiele informacji z jednego badania nieinwazyjnego | Wymaga kontrastu i odpowiednich wskazań |
| Koronarografia | Najdokładniej pokazuje zwężenia i blokady tętnic wieńcowych | To badanie, po którym najłatwiej zaplanować leczenie zabiegowe | Jest inwazyjna, więc rezerwuje się ją do konkretnych wskazań |
Jeśli potrzebuję ocenić zwężenia w tętnicach wieńcowych, bardzo często wybieram najpierw badanie mniej obciążające, a dopiero potem dokładniejsze obrazowanie. NHLBI podaje, że skan wapnia wieńcowego trwa zwykle około 10-15 minut i jest pomocny zwłaszcza wtedy, gdy chcę lepiej oszacować ryzyko jeszcze przed pojawieniem się objawów.
W praktyce najważniejsze jest to, że ujemne EKG nie wyklucza miażdżycy, a dodatni wynik jednego testu nie zawsze oznacza od razu konieczność zabiegu. Dlatego następny krok zależy od objawów, wieku, ryzyka i tego, jak wygląda cały obraz kliniczny.
Kto powinien zgłosić się szybciej na diagnostykę
Nie każda osoba wymaga od razu rozbudowanego pakietu badań, ale są sytuacje, w których nie warto zwlekać. Im więcej czynników ryzyka i im bardziej charakterystyczne objawy, tym szybciej ustawiam diagnostykę, zamiast czekać, aż problem sam się ujawni bardziej wyraźnie.
Szczególnie zwracam uwagę na osoby, które mają:
- palenie tytoniu obecnie lub w przeszłości,
- nadciśnienie tętnicze, cukrzycę albo stan przedcukrzycowy,
- podwyższony cholesterol lub bardzo niski HDL,
- przewlekłą chorobę nerek,
- rodzinne występowanie zawału, udaru albo miażdżycy w młodym wieku,
- bóle łydek podczas chodzenia, zimne stopy, rany gojące się długo,
- ból w klatce piersiowej, duszność wysiłkową, kołatania lub spadek tolerancji wysiłku.
Jest też grupa objawów, przy których nie czekam na planową konsultację: nagły ból w klatce piersiowej, niedowład, zaburzenia mowy, opadnięcie kącika ust, zimna i blada kończyna albo bardzo silny ból nogi z nagłym osłabieniem tętna. To już nie jest temat do „sprawdzenia za kilka tygodni”, tylko do pilnej oceny medycznej. Gdy ryzyko jest wyższe, równie ważne staje się to, co robić po wyniku.
Co robię po nieprawidłowym wyniku i jak nie pogubić się w dalszych krokach
Nieprawidłowy wynik nie kończy diagnostyki, tylko ją porządkuje. Jeżeli lipidogram, ABI, Doppler albo skan serca coś pokazują, kolejne decyzje zależą od tego, czy mamy do czynienia z ryzykiem, już istniejącą chorobą, czy zmianą wymagającą leczenia zabiegowego.
Najczęściej porządkuję to w takiej kolejności:
- potwierdzam, czy wynik pasuje do objawów i do całego obrazu klinicznego,
- oceniam, czy potrzebne jest dokładniejsze obrazowanie lub konsultacja specjalisty,
- sprawdzam, czy trzeba pilnie obniżać LDL, ciśnienie, glukozę albo odstawić palenie,
- ustalam, czy wystarczy obserwacja i leczenie zachowawcze, czy trzeba myśleć o zabiegu,
- pilnuję kontroli, bo miażdżyca zwykle wymaga monitorowania, a nie jednorazowego „zaliczenia” badań.
Najczęstszy błąd widzę wtedy, gdy ktoś robi tylko jeden test i na tej podstawie uznaje, że „wszystko jest w porządku”. W miażdżycy to tak nie działa. Najlepsze wyniki daje połączenie badań krwi, prostych testów naczyniowych i obrazowania dobranego do objawów, bo dopiero taki zestaw pokazuje, gdzie jesteśmy na osi od ryzyka do realnego zwężenia. Jeśli mam ująć to praktycznie jednym zdaniem, to zaczynam od ryzyka, potwierdzam lokalizację zmian i dopiero potem ustalam dalsze leczenie.