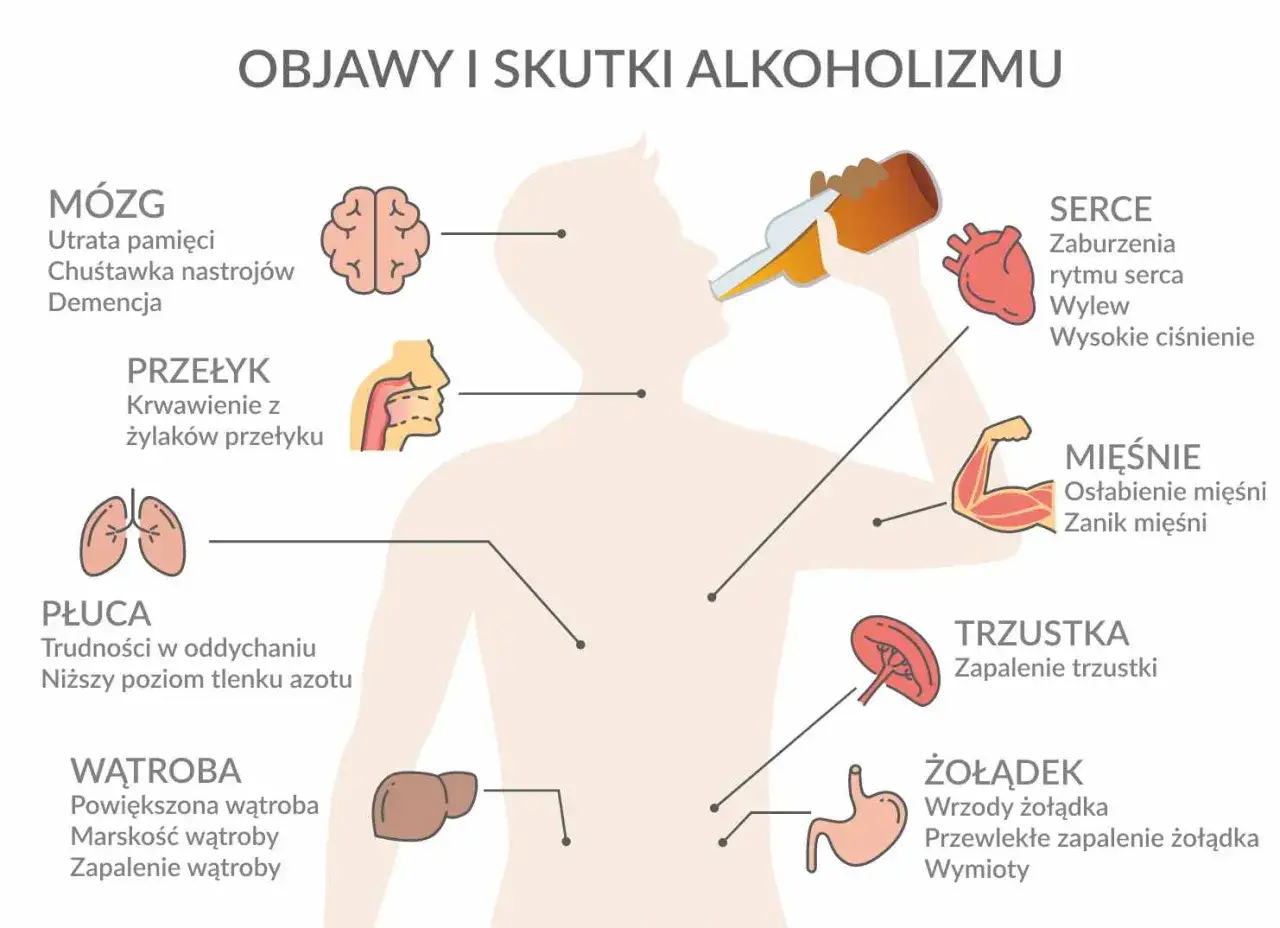
Choroba alkoholowa rzadko zaczyna się gwałtownie. Najpierw bywa sposobem na rozluźnienie, potem rytuałem, a dopiero później problemem zdrowotnym, który wpływa na relacje, pracę i codzienne funkcjonowanie. W praktyce uzależnienie od alkoholu rozwija się powoli, dlatego w tym tekście pokazuję, po czym je rozpoznać, kiedy trzeba działać szybko i jakie formy pomocy mają realny sens.
Najważniejsze sygnały, przyczyny i kroki, które warto znać
- Choroba nie zawsze zaczyna się od codziennego picia; ważniejsza jest utrata kontroli niż sama częstotliwość.
- Kluczowe objawy to przymus picia, tolerancja, zespół abstynencyjny, picie mimo szkód i zaniedbywanie obowiązków.
- Diagnoza opiera się na wywiadzie i kryteriach klinicznych, a nasilenie bywa łagodne, umiarkowane lub ciężkie.
- Leczenie najczęściej łączy psychoterapię, wsparcie medyczne i pracę nad nawrotami; sam detoks zwykle nie wystarcza.
- W Polsce do poradni leczenia uzależnień można zgłosić się bez skierowania.
Czym jest choroba alkoholowa i gdzie kończy się kontrola
Ja patrzę na ten temat od strony utraty kontroli. Nie chodzi tylko o liczbę wypitych kieliszków, ale o to, czy człowiek potrafi przerwać, czy pije mimo szkód i czy bez alkoholu pojawia się napięcie albo złe samopoczucie. W klasycznej ocenie klinicznej bierze się pod uwagę 11 kryteriów, a jeśli w ciągu 12 miesięcy pojawiają się co najmniej 2 z nich, lekarz może rozpoznać zaburzenie związane z alkoholem.
- Utrata kontroli - ktoś pije więcej, częściej albo dłużej, niż planował.
- Głód alkoholowy - pojawia się silna, natrętna potrzeba sięgnięcia po alkohol.
- Tolerancja - do uzyskania podobnego efektu potrzeba coraz większej ilości.
- Zespół abstynencyjny - po odstawieniu pojawiają się drżenie, niepokój, poty, bezsenność, kołatanie serca lub nudności.
- Picie mimo strat - alkohol szkodzi zdrowiu, relacjom albo pracy, a mimo to nadal zajmuje ważne miejsce.
- Zaniedbywanie życia - dom, obowiązki i zainteresowania schodzą na dalszy plan.
To właśnie ten zestaw objawów odróżnia problem zdrowotny od pojedynczych epizodów nadmiernego picia. Z tego miejsca już tylko krok do pytania, jak takie sygnały rozpoznać na co dzień.
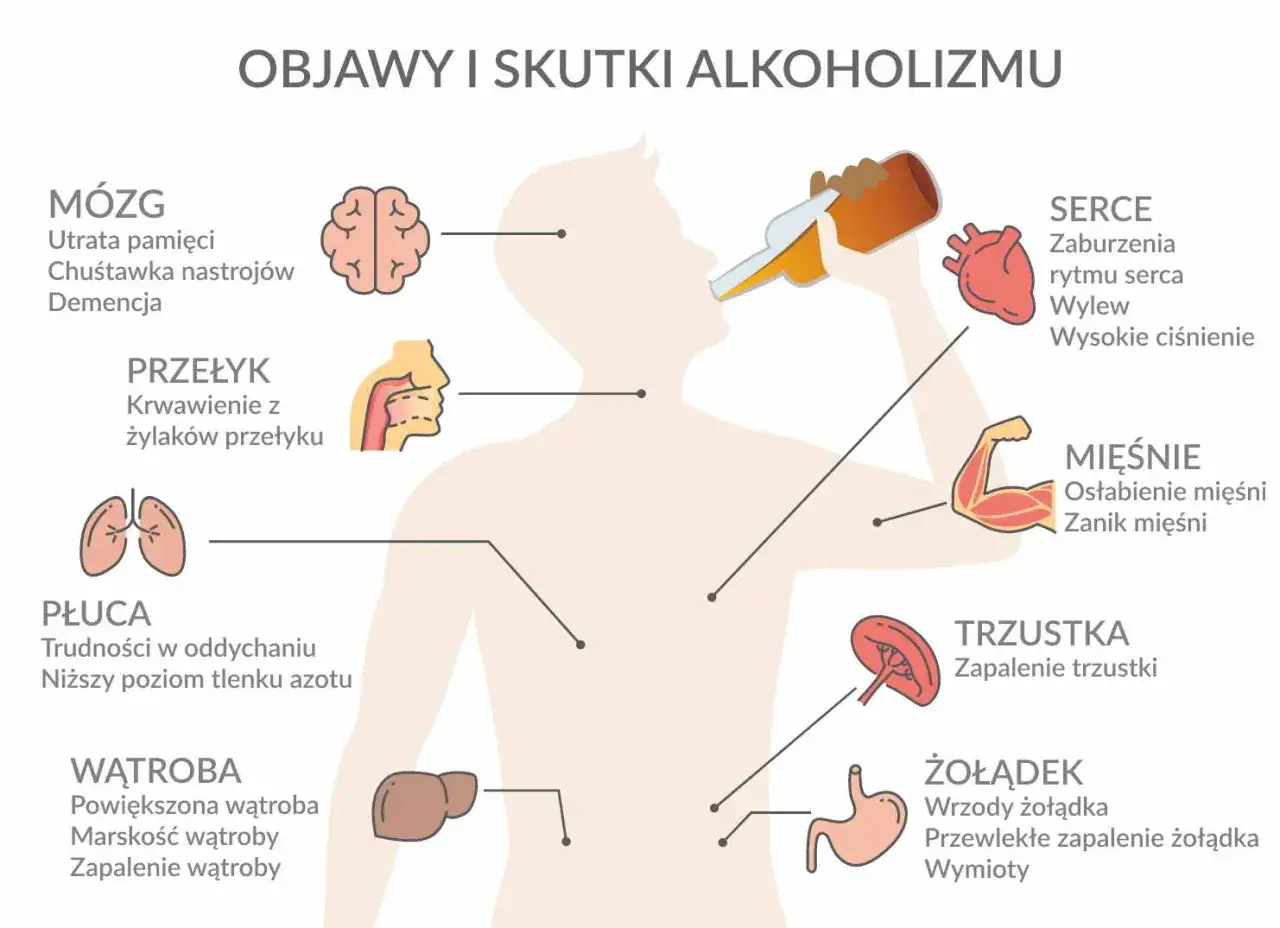
Jak rozpoznać objawy, których nie warto bagatelizować
Najczęściej nie pojawia się jeden spektakularny sygnał, tylko ich cały pakiet. W praktyce właśnie kumulacja drobnych zmian zdradza więcej niż jednorazowy incydent. Zwracam uwagę zwłaszcza na trzy obszary: ciało, psychikę i zachowanie.
| Obszar | Typowe sygnały | Co to zwykle oznacza |
|---|---|---|
| Fizyczny | Drżenie rąk, potliwość, nudności, bezsenność, kołatanie serca, wzrost tolerancji | Organizm zaczyna „domagać się” alkoholu albo reaguje na jego brak |
| Psychiczny | Rozdrażnienie, lęk, napięcie, trudność w skupieniu, picie „na uspokojenie” | Alkohol pełni funkcję regulowania emocji, a nie tylko rozrywki |
| Behawioralny | Ukrywanie butelek, poranne picie, urwane fragmenty pamięci, obietnice bez pokrycia | Picie staje się coraz bardziej centralne i trudne do kontrolowania |
| Społeczny | Spóźnienia do pracy, konflikty w domu, wycofanie z kontaktów, zaniedbywanie obowiązków | Choroba zaczyna wpływać na relacje i codzienne role |
Szczególnie niepokojące są poranne picie, objawy odstawienia po kilku godzinach bez alkoholu, czarne dziury w pamięci i sytuacje, w których ktoś zaczyna pić, żeby „dojść do siebie” po poprzednim dniu. To moment, w którym problem dawno wyszedł poza zwykłe nadużywanie. Na tym etapie warto zrozumieć, skąd ten mechanizm się bierze.
Dlaczego ten problem rozwija się u jednych szybciej niż u innych
To nie jest choroba jednej przyczyny. Najczęściej nakładają się na siebie podatność biologiczna, doświadczenia życiowe i środowisko, w którym alkohol jest łatwo dostępny albo traktowany jak normalny sposób radzenia sobie ze stresem. Dlatego w opisie choroby alkoholowej mówi się o modelu bio-psycho-społecznym.
| Czynnik | Jak zwiększa ryzyko | Co z tego wynika w praktyce |
|---|---|---|
| Predyspozycja rodzinna i genetyczna | Może wpływać na wrażliwość układu nagrody i sposób reagowania na alkohol | Ryzyko jest większe, ale nie przesądza o losie danej osoby |
| Stres, trauma, przemoc | Alkohol zaczyna działać jak szybki, ale krótkotrwały „lek” na napięcie | Pojawia się schemat: ulga - kolejny problem - kolejne picie |
| Depresja, lęk, bezsenność | Picie bywa próbą uciszenia objawów psychicznych | Współwystępowanie problemów bardzo komplikuje leczenie |
| Wczesny start i częste upijanie się | Mózg szybciej uczy się skojarzenia alkoholu z nagrodą i ulgą | Nawyk utrwala się mocniej i trudniej go przerwać |
| Otoczenie i dostępność | Presja towarzyska i normalizowanie picia osłabiają czujność | Problem może długo wyglądać „jak coś zwyczajnego” |
Warto odróżnić picie problemowe od pełnoobjawowego uzależnienia. Nie każdy, kto pije dużo, spełnia kryteria choroby, ale każdy taki wzorzec zwiększa ryzyko, że z czasem utrata kontroli stanie się normą. Z mojego punktu widzenia szczególnie zdradliwe jest picie „na sen”, „na stres” albo „na odwagę” - to właśnie tam alkohol zaczyna pełnić funkcję leku, chociaż nim nie jest. Skoro wiemy, skąd bierze się problem, trzeba przejść do diagnozy.
Jak wygląda diagnoza i kiedy nie czekać
Diagnoza nie opiera się na domysłach ani na samym poczuciu winy. Zazwyczaj zaczyna się od rozmowy o częstotliwości picia, skutkach zdrowotnych i o tym, co dzieje się po odstawieniu. Lekarz lub terapeuta może użyć krótkiego narzędzia przesiewowego, na przykład AUDIT, a następnie sprawdza, ile objawów pasuje do obrazu klinicznego i jak bardzo zaburzają codzienne funkcjonowanie.
- 2-3 objawy zwykle oznaczają łagodne zaburzenie.
- 4-5 objawów wskazuje na postać umiarkowaną.
- 6 lub więcej objawów sugeruje ciężki przebieg.
Nie czekam na „lepszy moment”, jeśli pojawiają się drgawki, omamy, silne splątanie, gorączka, bardzo szybkie tętno albo utrata przytomności. To są objawy, które mogą wymagać pilnej pomocy medycznej. W praktyce pierwszy kontakt z pomocą bywa prostszy, niż wielu osobom się wydaje: w Polsce do poradni leczenia uzależnień można zgłosić się bez skierowania, a pomoc psychiatryczna w trybie ambulatoryjnym również nie wymaga skierowania. Gdy diagnoza jest już bardziej prawdopodobna, najważniejsze staje się pytanie o leczenie.
Leczenie działa najlepiej wtedy, gdy łączy kilka elementów
Największy błąd, jaki widzę, to liczenie na jedno rozwiązanie. Sam detoks nie uczy radzenia sobie z głodem, a sama motywacja zwykle nie wystarcza, gdy ciało i nawyki już „domagają się” alkoholu. Dlatego skuteczniejsze jest leczenie etapowe.
| Etap | Co obejmuje | Kiedy pomaga | Ograniczenie |
|---|---|---|---|
| Odtrucie medyczne | Bezpieczne przejście przez objawy odstawienia, czasem z lekami i obserwacją | Gdy pojawiają się silne objawy abstynencyjne albo duże ryzyko powikłań | To nie jest pełne leczenie, tylko pierwszy krok |
| Psychoterapia indywidualna | Praca nad wyzwalaczami, emocjami, nawykami i planem na nawroty | Gdy trzeba zrozumieć, dlaczego picie wraca w konkretnych sytuacjach | Wymaga czasu, szczerości i regularności |
| Terapia grupowa i rodzinna | Wsparcie innych osób, korekta relacji, praca nad współuzależnieniem | Gdy problem wpływa na cały dom albo ktoś potrzebuje mocniejszego zaplecza | Nie każdy od razu czuje się w grupie komfortowo |
| Leki wspierające abstynencję | Zmniejszanie głodu albo ułatwianie utrzymania abstynencji, zawsze pod kontrolą lekarza | Jako wsparcie, nie jako samodzielna metoda | Nie zastąpią zmiany nawyków |
| Leczenie dzienne lub stacjonarne | Intensywniejsza opieka, większa struktura dnia i większe bezpieczeństwo | Gdy leczenie ambulatoryjne to za mało | Wymaga większego zaangażowania i czasu |
To właśnie psychoterapia jest zwykle fundamentem: pomaga rozpoznać wyzwalacze, przećwiczyć reakcje na stres i zbudować plan na sytuacje ryzykowne. Leki mogą być dobrym wsparciem, ale nie zastąpią zmiany nawyków ani pracy nad relacjami. U części osób potrzebna jest też terapia rodzinna, bo bliscy - często nieświadomie - utrwalają mechanizm choroby. A ponieważ alkohol rzadko dotyka tylko jednej osoby, warto też spojrzeć na dom i relacje.
Co robić, gdy bliska osoba nie przyznaje się do problemu
Rozmowa o piciu rzadko zaczyna się od wielkich deklaracji. Skuteczniej działa spokojny, konkretny opis faktów: spóźnienia do pracy, konflikty, urwane filmy, wydatki czy sytuacje, w których alkohol staje się ważniejszy niż domowe obowiązki. Ja zwykle odradzam moralizowanie, bo ono zamyka rozmowę, zamiast ją otwierać.
- Wybierz moment, w którym druga osoba jest trzeźwa i możliwie spokojna.
- Mów o zachowaniu, a nie o etykiecie; „martwię się, bo…”, działa lepiej niż „jesteś alkoholikiem”.
- Nie osłaniaj konsekwencji picia, bo to przedłuża problem.
- Ustal granice, zwłaszcza gdy w domu pojawia się przemoc, chaos albo zaniedbywanie dzieci.
- Zaproponuj konkretny pierwszy krok: lekarza, psychoterapeutę albo poradnię.
- Pamiętaj o pojęciu współuzależnienia, czyli życia wokół picia drugiej osoby i przejmowania za nią konsekwencji.
Jeśli pojawiają się groźby, agresja, samouszkodzenia albo zagrożenie dla dzieci, priorytetem nie jest rozmowa, tylko bezpieczeństwo. Kiedy pierwszy krok jest już zrobiony, najważniejsze staje się utrzymanie zmiany.
Jak utrzymać zmianę po rozpoczęciu terapii
To etap, który decyduje o trwałości efektów. W pierwszych miesiącach najlepiej działa prosty plan: rozpoznanie wyzwalaczy, ograniczenie kontaktu z sytuacjami wysokiego ryzyka i stały kontakt z terapeutą albo grupą wsparcia. Nie chodzi o życie w pancerzu, tylko o to, żeby nie wystawiać siebie na próbę, zanim nowe nawyki staną się automatyczne.
- Zapisz swoje typowe wyzwalacze: stres, samotność, kłótnie, nuda, zmęczenie.
- Przygotuj plan na głód alkoholowy: telefon do zaufanej osoby, wyjście z domu, spacer, posiłek, prysznic, zajęcie rąk.
- Dbaj o sen, regularne jedzenie i nawodnienie, bo rozregulowane ciało łatwiej wraca do starych schematów.
- Nie testuj zasady „jednego kieliszka”, bo u wielu osób taki test kończy się szybkim nawrotem.
- Jeśli zdarzy się potknięcie, wróć do terapii od razu, zamiast czekać, aż problem urośnie.
- Nie ignoruj depresji, lęku i bezsenności, bo to jedne z najczęstszych punktów zapalnych nawrotu.
Jeśli mam wskazać jedną rzecz najważniejszą, to jest nią szybka reakcja. Im wcześniej ktoś nazwie problem po imieniu, tym większa szansa na bezpieczne odstawienie alkoholu, dobranie właściwej terapii i uniknięcie powikłań, które lubią narastać po cichu. Przy takich objawach nie warto czekać, aż samo minie - choroba zwykle właśnie na to liczy.