Najkrótsza wersja, którą warto zapamiętać
- To autoimmunologiczna skórna manifestacja celiakii, a nie zakażenie wirusowe.
- Najczęściej daje bardzo swędzące, symetryczne pęcherzyki i grudki na łokciach, kolanach, pośladkach, plecach lub skórze głowy.
- Rozpoznanie potwierdza się zwykle przez biopsję skóry z immunofluorescencją oraz badania w kierunku celiakii.
- Dapsone łagodzi świąd szybko, ale nie leczy przyczyny; dieta bezglutenowa działa wolniej, za to przyczynowo.
- Jeśli diagnostyka jeszcze przed tobą, nie wprowadzaj diety bezglutenowej na własną rękę, bo może utrudnić potwierdzenie choroby.
Czym jest choroba Duhringa i dlaczego myli się ją z opryszczką
Choroba Duhringa to przewlekła choroba autoimmunologiczna, w której układ odpornościowy reaguje nieprawidłowo na gluten. W praktyce oznacza to, że problem nie zaczyna się w samej skórze, tylko w głębszym mechanizmie immunologicznym związanym z celiakią i wytwarzaniem przeciwciał IgA. Te przeciwciała odkładają się w skórze i uruchamiają stan zapalny, dlatego pojawiają się swędzące wykwity.
Z mojego punktu widzenia najważniejsze jest to, że sama nazwa bywa myląca. „Opryszczkowate” odnosi się do wyglądu zmian, a nie do wirusa opryszczki. Brak pęcherzyków na wargach, brak typowego zakażenia i brak sensu w leczeniu przeciwwirusowym to pierwsze rzeczy, które warto sobie uporządkować. Ta wiedza od razu ustawia dalszą diagnostykę na właściwy tor, a potem przechodzi się do obrazu skóry.
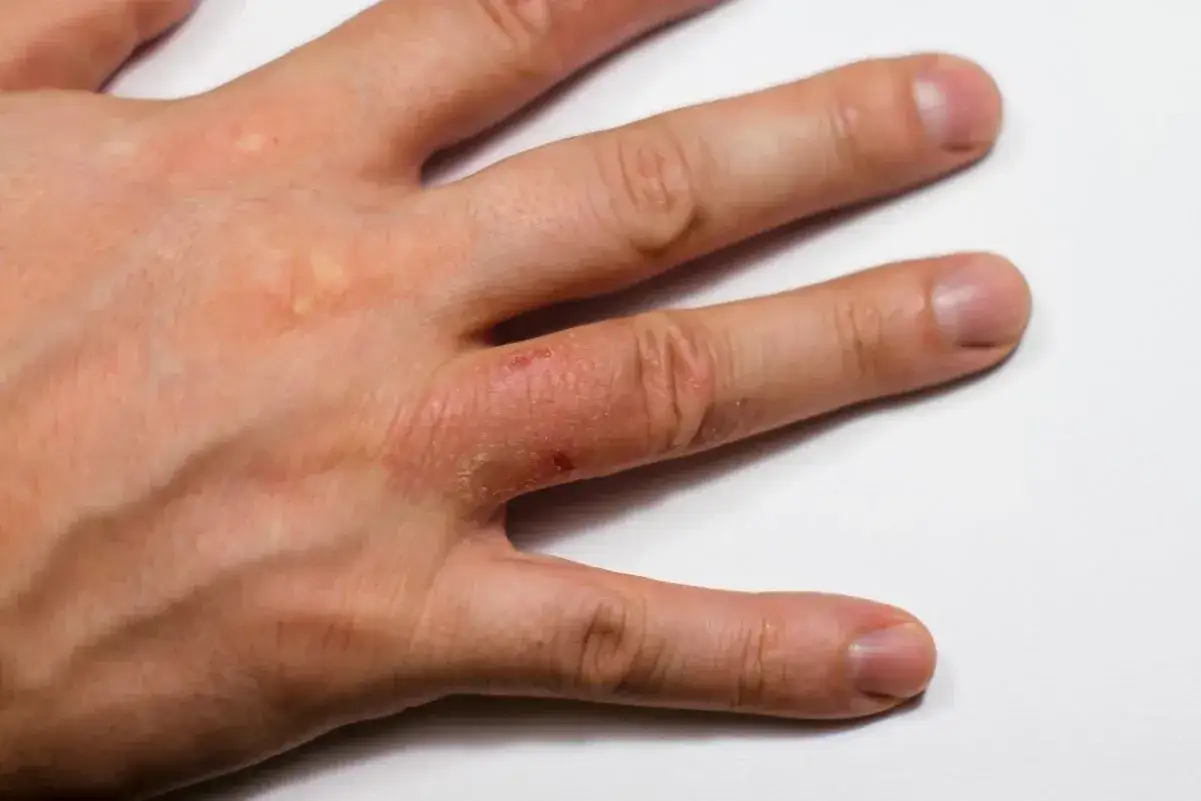
Jak wyglądają zmiany skórne i gdzie pojawiają się najczęściej
Najbardziej typowe są drobne pęcherzyki i grudki, które układają się symetrycznie i bardzo silnie swędzą. Wykwit to po prostu widoczna zmiana skórna, a w tej chorobie zwykle nie ogląda się jednej dużej zmiany, tylko całe skupiska drobnych elementów. Świąd i pieczenie bywają tak nasilone, że pacjent rozdrapuje skórę jeszcze zanim pęcherzyki zdążą się dobrze rozwinąć.
Najczęstsze lokalizacje to:
- łokcie i kolana,
- pośladki i okolica krzyżowa,
- owłosiona skóra głowy,
- plecy i łopatki,
- czasem twarz, kark albo pachwiny.
W codziennej praktyce właśnie rozdrapania potrafią zmylić obraz choroby, bo skóra wygląda wtedy bardziej jak po przewlekłym drapaniu niż jak klasyczna wysypka pęcherzykowa. To prowadzi do kolejnego pytania: skąd ten obraz się bierze i z czym najłatwiej go pomylić.
Skąd bierze się ten problem i z czym łatwo go pomylić
U podłoża leży nadwrażliwość na gluten, czyli białko obecne m.in. w pszenicy, życie i jęczmieniu. Organizm produkuje przeciwciała, które reagują krzyżowo z transglutaminazą naskórkową, a to uruchamia stan zapalny w skórze. W efekcie skóra reaguje, choć sam pacjent może wcale nie mieć wyraźnych dolegliwości jelitowych. I to jest jeden z powodów, dla których rozpoznanie bywa opóźnione.
Najłatwiej pomylić tę dermatozę z kilkoma innymi problemami skórnymi. Poniższe zestawienie dobrze pokazuje różnice:
| Co może przypominać | Co jest podobne | Co zwykle odróżnia chorobę Duhringa |
|---|---|---|
| Opryszczka zwykła | Pęcherzyki i pieczenie | Zmiany są symetryczne, częściej na łokciach, kolanach i pośladkach, a nie wokół ust lub narządów płciowych |
| Atopowe zapalenie skóry | Świąd i przewlekły przebieg | W chorobie Duhringa częściej widać skupione pęcherzyki i związek z glutenem, a nie typową suchą, eczematyczną skórę |
| Świerzb | Silny świąd i przeczosy | W świerzbie często swędzą też domownicy, a zmiany mają inne rozmieszczenie, np. między palcami |
| Pokrzywka | Zaczerwienienie i świąd | Bąble pokrzywkowe zwykle znikają w ciągu godzin, a tutaj zmiany są bardziej trwałe i rozdrapywane |
Jeżeli obraz skóry nie pasuje idealnie do żadnej z tych jednostek, sensowne staje się badanie histopatologiczne i immunologiczne. I właśnie dlatego diagnoza nie opiera się wyłącznie na tym, co widać gołym okiem.
Jak lekarz potwierdza rozpoznanie
Rozpoznanie zwykle zaczyna się od dokładnego wywiadu i badania skóry, ale ostatecznie decydują badania dodatkowe. Najważniejsza jest biopsja skóry, a dokładniej badanie materiału pobranego z pozornie zdrowej skóry obok zmiany. W immunofluorescencji bezpośredniej, czyli badaniu pokazującym złogi przeciwciał w tkance, szuka się ziarnistych złogów IgA. To jest bardzo charakterystyczny trop.
- Dermatolog ocenia układ zmian, świąd i ich symetrię.
- Pobiera się biopsję skóry do oceny histologicznej i immunofluorescencji.
- Zwykle zleca się też badania krwi w kierunku celiakii, np. przeciwciała przeciw transglutaminazie tkankowej lub endomysium.
- Jeśli są objawy ze strony przewodu pokarmowego, lekarz może rozważyć dalszą diagnostykę gastroenterologiczną.
W praktyce ważna uwaga brzmi: jeśli diagnostyka jeszcze trwa, nie warto samemu przechodzić na dietę bezglutenową przed pobraniem badań. Po dłuższym czasie przeciwciała mogą spaść, a rozpoznanie stanie się trudniejsze. To jeden z typowych błędów, które dobrze intencjonalni pacjenci popełniają najczęściej. Gdy rozpoznanie jest już jasne, przechodzi się do leczenia.
Leczenie, które działa szybko i to, które działa na przyczynę
W praktyce leczenie dzielę na dwa tory: szybką kontrolę objawów i leczenie przyczyny. To ważne, bo samo smarowanie skóry zwykle nie wystarcza. Jeśli nie usuniemy bodźca immunologicznego, świąd będzie wracał, nawet jeśli na chwilę uda się go wyciszyć.| Element leczenia | Po co się go stosuje | Jak szybko działa | Ograniczenia |
|---|---|---|---|
| Dapsone | Szybko zmniejsza świąd i hamuje nowe zmiany | Często w ciągu godzin do 3 dni | Nie leczy jelit ani przyczyny choroby; wymaga kontroli lekarskiej i badań krwi |
| Dieta bezglutenowa | Leczy przyczynę i wycisza reakcję autoimmunologiczną | Efekt skórny zwykle narasta powoli, czasem przez miesiące | Musi być ścisła i długotrwała, a pełny efekt może zająć nawet do 2 lat |
| Leczenie wspomagające | Łagodzi drapanie, przesuszenie i podrażnienie | Raczej od razu, ale tylko objawowo | Nie zastępuje leczenia przyczynowego |
Jeśli dapsone jest przeciwwskazany albo słabo tolerowany, lekarz może rozważyć inne leki, ale to zawsze wymaga indywidualnej decyzji i monitorowania. Z punktu widzenia pacjenta najważniejsze jest zrozumienie, że dieta bezglutenowa nie jest dodatkiem „na wszelki wypadek”, tylko podstawą długofalowej kontroli choroby. A potem dochodzi jeszcze codzienność, która w tej chorobie potrafi zadecydować o powodzeniu całego planu.
Jak żyć z chorobą Duhringa na co dzień
Najwięcej różnic robi konsekwencja. Gluten ukrywa się nie tylko w oczywistych produktach, ale też w gotowych sosach, panierkach, słodyczach, przyprawach czy żywności przetworzonej. Dlatego sama deklaracja „jem mniej glutenu” nie wystarczy. Tu działa wyłącznie ścisła dieta bezglutenowa.
- Czytaj etykiety i zwracaj uwagę na zanieczyszczenie krzyżowe w kuchni.
- Nie oceniaj skuteczności leczenia po kilku dniach, bo skóra często uspokaja się wolniej niż świąd.
- Nie odstawiaj leków samodzielnie, nawet jeśli objawy wyraźnie się zmniejszą.
- Przy nawrotach sprawdzaj nie tylko dietę, ale też możliwe niedobory żelaza, folianów, witaminy B12, witaminy D i wapnia.
- Jeśli masz też objawy jelitowe, anemię albo spadek masy ciała, daj lekarzowi pełny obraz sytuacji, a nie tylko opis skóry.
W tej chorobie często współistnieją też inne problemy autoimmunologiczne, zwłaszcza tarczycy, dlatego dobrze traktować ją jako sygnał szerszego procesu, a nie wyłącznie kłopot dermatologiczny. To prowadzi do ostatniej rzeczy, która w praktyce najbardziej decyduje o komforcie życia z tą diagnozą.
Co robi różnicę, gdy świąd nie chce ustąpić
Ja zwykle zaczynam od trzech pytań: czy dieta jest naprawdę ścisła, czy leczenie zostało dobrane właściwie i czy nie ma dodatkowych czynników, które podtrzymują stan zapalny. Najczęstsze powody nawrotów są prozaiczne, choć uciążliwe: przypadkowy gluten, zbyt krótki czas obserwacji albo zbyt szybkie odstawienie leków. W tej chorobie cierpliwość ma znaczenie większe, niż wielu osobom się wydaje.
Jeśli po kilku tygodniach nadal dominuje świąd, nie zakładałbym od razu, że „leczenie nie działa”. Czasem trzeba po prostu wrócić do diagnostyki, poprawić dietę i skorygować terapię pod kontrolą lekarza. Dobrze prowadzona choroba Duhringa zwykle daje się opanować, ale wymaga dyscypliny, a nie przypadkowych prób.