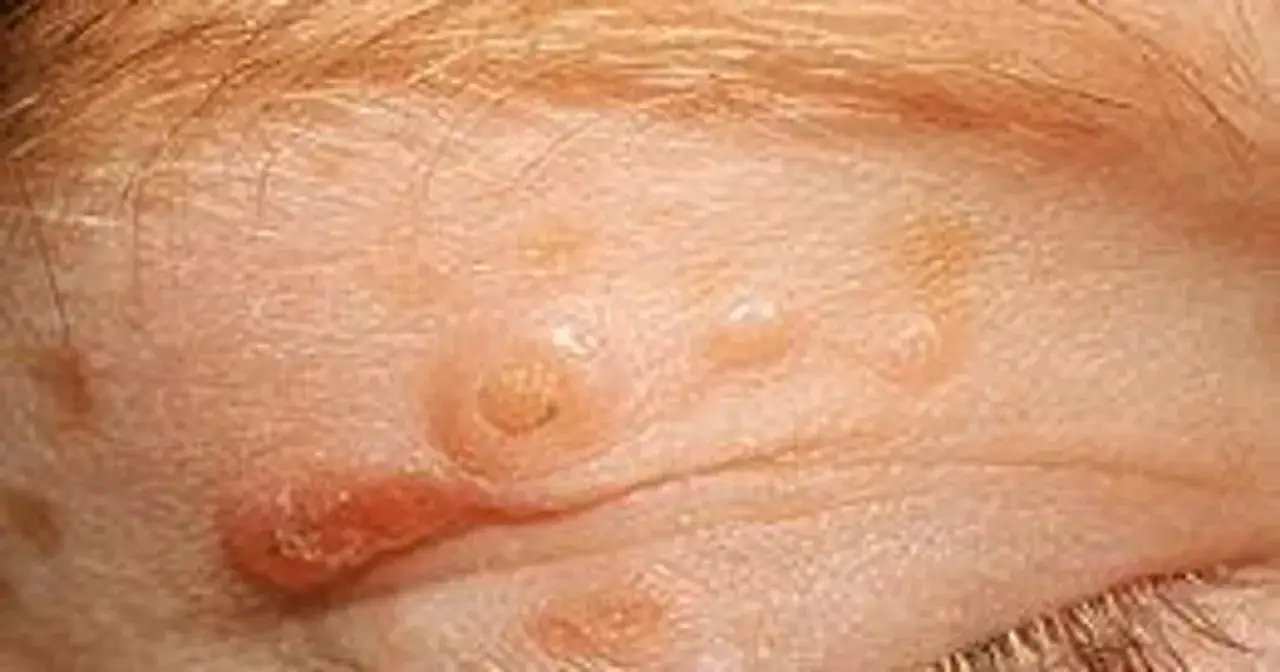
Mięczak zakaźny to infekcja skóry, która zwykle nie jest groźna, ale potrafi utrzymywać się miesiącami i łatwo rozsiewać się przez drapanie albo kontakt skóra do skóry. W leczeniu liczy się nie tylko usunięcie zmian, lecz także dobranie metody do wieku, lokalizacji grudek, liczby wykwitów i ryzyka nadkażenia. Poniżej wyjaśniam, kiedy wystarczy obserwacja, jakie zabiegi i leki miejscowe mają sens oraz czego lepiej nie robić w domu.
Najważniejsze decyzje przy mięczaku zakaźnym zależą od wieku, lokalizacji zmian i ryzyka rozsiewu
- U wielu osób zmiany ustępują samoistnie w ciągu 6-12 miesięcy, a czasem dłużej.
- Leczenie rozważa się częściej, gdy grudki się rozsiewają, swędzą, nadkażają albo są w okolicy oczu czy narządów płciowych.
- W gabinecie stosuje się m.in. krioterapię, łyżeczkowanie, cantharidynę i laser, ale każda metoda ma inne ograniczenia.
- Leki miejscowe bywają pomocne, lecz część z nich działa umiarkowanie i może drażnić skórę.
- Najwięcej daje połączenie leczenia z ochroną skóry, niedrapaniem zmian i ograniczeniem zakażania innych osób.
Kiedy leczenie mięczaka zakaźnego ma sens
Ja zwykle zaczynam od prostego pytania: czy naprawdę trzeba działać od razu. U zdrowych osób mięczak zakaźny bywa chorobą samoograniczającą się, a zmiany często znikają bez blizn, jeśli zostawi się je w spokoju. CDC podaje, że grudki zwykle ustępują samoistnie w 6-12 miesięcy, choć czasem trwają nawet kilka lat, a NHS zwraca uwagę, że u wielu pacjentów znikają w ciągu około 18 miesięcy bez leczenia.
Aktywną terapię rozważam przede wszystkim wtedy, gdy:
- grudek przybywa i pojawiają się nowe ogniska,
- zmiany swędzą, a dziecko albo dorosły stale je drapie,
- dochodzi do wyprysku wokół zmian lub nadkażenia bakteryjnego,
- zmiany są na twarzy, powiekach, w pobliżu oczu albo w okolicy narządów płciowych,
- pacjent ma obniżoną odporność albo atopowe zapalenie skóry,
- problem estetyczny lub psychiczny jest na tyle duży, że czekanie przestaje mieć sens.
W praktyce leczenie nie służy jedynie „wygaszeniu wirusa”. Chodzi też o ograniczenie autoinokulacji, czyli przenoszenia zmian z jednego miejsca na drugie przez drapanie, oraz o zmniejszenie ryzyka zakażania domowników lub partnera. Jeśli już decydujemy się na terapię, wybór metody zależy głównie od tego, jak skóra zareaguje na zabieg i ile zmian trzeba opanować.
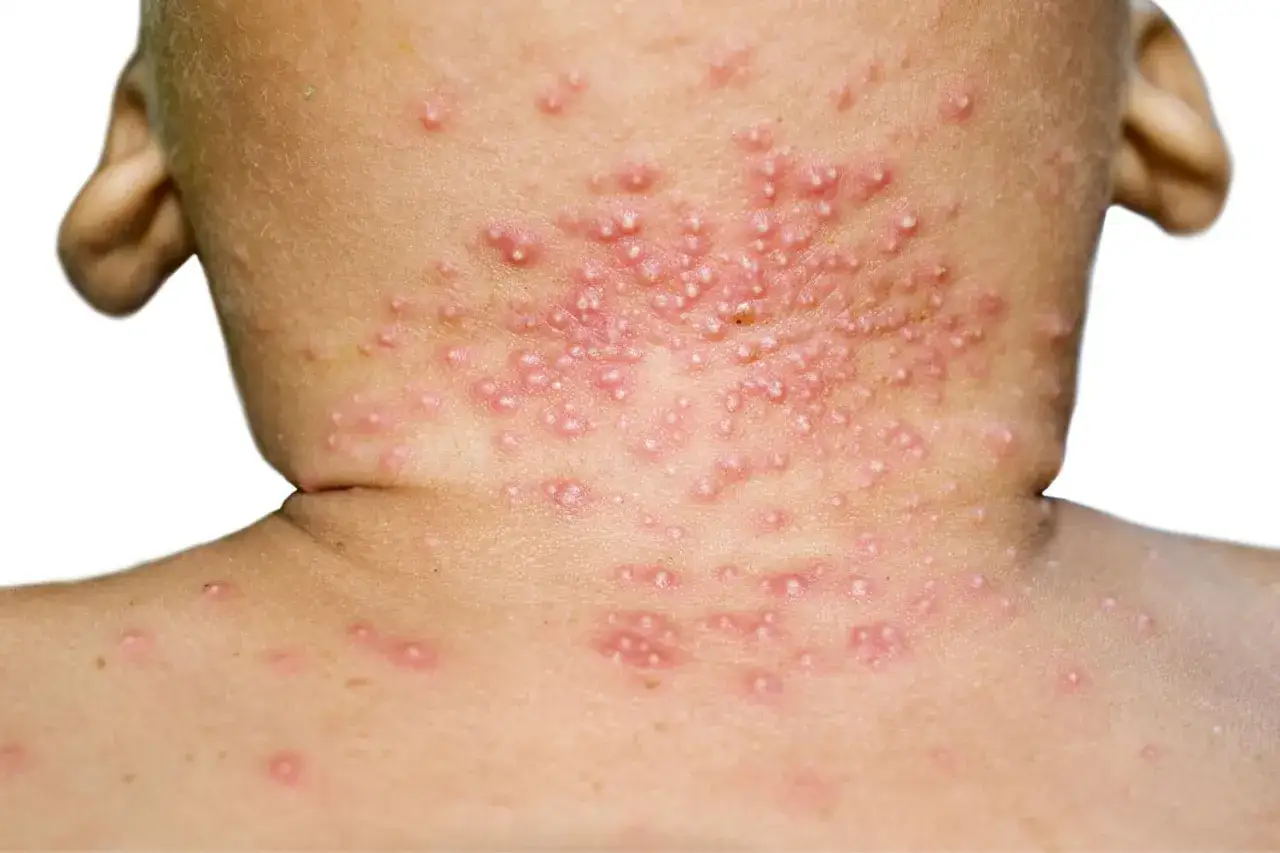
Jakie metody najczęściej wybiera dermatolog
Jeśli pytasz mnie, co działa najlepiej w gabinecie, odpowiedź brzmi: to zależy od sytuacji. Nie ma jednej metody wygrywającej u wszystkich, dlatego dobór leczenia opiera się na wieku, liczbie zmian, miejscu ich występowania i tolerancji bólu. Poniżej zebrałem najczęściej stosowane opcje.| Metoda | Jak działa | Kiedy ma sens | Ograniczenia |
|---|---|---|---|
| Cantharidyna | Wywołuje kontrolowane pęcherzenie zmian, dzięki czemu grudki zanikają | Gdy potrzebna jest metoda gabinetowa, zwłaszcza u dzieci | Powinna być nakładana wyłącznie przez lekarza; nie stosuje się jej samodzielnie w domu |
| Krioterapia | Zmraża zmianę ciekłym azotem | Przy pojedynczych lub nielicznych zmianach | Bywa bolesna i nie zawsze dobrze sprawdza się u małych dzieci lub przy bardzo licznych grudkach |
| Łyżeczkowanie | Lekarz usuwa zawartość grudki specjalną łyżeczką | Gdy potrzebny jest szybki efekt i pacjent dobrze toleruje zabieg | Wymaga znieczulenia miejscowego i wprawy; nie polecam prób domowych |
| Laser PDL | Działa na naczynia i tkankę zmiany, pomagając ją zniszczyć | Przy licznych, opornych zmianach albo u osób z obniżoną odpornością | Jest droższy, mniej dostępny i nie każda poradnia go oferuje |
| Usunięcie treści zmiany | Lekarz opróżnia grudkę i usuwa materiał zakaźny | Gdy zmiany są dobrze odgraniczone i można je bezpiecznie opracować | Wymaga precyzji, bo nieumiejętne działanie sprzyja rozsiewowi i bliznom |
W praktyce najczęściej wybiera się metodę, która daje dobry efekt przy możliwie małym ryzyku podrażnienia. U dzieci większe znaczenie ma tolerancja bólu, a u dorosłych lokalizacja zmian i to, czy problem dotyczy także okolicy genitalnej. Jeśli leczenie ma być łagodniejsze albo zmian jest dużo i są powierzchowne, lekarz częściej sięga po preparaty miejscowe niż po zabieg jednorazowy.
Leki miejscowe, które bywają pomocne
Preparaty do stosowania na skórę mogą być dobrym wyborem, ale nie traktuję ich jako cudownego rozwiązania. Ich skuteczność bywa umiarkowana, działanie trwa dłużej niż po zabiegu, a podrażnienie skóry jest częstym problemem. Dlatego taki lek powinien dobrać lekarz, a nie przypadkowa reklama z internetu.
Preparaty drażniące i keratolityczne
Do tej grupy należą m.in. roztwór wodorotlenku potasu, tretynoina, kwas salicylowy oraz preparaty z jodem. Ich celem nie jest „zabicie wirusa” wprost, tylko wywołanie kontrolowanej reakcji w obrębie zmiany, która pomaga organizmowi oczyścić skórę. To ma sens przy nielicznych grudkach i tam, gdzie skóra dobrze znosi takie działanie, ale okolica oczu czy bardzo wrażliwe miejsca wymagają dużej ostrożności.
Podofilotoksyna bywa rozważana u wybranych dorosłych z lokalizacją genitalną, ale nie jest rozwiązaniem dla każdego i nie stosuje się jej w ciąży. Jeśli zmiany są na twarzy albo skóra jest już podrażniona przez drapanie, zwykle wolę łagodniejszą strategię, bo zbyt agresywne leczenie potrafi przynieść więcej szkody niż pożytku.
Imikwimod nie jest rutynowym wyborem
Imikwimod nadal pojawia się w rozmowach pacjentów, ale nie traktuję go jako standardowego leku pierwszego wyboru, zwłaszcza u dzieci. Dane o skuteczności są słabe, a reakcje miejscowe, takie jak zaczerwienienie, pieczenie czy nadżerki, mogą być bardziej uciążliwe niż sama infekcja. Jeśli ktoś liczy na szybkie i łagodne działanie, łatwo się rozczarować.
Przeczytaj również: Alpragen - jak bezpiecznie stosować ten lek na silny lęk?
Leczenie doustne stosuje się rzadko
W wybranych sytuacjach lekarz może rozważyć lek doustny, na przykład cimetydynę, ale to nie jest standard dla każdego pacjenta. Taka opcja bywa przydatna, gdy zmiany są liczne, dziecko źle znosi zabiegi albo trzeba ograniczyć ból związany z leczeniem miejscowym. Efekt jest jednak zmienny, a w obrębie twarzy odpowiedź bywa gorsza niż na tułowiu czy kończynach.
Najważniejszy wniosek jest prosty: w leczeniu mięczaka zakaźnego nie chodzi o to, by użyć jak najmocniejszego środka. Chodzi o to, by wybrać taki, który realnie da efekt bez niepotrzebnego drażnienia skóry. A to prowadzi już wprost do pytania, co zrobić z samym świądem i rozsiewem zmian.
Jak opanować świąd i uniknąć nadkażenia
Część pacjentów najbardziej cierpi nie przez same grudki, tylko przez świąd, suchość skóry i wyprysk wokół zmian. To właśnie wtedy zaczyna się mechaniczne drapanie, a wraz z nim autoinokulacja. Innymi słowy, wirus sam zyskuje nowe miejsca do szerzenia się.
- Nawilżaj skórę regularnie, najlepiej prostym emolientem bez zapachu.
- Nie wyciskaj i nie drap zmian, nawet jeśli wyglądają na „gotowe do usunięcia”.
- Utrzymuj krótkie paznokcie, szczególnie u dzieci.
- Zakrywaj grudki, jeśli ocierają się o ubranie albo jeśli pacjent chodzi na basen.
- Stosuj leczenie wyprysku, jeśli lekarz zaleci krem steroidowy na skórę wokół zmian.
- Antybiotyk rozważaj tylko przy nadkażeniu, bo sam wirusa nie leczy.
To ważne rozróżnienie: antybiotyk pomaga wyłącznie wtedy, gdy dojdzie do wtórnej infekcji bakteryjnej, na przykład gdy grudki robią się bolesne, ropne albo mocno strupieją. Sam świąd i zaczerwienienie nie oznaczają jeszcze, że trzeba brać antybiotyk. Często wystarcza dobre natłuszczenie skóry i ograniczenie tarcia.
Gdy opanujesz świąd i przestaniesz drażnić skórę, leczenie działa wyraźnie lepiej. Właśnie dlatego kolejny krok to rozpoznanie sytuacji, w których nie warto zwlekać z wizytą.
Kiedy trzeba iść do lekarza szybciej
Są sytuacje, w których nie czekałbym na samoistne ustąpienie zmian. Najkrócej: im bardziej wrażliwa lokalizacja albo słabsza odporność, tym szybciej potrzebna jest konsultacja. W Polsce najrozsądniej zacząć od dermatologa, pediatry albo lekarza rodzinnego, a przy zmianach przy oku - od okulisty.
- grudki są blisko powiek lub na powierzchni oka,
- zmiany szybko się mnożą albo obejmują dużą powierzchnię skóry,
- pacjent ma obniżoną odporność, przyjmuje leki immunosupresyjne albo jest w trakcie chemioterapii,
- zmiany w okolicy genitalnej budzą wątpliwości diagnostyczne,
- pojawia się ból, obrzęk, ropa, gorączka lub silny stan zapalny,
- nie masz pewności, czy to na pewno mięczak, a nie brodawki, zapalenie mieszków włosowych albo inna choroba skóry.
U dorosłych z lokalizacją genitalną myślę też o drodze zakażenia i o tym, czy trzeba równolegle ocenić inne infekcje przenoszone drogą płciową. To nie musi oznaczać nic groźnego, ale zignorowanie takiej lokalizacji bywa po prostu błędem. Z kolei u dzieci z atopią problemem często jest nie sam wirus, tylko świąd, który napędza dalszy rozsiew.
Jeśli zmiany są na twarzy, w pobliżu oczu albo pacjent ma osłabioną odporność, zwlekanie zwykle tylko wydłuża leczenie. Wtedy ważniejsza od cierpliwego czekania staje się dobrze dobrana, bezpieczna strategia.
Co naprawdę przesądza o skutecznym działaniu
W praktyce najlepsze efekty daje plan prosty, a nie wieloetapowe eksperymenty z przypadkowymi preparatami. Najpierw oceniam, czy leczenie jest w ogóle potrzebne, potem wybieram jedną sensowną metodę i dopiero do niej dokładam pielęgnację skóry oraz ograniczenie zakażania innych osób. Taki porządek zwykle działa lepiej niż agresywne „wypalanie” zmian na własną rękę.
Jeśli miałbym wskazać trzy rzeczy, które robią największą różnicę, byłyby to: niedrapanie, dobór metody do wieku i lokalizacji oraz opanowanie świądu i wyprysku. Dopiero na tym tle można uczciwie oceniać, czy dana maść albo zabieg faktycznie pomaga. Przy mięczaku zakaźnym cierpliwość ma znaczenie, ale nie oznacza biernego czekania, gdy zmiany zaczynają się rozsiewać albo dotyczą wrażliwych miejsc.Jeżeli guzki nie zmniejszają się mimo kilku tygodni postępowania, pojawia się ból, nadkażenie albo problem obejmuje okolice oczu czy narządów płciowych, warto wrócić do lekarza i zmienić strategię. W tym zakażeniu najważniejsze nie jest znalezienie „najmocniejszego” środka, tylko trafienie w metodę, która da skórze szansę na spokojne wygojenie.