Ból kręgosłupa rzadko da się sensownie zamknąć w pytaniu o jedną, „najmocniejszą” tabletkę. Dużo ważniejsze jest to, czy problem wynika z przeciążenia mięśni, stanu zapalnego, rwy kulszowej czy bólu przewlekłego, bo od tego zależy wybór leku, dawka i bezpieczeństwo terapii. W tym artykule pokazuję, które preparaty zwykle działają najlepiej, kiedy sam lek nie wystarczy i na co uważać, żeby nie zaszkodzić sobie przy okazji.
Najważniejsze wnioski w skrócie
- Najczęściej najlepiej zaczynać od NLPZ, czyli ibuprofenu, naproksenu lub diklofenaku, jeśli nie ma przeciwwskazań.
- Paracetamol samodzielnie zwykle nie jest mocnym wyborem przy bólu pleców i często rozczarowuje.
- Preparaty miejscowe mogą być dobrym startem przy bólu punktowym, bo mają mniej działań niepożądanych niż tabletki.
- Opioidy i metamizol nie są domyślną odpowiedzią na każdy ból kręgosłupa; wchodzą raczej wtedy, gdy prostsze opcje zawodzą albo nie wolno ich stosować.
- Objawy alarmowe to między innymi gorączka, uraz, osłabienie nóg, zaburzenia czucia oraz problemy z pęcherzem lub jelitami.
Nie ma jednego leku, który wygrywa zawsze. Ja patrzę na ból kręgosłupa jak na objaw, a nie osobną chorobę: jeśli dominuje stan zapalny i napięcie, sens ma inna strategia niż wtedy, gdy problem wygląda na neuropatyczny albo przewlekły. W praktyce właśnie dlatego odpowiedź na pytanie o najsilniejszy preparat bywa mniej wygodna, ale za to dużo bardziej użyteczna.
Jak podaje NHS, przy typowym bólu pleców częściej sens ma ibuprofen niż paracetamol stosowany samodzielnie. To ważne, bo wiele osób szuka tabletki, która po prostu „wyłączy” ból, a tymczasem lepiej działa lek trafiający w mechanizm dolegliwości niż samoczynnie mocniejsza nazwa na opakowaniu. Ja zaczynam od najprostszej zasady: jeśli ból jest świeży, bez objawów neurologicznych i bez czerwonych flag, celuję w leczenie przeciwzapalne, a nie w ciężką artylerię.
Najkrócej mówiąc: najsensowniejszy lek to nie zawsze ten „najmocniejszy”, tylko ten najlepiej dopasowany do sytuacji. Zanim jednak przejdziemy do doboru leku, warto zobaczyć, które grupy farmakologiczne naprawdę mają tu znaczenie.
Jakie leki najczęściej dają najlepszy efekt
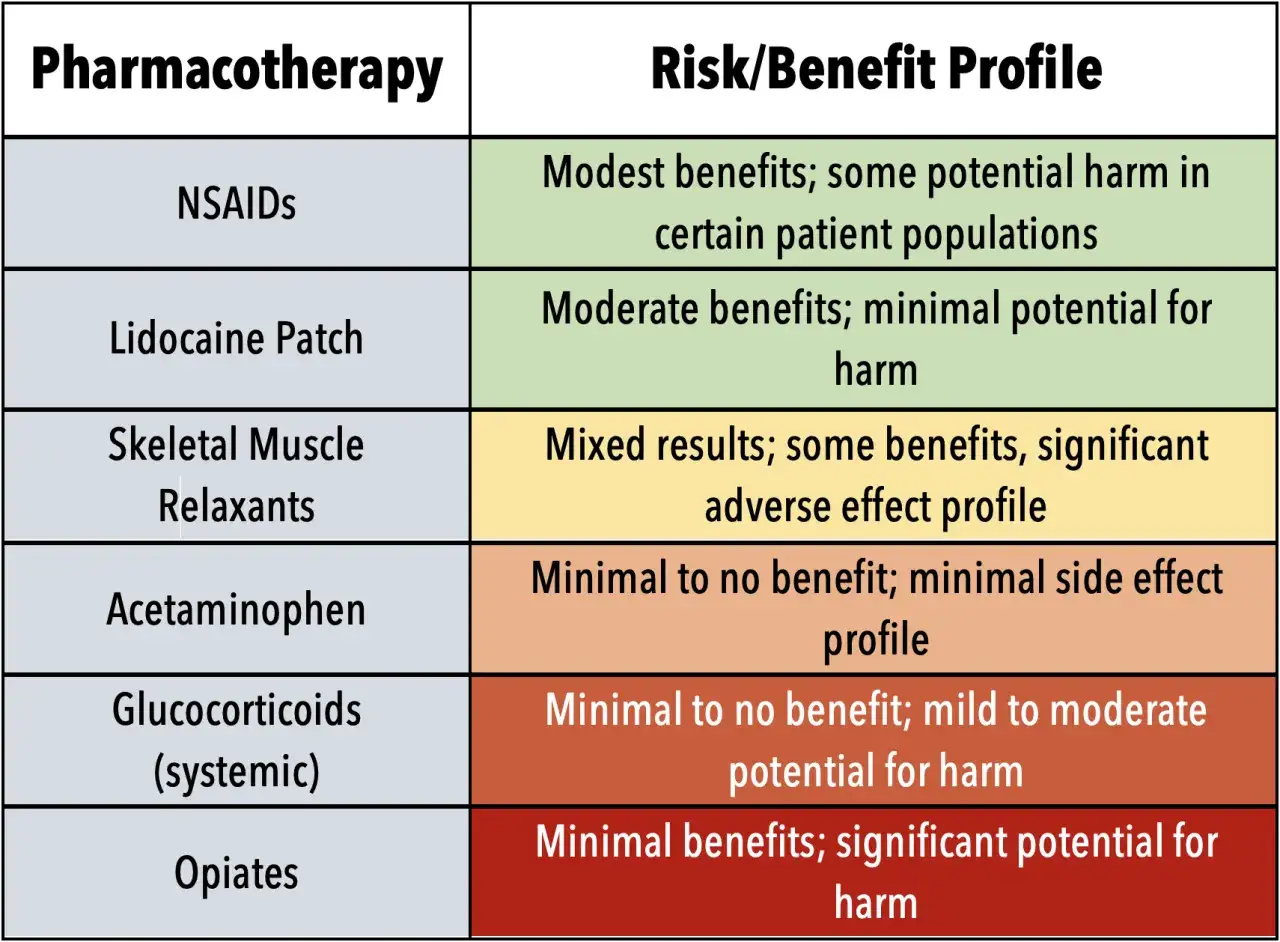
Jeśli miałbym uporządkować leki od najbardziej praktycznych do najbardziej „specjalistycznych”, zacząłbym od niesteroidowych leków przeciwzapalnych, czyli NLPZ. To one najczęściej łączą sensowną skuteczność z rozsądnym profilem działania, o ile nie ma przeciwwskazań ze strony żołądka, nerek, serca czy interakcji z innymi lekami.
| Grupa leku | Kiedy ma sens | Co zwykle daje | Ograniczenia |
|---|---|---|---|
| Doustne NLPZ (ibuprofen, naproksen, diklofenak) | Ostry lub podostry ból przeciążeniowy, ból z komponentą zapalną | Najlepszy punkt wyjścia u wielu dorosłych, zwłaszcza gdy ból ogranicza ruch | Ryzyko podrażnienia żołądka, obciążenia nerek i działań sercowo-naczyniowych; trzeba trzymać się najmniejszej skutecznej dawki przez najkrótszy czas |
| NLPZ miejscowe (żele, plastry) | Ból punktowy, mięśniowy, po przeciążeniu | Niższe ryzyko działań ogólnoustrojowych, dobra opcja na start przy miejscowym bólu | Przy głębszym lub rozlanym bólu mogą działać słabiej niż tabletki |
| Paracetamol | Gdy NLPZ są przeciwwskazane albo jako element terapii łączonej | Może zmniejszyć ból, ale zwykle nie jest najmocniejszym wyborem na plecy | Samodzielnie często zawodzi; w dużych dawkach grozi uszkodzeniem wątroby |
| Leki rozluźniające mięśnie | Gdy dominuje silny skurcz mięśniowy i sztywność | Mogą ułatwić funkcjonowanie przez krótki czas | Często powodują senność i zawroty głowy; zwykle wymagają decyzji lekarza |
| Weak opioids (np. kodeina, tramadol) | Gdy NLPZ są nieskuteczne, nietolerowane albo przeciwwskazane | Mogą zadziałać silniej przeciwbólowo, ale to nie jest rozwiązanie „na każdy ból kręgosłupa” | Ryzyko zaparć, senności, uzależnienia i gorszej koncentracji |
| Metamizol | Bywa rozważany w silniejszym bólu, również w praktyce polskiej | Może przynieść wyraźną ulgę, ale nie traktowałbym go jako domyślnego zwycięzcy | Istnieje rzadkie, ale poważne ryzyko zaburzeń krwi, dlatego decyzję warto zostawić lekarzowi lub farmaceucie |
| Leki stosowane przy bólu przewlekłym (np. duloksetyna, amitryptylina) | Gdy ból trwa miesiącami i ma cechy przewlekłe lub neuropatyczne | Mogą pomóc tam, gdzie klasyczne przeciwbólowe przestają wystarczać | Działają wolniej i wymagają dopasowania przez lekarza |
Jeżeli miałbym wskazać jedną grupę, od której najczęściej zaczyna się rozsądne leczenie, byłyby to doustne NLPZ. Ibuprofen, naproksen i diklofenak nie są magiczne, ale właśnie one najlepiej pasują do bólu przeciążeniowo-zapalnego. Tabletki z diklofenakiem zwykle zaczynają działać po około 20-30 minutach, a formy miejscowe mogą potrzebować nawet 1-2 dni, więc przy bólu punktowym często rozsądniej zacząć od żelu niż od mocniejszej tabletki.
Warto też pamiętać o jednej rzeczy, którą podkreślają zalecenia: leki z tej grupy stosuje się w najmniejszej skutecznej dawce i przez możliwie krótki czas. To nie jest detal, tylko praktyczny warunek bezpieczeństwa. Jeśli z góry zakładasz, że będziesz brać coś „aż przejdzie samo”, łatwo wejść w teren działań niepożądanych.
Sam wybór leku to jednak dopiero połowa historii. Druga połowa to dopasowanie go do rodzaju bólu, bo inaczej leczy się przeciążenie po dźwiganiu, a inaczej ból promieniujący do nogi.
Jak dobrać lek do konkretnego typu bólu
Ból po przeciążeniu i przy napięciu mięśni
Jeśli ból pojawił się po dźwiganiu, długim siedzeniu, gwałtownym ruchu albo treningu, najczęściej chodzi o przeciążenie mięśni i tkanek okołokręgosłupowych. W takiej sytuacji często wystarcza preparat miejscowy z NLPZ albo krótki курс doustnego ibuprofenu czy naproksenu, oczywiście jeśli nie ma przeciwwskazań. Ja właśnie tutaj najczęściej widzę sens w żelu lub plastrze, bo działają punktowo i mniej obciążają przewód pokarmowy.
Do tego dochodzi ruch, a nie całkowite unieruchomienie. Kręgosłup zwykle nie lubi długiego bezruchu, a mięśnie szybko robią się jeszcze sztywniejsze, gdy człowiek „oszczędza się” zbyt długo. To prosty przykład, w którym sam lek pomaga tylko częściowo, jeśli nie zmienisz sposobu obciążania pleców.
Rwa kulszowa i ból promieniujący do nogi
Gdy ból schodzi do pośladka, uda albo poniżej kolana, sprawa robi się mniej oczywista. Sam lek przeciwbólowy może przynieść ulgę, ale często nie rozwiązuje źródła problemu, którym bywa ucisk lub podrażnienie nerwu. W tej sytuacji NLPZ bywają pomocne doraźnie, ale jeśli pojawia się drętwienie, osłabienie siły mięśniowej lub zaburzenia czucia, nie warto udawać, że to tylko „zwykły ból pleców”.
Przy przewlekłym bólu promieniującym lekarz może rozważyć inne leki, na przykład duloksetynę albo amitryptylinę, zwłaszcza gdy w grę wchodzi komponent neuropatyczny. To już jednak nie jest szybkie gaszenie objawów, tylko bardziej precyzyjne leczenie prowadzone pod kontrolą specjalisty.
Przeczytaj również: Leki na grypę - Co skraca chorobę, a co jest stratą czasu?
Ból przewlekły, który trwa tygodniami lub wraca
Jeżeli dolegliwości utrzymują się dłużej niż 3 miesiące, mówimy o bólu przewlekłym. Wtedy sama pogoń za mocniejszym lekiem zwykle kończy się słabo, bo problem zaczyna obejmować nie tylko tkanki, ale też wzorzec ruchu, sen, stres, kondycję mięśni i ogólną sprawność. Właśnie wtedy najczęściej potrzebne jest leczenie skojarzone: farmakoterapia, ćwiczenia, fizjoterapia i korekta nawyków.
Ja w takich sytuacjach nie szukałbym „jednej tabletki na wszystko”. Szukałbym raczej planu, który pozwala zmniejszyć ból i odzyskać kontrolę nad plecami. Zanim jednak dojdziesz do takiego wniosku, sprawdź, czy w ogóle nie masz objawów, które wymagają pilnej konsultacji.
Kiedy lek przeciwbólowy nie wystarczy
W bólu kręgosłupa są sytuacje, w których leki z apteki nie powinny być pierwszym ani jedynym krokiem. To właśnie te przypadki najbardziej odróżniają zwykłe przeciążenie od problemu, który wymaga badania lekarskiego.
- Po urazie - upadek, wypadek, silne uderzenie lub nagły ból po obciążeniu mogą wymagać pilnej diagnostyki.
- Przy gorączce lub dreszczach - ból pleców z objawami infekcji nie wygląda jak typowe przeciążenie.
- Gdy pojawiają się problemy z pęcherzem lub jelitami - nowe trudności z oddawaniem moczu, nietrzymanie moczu albo stolca to sygnał alarmowy.
- Przy drętwieniu, mrowieniu lub osłabieniu nóg - to może oznaczać zajęcie nerwu.
- Gdy ból promieniuje poniżej kolana i narasta - zwłaszcza jeśli towarzyszy mu utykanie lub spadek siły.
- Jeśli ból nie poprawia się po kilku dniach domowego leczenia albo wraca regularnie przez tygodnie.
W praktyce to właśnie te objawy oddzielają ból, z którym można jeszcze rozsądnie pracować w domu, od bólu, który wymaga lekarza. Mayo Clinic zwraca uwagę, że przy bólu pleców szczególnie niepokojące są między innymi nowe problemy z kontrolą pęcherza lub jelit, gorączka, osłabienie kończyn i ból po urazie. Ja traktuję te sygnały bardzo serio, bo tutaj nie chodzi już o wybór tabletki, tylko o to, żeby nie przegapić poważniejszej przyczyny.
Kiedy nie ma czerwonych flag, łatwo popełnić kilka banalnych błędów, które psują efekt leczenia albo dokładją ryzyka. I to jest kolejny etap, który warto uporządkować zanim sięgnie się po kolejną kapsułkę.
Najczęstsze błędy przy lekach na plecy
- Łączenie kilku NLPZ naraz - ibuprofen, naproksen i diklofenak nie powinny być traktowane jak trzy różne sposoby na ten sam ból. To podobna grupa leków, więc dokładanie jednego do drugiego zwiększa ryzyko działań niepożądanych, a nie skuteczność.
- Liczenie na paracetamol jako na główne rozwiązanie - przy bólu kręgosłupa często działa zbyt słabo, jeśli jest stosowany samodzielnie.
- Branie silniejszych leków zbyt wcześnie - opioidy kuszą nazwą, ale niosą senność, zaparcia i ryzyko zależności. Przy ostrym bólu pleców nie są rutynowym wyborem.
- Stosowanie leków bez sprawdzenia przeciwwskazań - choroba wrzodowa, niewydolność nerek, choroby serca, ciąża czy interakcje z innymi preparatami mają znaczenie.
- Łączenie leczenia z alkoholem - szczególnie groźne przy paracetamolu, opioidach i części leków rozluźniających mięśnie.
- Ograniczenie się wyłącznie do tabletek - jeśli nie ruszasz się w rozsądny sposób, nie poprawiasz ergonomii i nie pracujesz nad przyczyną, efekt zwykle jest krótkotrwały.
Właśnie tu najczęściej widzę różnicę między doraźną ulgą a realnym poprawieniem sytuacji. Ból może przycichnąć na kilka godzin, ale jeśli mechanika ruchu, przeciążenie i siedzący tryb życia zostają bez zmian, problem szybko wraca. Dlatego przy nawrotach trzeba patrzeć szerzej niż na samą receptę.
Co robię, gdy ból wraca mimo leków
Jeżeli ból wraca, ja nie szukałbym od razu mocniejszej tabletki, tylko mocniejszej strategii. Na portalu Pacjent.gov.pl i w materiałach NFZ regularnie przewija się ta sama myśl: przy kręgosłupie ważne są ruch, ćwiczenia, odciążenie i zmiana codziennych nawyków, bo sama farmakoterapia rzadko wystarcza w dłuższym horyzoncie.
- Sprawdziłbym fizjoterapię - dobrze dobrane ćwiczenia często dają więcej niż kolejne opakowanie przeciwbólowego.
- Poprawiłbym ergonomię - wysokość krzesła, ustawienie monitora, przerwy w siedzeniu i sposób podnoszenia ciężarów robią większą różnicę, niż wielu osobom się wydaje.
- Ograniczyłbym dźwiganie i długie bezruchy - plecy zwykle źle reagują zarówno na przeciążenie, jak i na całkowite „zamrożenie” aktywności.
- Zwróciłbym uwagę na powtarzalność bólu - jeśli epizody wracają często, trzeba ustalić przyczynę, a nie tylko uciszać objawy.
Jeśli mam podać jedną uczciwą odpowiedź, to brzmi ona tak: najsilniejszy lek na ból kręgosłupa nie istnieje w oderwaniu od przyczyny, czasu trwania i stanu zdrowia pacjenta. Najlepszy wybór to zwykle lek dopasowany do typu bólu, używany krótko i rozsądnie, a przy nawrotach połączony z ruchem i diagnostyką. Wtedy leczenie jest nie tylko skuteczniejsze, ale też bezpieczniejsze niż pogoń za coraz mocniejszym środkiem.