Z pozoru niewielki guzek w piersi może oznaczać zwykłą torbiel, włókniaka albo zmianę hormonalną, ale czasem jest sygnałem, którego nie wolno zlekceważyć. W praktyce liczy się nie sam dotyk, tylko dobrze ułożona diagnostyka: badanie lekarskie, USG lub mammografia, a gdy trzeba także biopsja. Poniżej porządkuję to krok po kroku, żeby łatwiej było zrozumieć, co naprawdę dzieje się po wykryciu niepokojącej zmiany.
Najpierw trzeba ustalić, czy zmiana jest łagodna, czy wymaga biopsji
- Nowa lub rosnąca zmiana wymaga oceny lekarskiej, zwłaszcza jeśli utrzymuje się po zakończeniu cyklu miesiączkowego.
- USG piersi częściej jest badaniem startowym u młodszych kobiet, w ciąży i podczas karmienia piersią.
- Mammografia ma duże znaczenie po 45. roku życia i w programie profilaktycznym, który w Polsce obejmuje kobiety w wieku 45–74 lat.
- BI-RADS porządkuje opis badań obrazowych i pomaga zdecydować, czy wystarczy kontrola, czy potrzebna jest biopsja.
- Biopsja gruboigłowa zwykle daje najpełniejszą odpowiedź, bo pozwala ocenić fragment tkanki pod mikroskopem.
- Wynik patomorfologiczny może być gotowy po kilku dniach, ale czasem trzeba poczekać kilka tygodni.
Kiedy guzek w piersi wymaga pilnej oceny
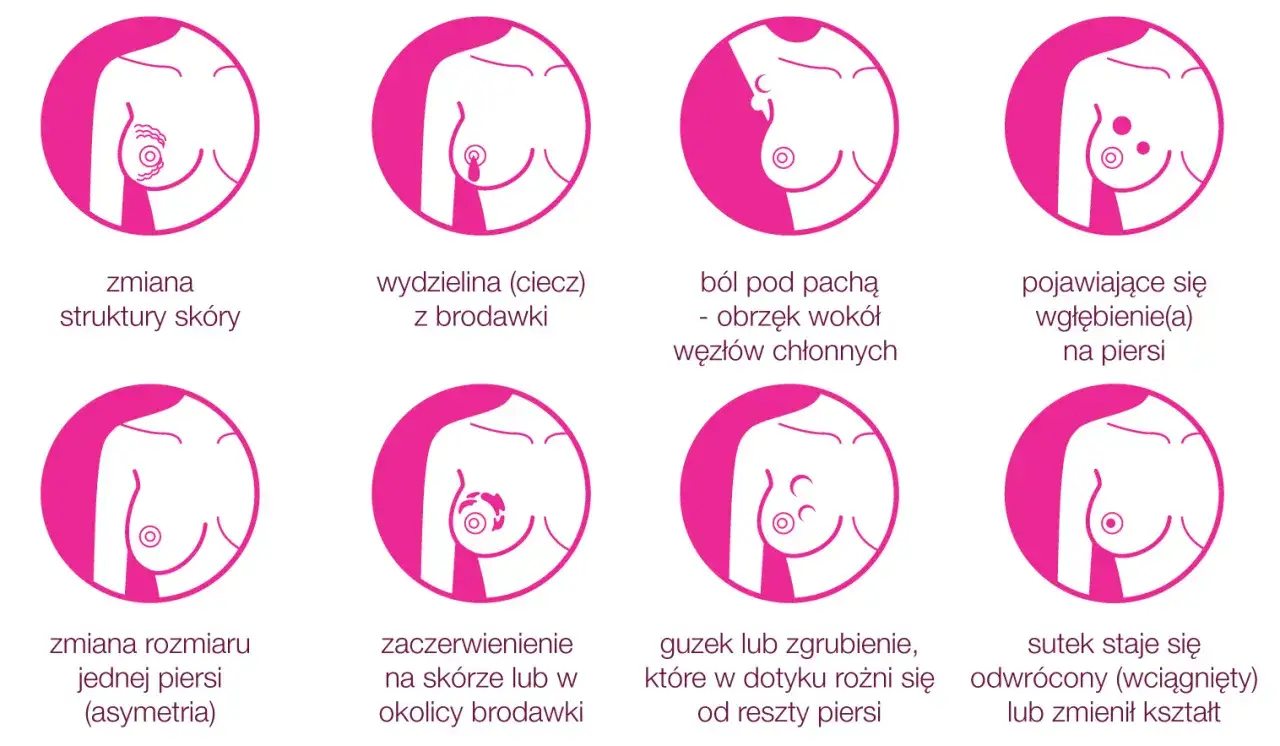
Ja nie czekam, jeśli zmiana jest nowa, rośnie albo utrzymuje się po zakończeniu cyklu. Pilniejszej oceny wymagają też zgrubienie twarde, słabo przesuwalne, zmiany skóry, wciągnięcie brodawki, krwisty wyciek z brodawki, powiększone węzły pachowe oraz zaczerwienienie z bólem i gorączką. Sam ból nie wyklucza niczego, ale też nie uspokaja automatycznie, bo część zmian łagodnych boli, a część nowotworowych przez długi czas nie daje dolegliwości.
- Jeśli jesteś w wieku rozrodczym, zwracam uwagę, czy zmiana znika po jednej pełnej miesiączce.
- Jeśli objaw utrzymuje się dłużej, nie odkładaj wizyty „na później”.
- U mężczyzn także każda trwała, nowa zmiana w obrębie piersi wymaga oceny.
Dopiero po takim odsiewie ma sens wybór konkretnego badania obrazowego, bo to ono zwykle porządkuje dalszy plan działania.
Co lekarz sprawdza podczas pierwszej wizyty
W gabinecie zaczynam od kilku prostych, ale bardzo konkretnych pytań: kiedy zmiana się pojawiła, czy rośnie, czy zmienia się z cyklem, czy był uraz, ból, wyciek z brodawki albo stan zapalny. Liczy się też wywiad rodzinny, wcześniejsze biopsje, operacje i poprzednie badania obrazowe, bo porównanie z dawnymi wynikami często daje więcej niż jednorazowy opis.
- czas pojawienia się zmiany i tempo jej wzrostu;
- związek z miesiączką, ciążą lub karmieniem piersią;
- obecność bólu, zaczerwienienia, ocieplenia skóry lub wycieku;
- wcześniejsze USG, mammografia albo biopsja;
- obciążenie rodzinne rakiem piersi lub jajnika.
Potem przychodzi badanie palpacyjne piersi i dołów pachowych. To nadal ważny element diagnostyki, ale nie traktuję go jako zamiennika USG czy mammografii, tylko jako krok, który pomaga dobrać właściwą ścieżkę dalszych badań.
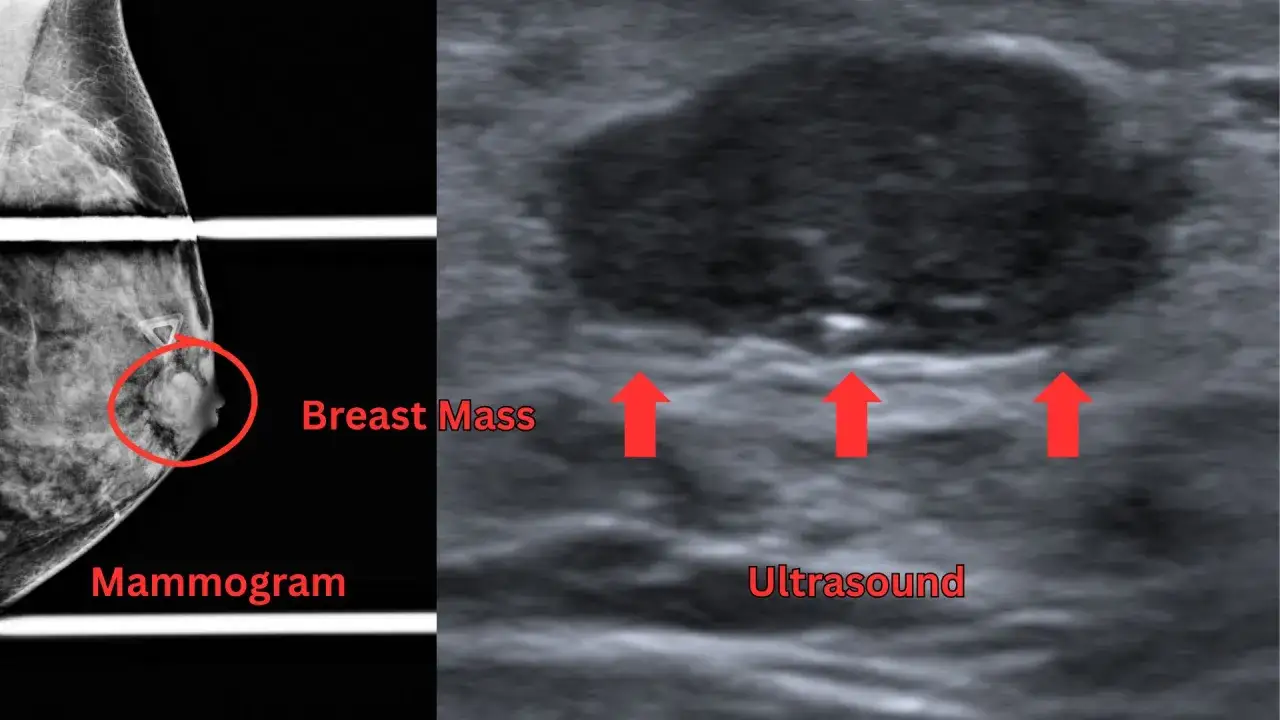
Jakie badania obrazowe dobiera się najczęściej
Jak podaje Narodowy Portal Onkologiczny, w diagnostyce piersi najpierw wykonuje się badania obrazowe, a dopiero później sięga po biopsję, jeśli obraz nie daje pewnej odpowiedzi. W praktyce najczęściej wybiera się USG, mammografię diagnostyczną albo rezonans magnetyczny jako badanie uzupełniające.
| Badanie | Kiedy zwykle je wybieram | Co wnosi | Ograniczenia |
|---|---|---|---|
| USG piersi | U młodszych kobiet, w ciąży, podczas karmienia piersią oraz wtedy, gdy trzeba odróżnić torbiel od zmiany litej | Pokazuje strukturę zmiany, pomaga ocenić węzły pachowe, bywa bardzo użyteczne przy guzkach wyczuwalnych palcami | Zależy od doświadczenia badającego i nie zastępuje mammografii tam, gdzie ta ma większą wartość |
| Mammografia diagnostyczna | Zwłaszcza po 45. roku życia, przy zmianach podejrzanych oraz do oceny mikrokalcynacji i architektury piersi | Wykrywa zmiany niewyczuwalne ręką; badanie trwa zwykle około 15 minut | Bywa mniej czytelna przy gęstej tkance gruczołowej i może wymagać uzupełnienia USG |
| Rezonans magnetyczny | Gdy USG i mammografia nie dają jednoznacznej odpowiedzi albo trzeba ocenić rozległość zmiany | Jest bardzo czuły i przydaje się jako badanie uzupełniające | Nie jest zwykle badaniem pierwszego rzutu, bywa mniej dostępny i bardziej wymagający organizacyjnie |
Wyniki takich badań opisuje się często w skali BI-RADS, czyli 7-stopniowej klasyfikacji, która porządkuje poziom podejrzenia i sugeruje dalsze kroki. W uproszczeniu: niskie kategorie zwykle oznaczają obserwację, a wyższe prowadzą do biopsji lub pogłębionej diagnostyki. Jeśli jesteś w programie profilaktyki, mammografię można wykonać bez skierowania, ale przy objawach lekarz zwykle przestawia diagnostykę z trybu przesiewowego na celowany.
To ważne rozróżnienie, bo screening ma wykrywać chorobę u osób bez objawów, a przy nowej zmianie celem jest już odpowiedź na konkretne pytanie diagnostyczne.
Kiedy potrzebna jest biopsja i co ona rozstrzyga
Biopsję traktuję jako etap rozstrzygający, nie jako formalność „na wszelki wypadek”. Gdy obraz z USG lub mammografii nie pozwala bezpiecznie zamknąć sprawy, pobiera się materiał do badania mikroskopowego, bo dopiero ono odpowiada na pytanie, z jaką tkanką mamy do czynienia.
Biopsja gruboigłowa
To najczęstsza metoda. Lekarz pobiera cylindryczne fragmenty tkanki, zwykle w znieczuleniu miejscowym i pod kontrolą USG albo mammografii. Taki materiał daje patomorfologowi, czyli lekarzowi oceniającemu tkankę pod mikroskopem, dużo więcej informacji niż same komórki z rozmazu.
Przeczytaj również: Podwyższona glukoza na czczo - Dlaczego wynik rośnie bez śniadania?
Biopsja cienkoigłowa
Tu pobiera się przede wszystkim komórki. Bywa przydatna w wybranych sytuacjach, ale w diagnostyce zmian piersi często ma mniejszą wartość rozstrzygającą niż biopsja gruboigłowa. Dlatego w praktyce częściej traktuje się ją jako badanie pomocnicze niż końcowe.
Na wynik badania histopatologicznego czeka się zwykle od kilku dni do kilku tygodni, zależnie od laboratorium i złożoności opisu. Jeśli materiał nie odpowiada jednoznacznie na pytanie kliniczne, lekarz może zlecić dodatkowe pobranie wycinka albo krótką kontrolę obrazową.
To właśnie dlatego sama nazwa procedury nie powinna nikogo uspokajać ani straszyć z góry, bo jej sens zależy od tego, co pokazują wcześniejsze badania.
Jak odróżnia się zmiany łagodne od bardziej podejrzanych
Nie każdy guzek oznacza coś groźnego. Najczęściej w grę wchodzą zmiany łagodne, takie jak torbiel, włókniak, zmiany włóknisto-torbielowate albo stan zapalny, ale obraz kliniczny ma znaczenie większe niż sama nazwa.
| Cecha | Co częściej sugeruje | Co zwykle dalej |
|---|---|---|
| Miękka, ruchoma, dobrze odgraniczona, czasem zmieniająca się z cyklem | Zmianę łagodną, często hormonalną lub torbielowatą | USG i czasem kontrolę po określonym czasie |
| Twarda, nierówna, słabo przesuwalna | Większą podejrzliwość onkologiczną | Biopsję gruboigłową |
| Zaczerwienienie, bolesność, ocieplenie | Stan zapalny | Leczenie i kontrolę kliniczną |
| Wciągnięcie brodawki, zmiana skóry, krwisty wyciek, powiększone węzły pachowe | Objaw wymagający pilnej diagnostyki | Szybkie obrazowanie i zwykle biopsję |
Nie opieram rozpoznania na markerach nowotworowych z krwi, bo nie służą one do wiarygodnego wykrywania raka piersi. W praktyce o wiele więcej mówi połączenie badania fizykalnego, obrazowania i histopatologii niż pojedynczy wynik laboratoryjny.
To właśnie tutaj najłatwiej o błąd: ktoś widzi brak bólu i zakłada spokój albo odwrotnie, czuje ból i od razu dopisuje najgorszy scenariusz. Jedno i drugie jest zbyt pochopne.
Jak przygotować się do diagnostyki, żeby nie tracić czasu
Dobra organizacja skraca całą ścieżkę diagnostyczną. Ja zawsze proszę, żeby przynieść wcześniejsze wyniki USG, mammografii lub biopsji, a także opisać, kiedy dokładnie zauważono zmianę i czy jej wielkość się zmienia.
- jeśli masz miesiączki, podaj dzień cyklu;
- powiedz o ciąży, karmieniu piersią, terapii hormonalnej i lekach przeciwkrzepliwych;
- na mammografię przyjdź w wygodnym ubraniu, łatwym do zdjęcia, bez biżuterii;
- jeśli badanie odbywa się w programie profilaktycznym, skierowanie nie jest potrzebne;
- na USG zwykle nie trzeba specjalnego przygotowania.
To drobiazgi, ale właśnie one często decydują, czy lekarz od razu dobierze właściwe badanie, czy trzeba będzie wracać po kolejne skierowanie. Przy diagnostyce piersi takie opóźnienia są po prostu niepotrzebne.
Co dalej, gdy wynik nadal nie daje pełnej odpowiedzi
Jeśli wynik opisuje zmianę jako łagodną, ale objaw nie znika albo guz się powiększa, nie zamykam tematu na jednym badaniu. W takiej sytuacji liczy się porównanie z wcześniejszym obrazem, ewentualna kontrola za kilka miesięcy i szybki powrót do lekarza, gdy pojawiają się nowe objawy.
Najlepsza diagnostyka nie polega na uspokajaniu za wszelką cenę, tylko na uczciwym ustaleniu kolejnego kroku. Czasem będzie to obserwacja, czasem powtórne USG, a czasem biopsja gruboigłowa. Właśnie taka kolejność daje największą szansę, że nic ważnego nie zostanie przeoczone.