Kolonoskopia należy do najważniejszych badań w diagnostyce jelita grubego, bo pozwala nie tylko obejrzeć śluzówkę od środka, ale też pobrać wycinki i usunąć polipy podczas tej samej wizyty. W tym tekście rozkładam na części najczęstsze wskazania do kolonoskopii, od objawów alarmowych po sytuacje profilaktyczne. Poniżej wyjaśniam, kiedy badanie ma sens, które sygnały naprawdę powinny przyspieszyć konsultację i jak wygląda kwalifikacja do kolonoskopii w Polsce.
Najważniejsze są krwawienie, zmiana rytmu wypróżnień i niedokrwistość
- Krew w stolcu, czarny stolec, nowa zmiana rytmu wypróżnień i niedokrwistość z niedoboru żelaza to najważniejsze sygnały alarmowe.
- Kolonoskopia bywa potrzebna także bez objawów, zwłaszcza przy obciążeniu rodzinnym i w badaniach przesiewowych.
- W Polsce program profilaktyczny obejmuje osoby 50-65 lat oraz 40-49 lat z nowotworem jelita grubego u krewnego pierwszego stopnia.
- Dodatni test FIT zwykle oznacza, że trzeba przejść od badania przesiewowego do endoskopii.
- Silny ból brzucha, obfite krwawienie lub objawy niedrożności wymagają pilnej oceny lekarskiej, a nie czekania na odległy termin badania.
Najpierw rozdzielam diagnostykę od profilaktyki
Ja zwykle zaczynam od jednego pytania: czy problem dotyczy objawów, czy raczej ryzyka zachorowania. To ważne, bo kolonoskopia ma dwa różne zadania. Z jednej strony wyjaśnia przyczynę dolegliwości, z drugiej pozwala wykryć polipy i wczesne zmiany, zanim pojawią się wyraźne symptomy.
W praktyce badanie diagnostyczne ma największy sens wtedy, gdy objawy są nowe, utrzymują się lub dołączają do nich sygnały alarmowe. Jeśli dolegliwości są pojedyncze, krótkie i mają oczywiste wyjaśnienie, lekarz może najpierw zlecić morfologię, test FIT albo inne badania. Kolonoskopia nie jest więc odpowiedzią na każdy ból brzucha, ale jest bardzo dobrą odpowiedzią na podejrzenie choroby jelita grubego.
Ta różnica porządkuje dalsze decyzje, bo inaczej patrzy się na osobę z krwawieniem, a inaczej na kogoś bez objawów, ale z obciążeniem rodzinnym.
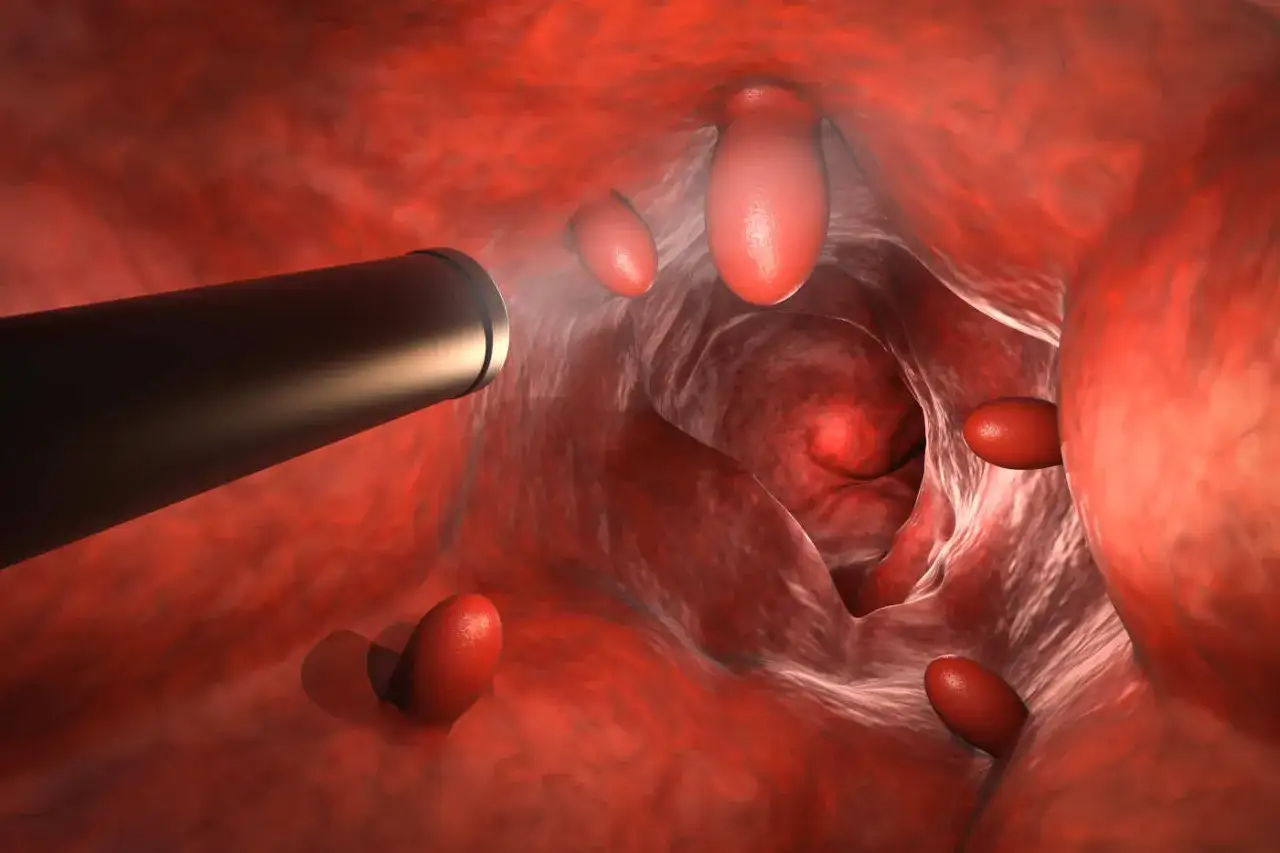
Objawy alarmowe, które najczęściej prowadzą do badania
Najbardziej przekonują mnie objawy, które nie pasują do krótkiego, przejściowego rozstroju jelit. Narodowy Portal Onkologiczny zwraca uwagę, że przy zmianach po prawej stronie jelita grubego sygnałem bywa nawet sama niedokrwistość, osłabienie albo utajone krwawienie, dlatego nie warto czekać, aż problem stanie się oczywisty.
| Objaw | Co może za nim stać | Dlaczego nie warto zwlekać |
|---|---|---|
| Krew w stolcu | Hemoroidy, polip, stan zapalny, guz | Trzeba ustalić źródło krwawienia, bo nie zawsze chodzi o błahy problem |
| Czarny, smolisty stolec | Krwawienie z przewodu pokarmowego, czasem z wyższych odcinków niż jelito grube | To objaw, który wymaga pilnej oceny lekarskiej, a czasem także innego badania niż kolonoskopia |
| Nowa zmiana rytmu wypróżnień | Zwężenie, zapalenie, guz, zaburzenia czynnościowe | Jeśli trwa kilka tygodni lub się nasila, nie warto odkładać diagnostyki |
| Naprzemienne biegunki i zaparcia | Choroba zapalna, zwężenie, czasem zmiana nowotworowa | Taki obraz nie powinien być automatycznie traktowany jak zwykła niestrawność |
| Niedokrwistość z niedoboru żelaza | Utajone krwawienie z jelita | Czasem jest to jedyny uchwytny objaw problemu w jelicie grubym |
| Parcie i uczucie niepełnego wypróżnienia | Zmiana w odbytnicy lub zwężenie światła jelita | To szczególnie ważne, gdy objaw wraca i nie ma jasnej przyczyny |
| Dodatni test FIT | Krew utajona w kale | Zwykle jest wskazaniem do kolonoskopii, nawet jeśli pacjent nie ma jeszcze dolegliwości |
Nie każde ciemniejsze zabarwienie stolca oznacza od razu krwawienie, bo na kolor mogą wpływać choćby preparaty żelaza. Jeśli jednak objaw wraca, pojawia się krew lub dołącza anemia, traktuję to już jako realny powód do szybszej konsultacji.
Kiedy nie ma klasycznych dolegliwości, do badania może prowadzić sam wiek albo rodzinne obciążenie, dlatego następny krok to ocena ryzyka, a nie tylko objawów.
Kiedy kolonoskopia jest wskazana mimo braku dolegliwości
NFZ prowadzi program przesiewowy raka jelita grubego dla osób w wieku 50-65 lat oraz 40-49 lat, jeśli u najbliższego krewnego rozpoznano nowotwór jelita grubego. Warunek jest prosty: od poprzedniej kolonoskopii powinno minąć co najmniej 10 lat i nie powinny występować objawy sugerujące nowotwór jelita grubego.
To ważne, bo wiele osób mylnie zakłada, że kolonoskopia należy się dopiero po wystąpieniu bólu. W rzeczywistości profilaktyka działa właśnie przed objawami. Badanie może być bezpłatne i bez skierowania, o ile ktoś spełnia kryteria programu.
- Wiek 50-65 lat bez objawów oznacza możliwość udziału w badaniu przesiewowym.
- Wiek 40-49 lat i rak jelita grubego u krewnego pierwszego stopnia przyspiesza kwalifikację.
- Brak objawów, ale dodatni FIT nie kończy diagnostyki, tylko ją uruchamia.
- Przebyte polipy lub rak jelita grubego w wywiadzie zwykle oznaczają kontrolę według zaleceń lekarza.
- Wrzodziejące zapalenie jelita grubego lub choroba Crohna z zajęciem okrężnicy mogą wymagać nadzoru endoskopowego.
Z rodzinnego wywiadu nie robi się wyroku, ale robi się z niego powód do wcześniejszej czujności.
Co jeszcze może skierować lekarza na to badanie
Kolonoskopię zleca się również wtedy, gdy problem nie wygląda dramatycznie, ale układa się w niepokojący wzór. Przewlekła niedokrwistość z niedoboru żelaza, niewyjaśniona utrata masy ciała, długotrwałe biegunki, śluz w stolcu albo uczucie niepełnego wypróżnienia to sygnały, które warto połączyć w całość, a nie rozpatrywać osobno.
W tym miejscu często pojawia się pytanie, czy to na pewno już kolonoskopia. Odpowiedź brzmi: czasem tak, a czasem lekarz zaczyna od podstawowych badań krwi, badania kału, markerów zapalenia lub USG. Ja właśnie tak to widzę w praktyce: kolonoskopia ma największy sens wtedy, gdy objawy sugerują źródło w jelicie grubym albo gdy wcześniejsze badania nie wyjaśniły problemu.
- Przewlekła biegunka może sugerować nieswoistą chorobę zapalną jelit, ale też inne przyczyny wymagające obejrzenia śluzówki.
- Nawracające bóle brzucha same w sobie nie wystarczają, jeśli nie ma innych czerwonych flag.
- Po usunięciu polipów albo w przebiegu wrzodziejącego zapalenia jelita grubego kolonoskopia bywa elementem kontroli, a nie tylko diagnostyki jednorazowej.
- Dodatni test FIT zwykle oznacza, że trzeba przejść od badania przesiewowego do endoskopii.
Właśnie dlatego nie warto traktować kolonoskopii jak ostatniej deski ratunku. Często jest po prostu najbardziej logicznym kolejnym krokiem.
Jak wygląda kwalifikacja i przygotowanie do kolonoskopii w Polsce
Jeśli badanie jest potrzebne z powodu objawów, najczęściej zaczyna się od lekarza POZ lub gastroenterologa, który ocenia nasilenie dolegliwości i decyduje o skierowaniu. Przy badaniu przesiewowym ścieżka jest prostsza: osoby spełniające kryteria programu zgłaszają się bez skierowania.
Sama kolonoskopia trwa zwykle 15-40 minut, ale na całą wizytę dobrze zarezerwować więcej czasu. Przygotowanie ma tu ogromne znaczenie: jelito musi być oczyszczone, bo niedokładne przygotowanie pogarsza widoczność i może wymusić przełożenie badania. Zalecona bywa dieta ubogoresztkowa, a preparat do oczyszczania jelit często pije się w schemacie 1- lub 2-dniowym, zależnie od godziny badania i użytego środka. W dniu badania zwykle obowiązuje bycie na czczo i przerwa w piciu na około 2-4 godziny przed badaniem, zgodnie z zaleceniami placówki.
Przed kolonoskopią warto powiedzieć lekarzowi o lekach przeciwkrzepliwych, insulinie, preparatach żelaza, chorobach serca i wcześniejszych zabiegach w obrębie jelita. To nie są detale administracyjne, tylko rzeczy, które wpływają na bezpieczeństwo badania.Ta organizacyjna część bywa mniej widowiskowa niż same objawy, ale bez niej nawet najlepsze wskazanie może skończyć się nieudanym badaniem.
Jak odróżnić sygnał pilny od dolegliwości, które tylko go przypominają
Najwięcej pomyłek widzę wtedy, gdy ktoś zakłada, że każde krwawienie to hemoroidy, a każdy ból brzucha to jelito drażliwe. Hemoroidy faktycznie mogą dawać świeżą krew na papierze lub na powierzchni stolca, ale nie tłumaczą wszystkiego, zwłaszcza jeśli dołącza się anemia, chudnięcie albo zmiana rytmu wypróżnień.
Podobnie z zespołem jelita drażliwego: objawy bywają podobne, ale IBS nie powinien dawać alarmujących sygnałów, takich jak jawne krwawienie, niedobór żelaza czy nasilający się ból budzący w nocy. Jeśli objaw zaczyna się nagle, utrzymuje się lub zmienia charakter, ja nie zostawiałbym tego bez diagnostyki.
- Świeża krew po jednorazowym twardym stolcu może mieć łagodną przyczynę, ale nawracanie objawu wymaga kontroli.
- Ołówkowate stolce, parcie i uczucie niepełnego wypróżnienia bardziej pasują do zwężenia lub zmiany w odbytnicy niż do zwykłego niestrawienia.
- Silny ból brzucha z wzdęciem, zatrzymaniem gazów i stolca może oznaczać niedrożność i wymaga pilnej pomocy, nie czekania na termin badania.
W praktyce chodzi o to, by nie bagatelizować tego, co utrzymuje się i układa w obraz choroby, ale też nie przypisywać kolonoskopii każdej jednorazowej dolegliwości. Jeżeli krwawienie, anemia albo nowa zmiana rytmu wypróżnień trwają dłużej niż krótki epizod i nie mają jasnego wyjaśnienia, rozsądna jest szybka konsultacja lekarska, bo właśnie wtedy kolonoskopia najczęściej daje najwięcej odpowiedzi.