Grzybica na twarzy potrafi wyglądać niewinnie: trochę rumienia, trochę łuszczenia, czasem swędzenie i delikatny pierścień z jaśniejszym środkiem. Problem w tym, że taki obraz łatwo pomylić z łojotokowym zapaleniem skóry, trądzikiem różowatym albo wypryskiem kontaktowym, a wtedy leczenie idzie w złą stronę. Ten tekst pokazuje, jak rozpoznać zakażenie, jakie leki zwykle działają najlepiej i kiedy potrzebna jest wizyta u dermatologa.
Najkrócej o objawach i leczeniu
- Najczęściej widać czerwone, łuszczące się ognisko z wyraźniejszym brzegiem i jaśniejszym środkiem.
- W pierwszej kolejności stosuje się zwykle lek miejscowy, a przy rozleglejszych zmianach lub zajęciu brody i wąsów czasem potrzebne jest leczenie doustne.
- Kuracja trwa zazwyczaj kilka tygodni i nie powinna kończyć się w momencie, gdy plama tylko trochę zblednie.
- Maść sterydowa bez rozpoznania może zamaskować chorobę i opóźnić poprawę.
- Warto sprawdzić, czy źródłem zakażenia nie są stopy, paznokcie, zwierzę albo wspólne akcesoria do pielęgnacji.
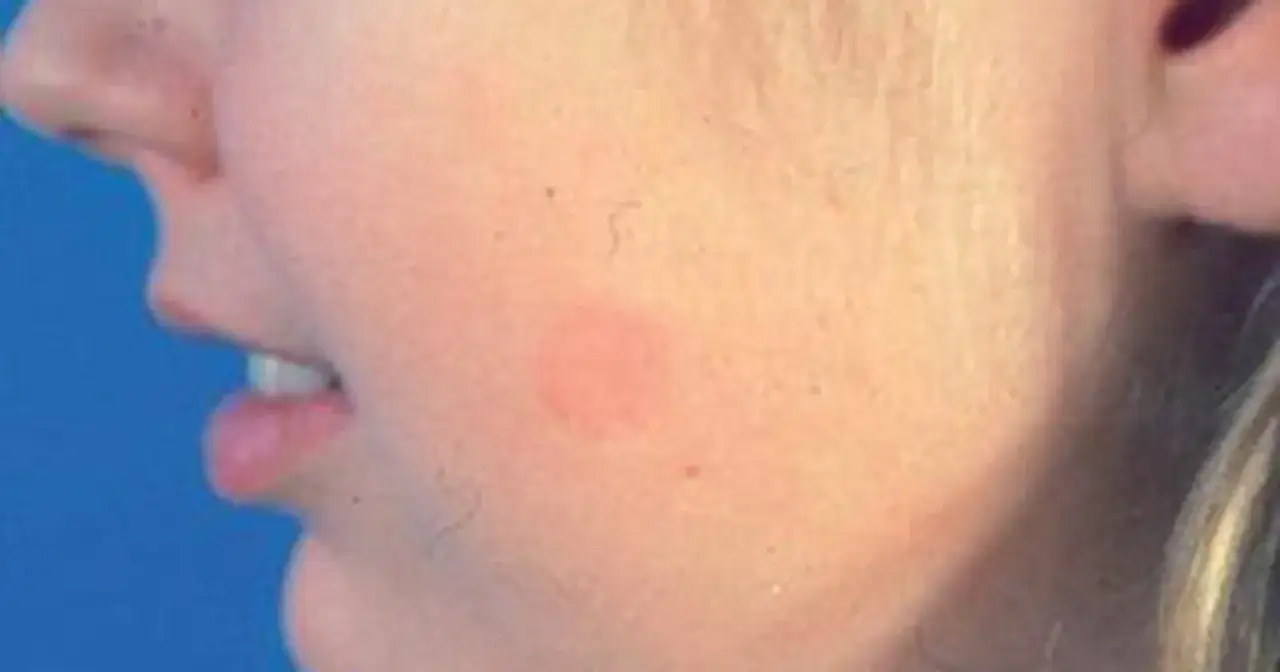
Jak rozpoznać zakażenie grzybicze skóry twarzy i z czym je pomylić
Najbardziej typowy obraz to okrągła lub owalna plama, która ma bardziej aktywny, zaczerwieniony i łuszczący się brzeg, a środek bywa jaśniejszy. Zmiana może swędzieć, ale nie musi; czasem po prostu „trzyma się” skóry i powoli się rozszerza. Często jest też asymetryczna albo pojawia się tylko po jednej stronie twarzy, co odróżnia ją od wielu częstszych dermatoz.
To właśnie dlatego w praktyce klinicznej tak łatwo o pomyłkę. W grę najczęściej wchodzą łojotokowe zapalenie skóry, trądzik różowaty, wyprysk kontaktowy, łuszczyca, a czasem także toczeń skórny. Jeśli zmiana po słońcu robi się wyraźniejsza, przybiera obwódkę albo nie reaguje na zwykłe kremy nawilżające, warto spojrzeć na nią szerzej niż tylko jak na „podrażnienie”.| Co widzę na skórze | Na co to może wyglądać | Co zwykle pomaga odróżnić |
|---|---|---|
| Okrągła, łuszcząca się plama z jaśniejszym środkiem | Zmiana grzybicza | Wyraźniejszy brzeg, powolne rozszerzanie, czasem świąd |
| Tłusta łuska przy brwiach, przy nosie i w fałdach | Łojotokowe zapalenie skóry | Często szersze, bardziej symetryczne zajęcie twarzy |
| Rumień, pieczenie, napadowe czerwienienie | Trądzik różowaty | Brak typowej obrączki, częste zaostrzenia po cieple, alkoholu lub ostrych potrawach |
| Świąd po nowym kosmetyku lub detergencie | Wyprysk kontaktowy | Wyraźny związek z konkretnym produktem albo kontaktem ze środkiem drażniącym |
W praktyce nie patrzę tylko na samą twarz, ale na całą skórę, bo to prowadzi do źródła problemu. Kiedy obraz jest niejednoznaczny, najważniejsze staje się pytanie: skąd ta infekcja przyszła i dlaczego akurat teraz się ujawniła?
Skąd bierze się infekcja i kto choruje częściej
Najczęściej są to dermatofity, czyli grzyby „żywiące się” zrogowaciałą warstwą skóry. Zakażenie może pojawić się po kontakcie z osobą chorą, zwierzęciem albo pośrednio przez przedmioty codziennego użytku, takie jak ręcznik, maszynka do golenia czy poszewka. Zdarza się też, że źródłem są stopy lub paznokcie i dopiero potem zmiana trafia na twarz przez dłonie.
Ryzyko rośnie, gdy skóra jest podrażniona, często wilgotna albo długo „zamknięta” pod makijażem czy ciężkimi kosmetykami. Swoje robi także obniżona odporność, cukrzyca, przewlekłe choroby skóry oraz samowolne stosowanie sterydów miejscowych. Ja traktuję to bardzo praktycznie: jeśli grzybica wraca, zwykle szukam nie tyle nowego leku, ile niewyleczonego ogniska gdzie indziej.
- Kontakt z grzybicą stóp lub paznokci.
- Kontakt ze zwierzęciem, zwłaszcza kotem, psem lub zwierzęciem gospodarskim.
- Wspólne ręczniki, maszynki, grzebienie i poduszki.
- Obniżona odporność lub cukrzyca.
- Stosowanie maści sterydowych bez rozpoznania.
Znajomość źródła zakażenia ma znaczenie nie tylko dla diagnozy, ale też dla doboru badań. I właśnie dlatego następny krok zwykle nie polega na zgadywaniu, tylko na potwierdzeniu rozpoznania.
Jak lekarz potwierdza rozpoznanie
Rozpoznanie często zaczyna się od obejrzenia skóry, ale przy zmianach na twarzy to bywa za mało. Lekarz może pobrać zeskrobiny, czyli drobny materiał ze zmiany, a potem obejrzeć je pod mikroskopem, zlecić posiew albo badanie PCR, które wykrywa materiał genetyczny grzyba. To szczególnie ważne wtedy, gdy obraz nie jest klasyczny albo wcześniej używano sterydów, bo wtedy zmiana potrafi wyglądać „nietypowo” i mylić nawet doświadczone oko.
Badanie mykologiczne ma największy sens, gdy zmiana jest nawracająca, rozległa, obejmuje brodę lub wąsy albo nie odpowiada na pierwsze leczenie. W takich sytuacjach lepiej poświęcić chwilę na potwierdzenie, niż przez kolejne tygodnie smarować coś, co w ogóle nie działa. To właśnie rozpoznanie decyduje, czy wystarczy krem, czy potrzebne będą tabletki.
Leki, które stosuje się najczęściej
W praktyce najpierw sięga się po leczenie miejscowe, jeśli ognisko jest niewielkie i skóra nie jest głęboko zajęta. Stosuje się kremy albo maści przeciwgrzybicze z grupy azoli i allylamin, na przykład z klotrimazolem, mikonazolem, ekonazolem, izokonazolem, terbinafiną lub naftifiną. Leczenie trwa zwykle 2-3 tygodnie, a potem jeszcze 1-2 tygodnie po ustąpieniu objawów, bo wcześniejsze odstawienie bardzo często kończy się nawrotem.
| Rodzaj leczenia | Kiedy ma sens | Na co uważać |
|---|---|---|
| Lek miejscowy | Małe, powierzchowne ognisko, bez dużego stanu zapalnego | Trzeba stosować regularnie i nie przerywać po kilku dniach poprawy |
| Lek doustny | Zmiany rozległe, nawracające, zajęcie brody lub wąsów, brak odpowiedzi na leczenie miejscowe | Wymaga kontroli lekarza, bo liczą się interakcje z innymi lekami i przeciwwskazania |
| Leczenie przyczyny nawrotu | Gdy źródłem są stopy, paznokcie lub zwierzę | Bez tego sama twarz może być leczona skutecznie tylko chwilowo |
Przy większych zmianach lekarz może włączyć leki doustne, najczęściej terbinafinę, itrakonazol albo flukonazol. Taka terapia zwykle trwa 2-4 tygodnie, ale jej długość zależy od obrazu klinicznego, wieku pacjenta i innych chorób. W wybranych sytuacjach specjalista może dołożyć krótko lek przeciwzapalny, jednak samodzielne „gaszenie rumienia” sterydem to jedna z najczęstszych pułapek.
Ja podchodzę do tego ostrożnie: maść sterydowa może na chwilę zmniejszyć zaczerwienienie, ale nie usuwa przyczyny i potrafi zrobić z typowej zmiany obraz zamazany, trudniejszy do rozpoznania. Dlatego na twarzy nie warto leczyć się „na próbę”, tylko dobrać preparat świadomie i regularnie go stosować.
Czego nie robić, żeby nie pogorszyć zmian
Największy błąd to sięgnięcie po krem sterydowy, bo „coś szybko uspokoi skórę”. Taki ruch często daje tylko chwilową poprawę, po której zmiana wraca bardziej rozlana i mniej typowa. To właśnie wtedy pojawia się tzw. tinea incognita, czyli grzybica o zamaskowanym obrazie klinicznym.
- Nie smaruj zmiany sterydem bez rozpoznania.
- Nie przerywaj terapii, gdy tylko swędzenie słabnie.
- Nie drap i nie zrywaj łuski, bo łatwiej rozsiewasz zakażenie.
- Nie używaj wspólnych ręczników, maszynki ani gąbki do mycia.
- Nie przykrywaj zmiany ciężkim makijażem, jeśli skóra jest podrażniona.
- Nie pomijaj stóp, paznokci i owłosionej skóry głowy, bo tam może tkwić źródło problemu.
To są proste rzeczy, ale właśnie one robią największą różnicę w pierwszych tygodniach leczenia. Kiedy ich brakuje, nawet dobrze dobrany lek potrafi działać słabiej, niż powinien.
Kiedy potrzebna jest szybka konsultacja
Nie każda zmiana wymaga pilnej wizyty tego samego dnia, ale są sytuacje, w których nie warto czekać. Dotyczy to zwłaszcza zmian przy oku, na powiece, przy silnym bólu, ropieniu, szybkim szerzeniu się rumienia albo twardych, bolesnych guzkach w obrębie brody czy wąsów. W takich przypadkach trzeba wykluczyć głębszy stan zapalny albo inną chorobę skóry, która tylko wygląda podobnie.
- Zmiana szybko się powiększa.
- Pojawia się ropa, ból lub gorączka.
- Ognisko obejmuje okolice oka.
- Zmiana jest w brodzie lub wąsach i towarzyszą jej krosty albo guzki.
- Po 10-14 dniach prawidłowego leczenia nie ma wyraźnej poprawy.
- Pacjent ma cukrzycę, obniżoną odporność albo przyjmuje leki, które mogą osłabiać reakcję organizmu.
W takich sytuacjach nie odkładam decyzji „na później”, bo każda kolejna doba bez trafnego rozpoznania wydłuża leczenie. To dobry moment, żeby przestać zgadywać i wrócić do przyczyny, a nie do objawu.
Co pomaga uniknąć nawrotu po zakończeniu leczenia
Nawrót nie zawsze oznacza, że lek zawiódł. Częściej problem polega na tym, że infekcja miała drugi punkt zaczepienia: stopy, paznokcie, zainfekowaną maszynkę, ręcznik albo kontakt ze zwierzęciem. Dlatego po zakończeniu terapii patrzę na sprawę szerzej niż tylko na samą plamę na twarzy.
- Lecz jednocześnie grzybicę stóp, paznokci lub skóry głowy, jeśli też jest obecna.
- Oddziel ręczniki, poszewki i akcesoria do golenia od rzeczy używanych przez innych domowników.
- Myj i dezynfekuj maszynki, grzebienie oraz nożyczki zgodnie z ich przeznaczeniem.
- Obserwuj zwierzęta domowe, jeśli zmiany pojawiły się po kontakcie z nimi.
- Po ustąpieniu zmian dokończ leczenie jeszcze przez zalecany czas, zamiast kończyć je „na oko”.
Jeżeli po dwóch tygodniach leczenia nadal nie widać wyraźnego kierunku poprawy, lepiej wrócić do dermatologa niż dokładać kolejne preparaty samodzielnie. W praktyce to właśnie zmiana rozpoznania, a nie „mocniejszy krem”, najczęściej robi tu największą różnicę.
