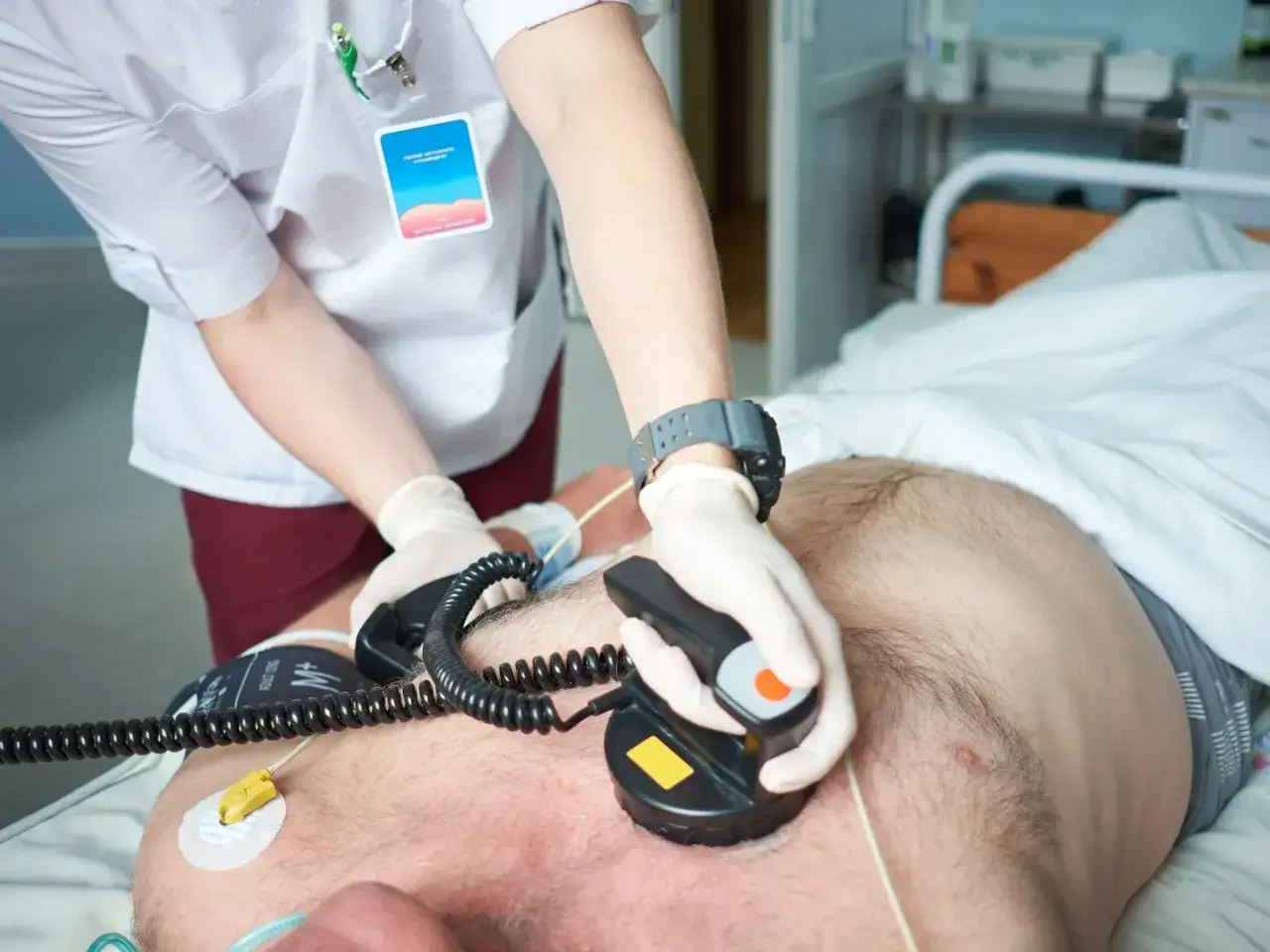
Kardiowersja co to właściwie jest? To zabieg, który ma przywrócić prawidłowy rytm serca, najczęściej u osób z migotaniem przedsionków lub trzepotaniem przedsionków. W praktyce liczy się nie tylko sam impuls elektryczny albo lek, ale też odpowiednie przygotowanie, ocena ryzyka zakrzepów i plan leczenia po zabiegu. Poniżej wyjaśniam, kiedy kardiowersja ma sens, jak przebiega i na co zwrócić uwagę po wyjściu z gabinetu lub szpitala.
Najważniejsze informacje o kardiowersji w skrócie
- Kardiowersja służy do przywrócenia rytmu zatokowego, czyli bardziej regularnej pracy serca.
- Najczęściej stosuje się ją przy migotaniu przedsionków i trzepotaniu przedsionków, rzadziej przy innych tachyarytmiach.
- Może być elektryczna albo farmakologiczna; druga działa wolniej, ale bez impulsu elektrycznego.
- Przed zabiegiem lekarz często sprawdza, czy w sercu nie ma skrzepliny, i zwykle zaleca leki przeciwkrzepliwe przez kilka tygodni.
- Sama procedura trwa zwykle kilka minut, ale obserwacja po zabiegu zajmuje najczęściej około godziny lub dłużej.
- Najważniejsze ryzyko dotyczy udaru lub zatoru, dlatego przygotowanie jest tak samo ważne jak sam zabieg.
Czym jest kardiowersja i po co się ją wykonuje
Kardiowersja to kontrolowany sposób „resetu” zbyt szybkiego albo nieregularnego rytmu serca. Jej celem nie jest po prostu obniżenie tętna, ale przywrócenie bardziej uporządkowanej pracy przedsionków i komór, czyli rytmu zatokowego. Najczęściej korzysta się z niej u pacjentów z migotaniem przedsionków i trzepotaniem przedsionków, a w wybranych sytuacjach także przy innych tachyarytmiach.
W praktyce zabieg rozważa się wtedy, gdy arytmia daje wyraźne objawy: kołatanie serca, duszność, osłabienie, zawroty głowy, spadek tolerancji wysiłku albo uczucie „rozbicia” po epizodzie szybkiego rytmu. Zdarza się też, że pacjent nie czuje prawie nic, a arytmia wychodzi przypadkowo w EKG. Ja traktuję to jako ważne przypomnienie, że brak objawów nie zawsze oznacza brak ryzyka.
W stanach nagłych, gdy szybki rytm serca powoduje niestabilność hemodynamiczną, kardiowersja może być wykonana pilnie. To już nie jest zabieg „na spokojnie”, tylko interwencja mająca szybko poprawić krążenie. Żeby dobrze zrozumieć sens tej procedury, warto zobaczyć, jak wygląda ona w praktyce od przygotowania do obserwacji po zabiegu.
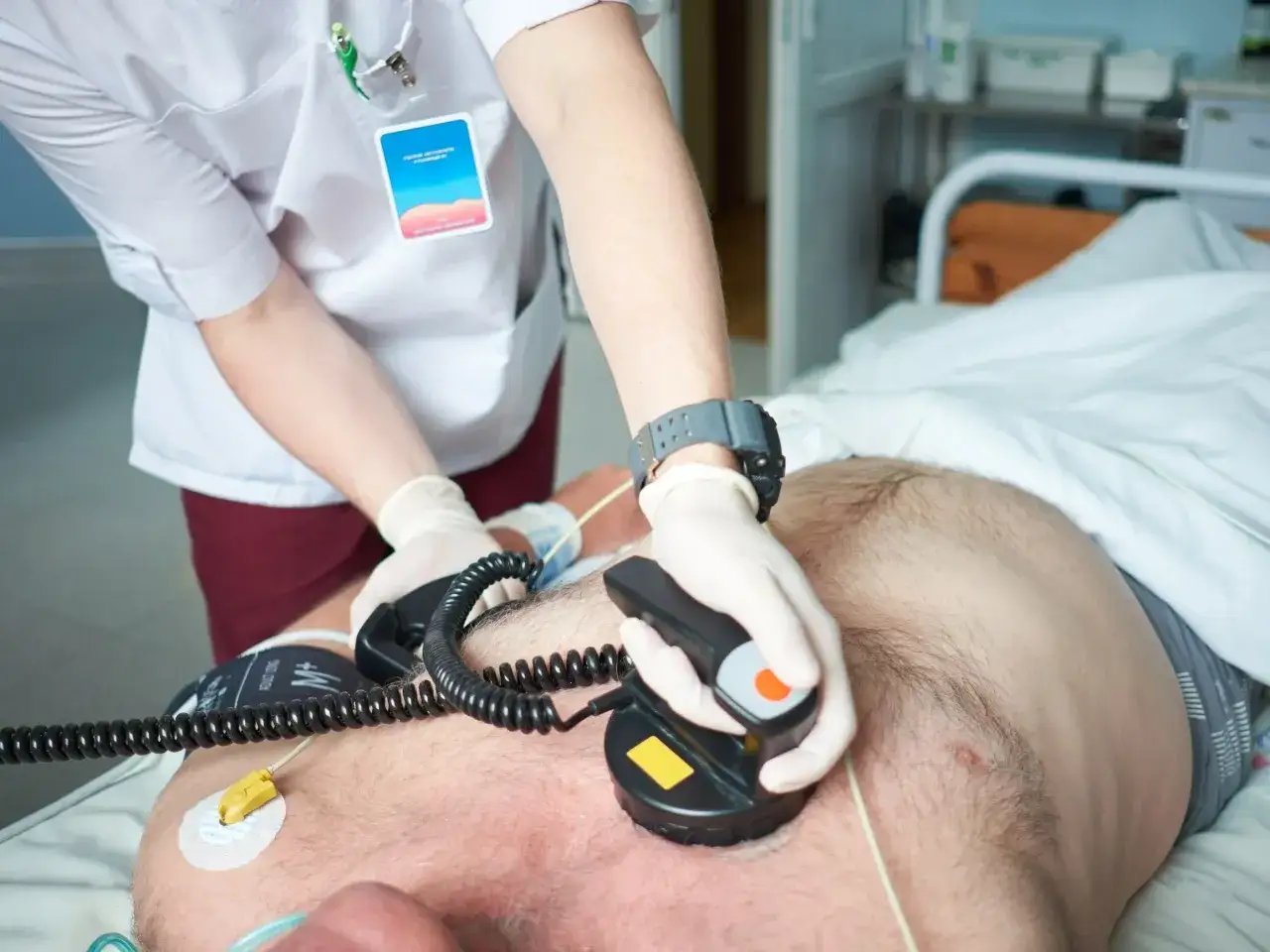
Jak wygląda kardiowersja krok po kroku
Planowa kardiowersja zaczyna się od kwalifikacji. Lekarz sprawdza zapis EKG, wywiad, czas trwania arytmii i ryzyko zakrzepowo-zatorowe. Często potrzebne jest też badanie echokardiograficzne, a czasem przezprzełykowe echo serca, czyli TEE, które pomaga wykluczyć skrzeplinę w przedsionku. To ważne, bo właśnie przemieszczenie skrzepliny jest jednym z głównych zagrożeń związanych z zabiegiem.
Przed procedurą pacjent zwykle pozostaje na czczo przez około 8 godzin. Na sali zabiegowej zakłada się dostęp dożylny, podaje lek uspokajający lub krótkie znieczulenie dożylne i umieszcza elektrody na klatce piersiowej, czasem także na plecach. W kardiowersji elektrycznej impuls jest zsynchronizowany z rytmem serca, tak aby zmniejszyć ryzyko wywołania groźniejszej arytmii. Sama seria wyładowań trwa zwykle kilka minut, choć czasem trzeba powtórzyć impuls.
Po zabiegu pacjent trafia na obserwację. Najczęściej chodzi o około godzinę lub nieco dłużej, a potem, jeśli wszystko jest stabilne, można wrócić do domu tego samego dnia. Warto jednak pamiętać, że po sedacji nie prowadzi się auta i nie podejmuje ważnych decyzji. To prowadzi do ważnego pytania: czy lepsza jest wersja elektryczna, czy farmakologiczna.Kiedy wybiera się kardiowersję elektryczną, a kiedy farmakologiczną
Ja zwykle patrzę na to tak: jeśli potrzebny jest szybki i przewidywalny efekt, częściej wybiera się kardiowersję elektryczną. Jeśli pacjent jest stabilny, a lekarz uważa, że można spróbować bez impulsu elektrycznego, rozważa się kardiowersję farmakologiczną. O wyborze decydują nie tylko objawy, ale też czas trwania arytmii, choroby współistniejące, leki przyjmowane na stałe i ryzyko zakrzepu.
| Kryterium | Kardiowersja elektryczna | Kardiowersja farmakologiczna |
|---|---|---|
| Jak działa | Krótki, kontrolowany impuls elektryczny przywracający rytm zatokowy | Leki antyarytmiczne podane dożylnie lub doustnie |
| Szybkość efektu | Najczęściej działa od razu | Działa wolniej, czasem po kilkudziesięciu minutach lub dłużej |
| Odczucia pacjenta | Wymaga sedacji lub krótkiego znieczulenia, zwykle bez bólu | Bez impulsu elektrycznego, ale możliwe działania niepożądane leków |
| Kiedy bywa przydatna | Gdy trzeba szybko przywrócić rytm albo gdy farmakoterapia zawiodła | Gdy pacjent jest stabilny i lekarz chce uniknąć wyładowania |
| Ograniczenia | Wymaga przygotowania, oceny ryzyka skrzepliny i krótkiej obserwacji | Nie zawsze skuteczna i nie każdy lek jest bezpieczny u każdego pacjenta |
W praktyce elektryczna wersja jest bardziej przewidywalna, ale nie zawsze najlepsza dla konkretnej osoby. Farmakologiczna bywa dobrym pierwszym krokiem u stabilnych pacjentów, choć działa wolniej i częściej wymaga cierpliwości. Najważniejsze jest to, że oba podejścia służą temu samemu celowi: przywrócić uporządkowany rytm serca bez zbędnego ryzyka. Niezależnie od metody, bezpieczeństwo opiera się głównie na właściwej kwalifikacji i kontroli krzepliwości.
Ryzyko, ograniczenia i powikłania, o których trzeba wiedzieć
Najpoważniejsze ryzyko po kardiowersji wiąże się ze skrzepliną, która może przemieścić się i spowodować udar lub zator. Dlatego lekarze tak dużą wagę przywiązują do antykoagulacji i do badań obrazowych przed zabiegiem. To nie jest formalność, tylko realna ochrona pacjenta.
- Udar lub zator - najważniejsze, choć rzadkie powikłanie, szczególnie przy migotaniu przedsionków.
- Inna arytmia - czasem po wyładowaniu rytm nie stabilizuje się idealnie i trzeba dodatkowego leczenia.
- Podrażnienie lub lekkie oparzenie skóry - zwykle ogranicza się do miejsca przyklejenia elektrod.
- Senność i osłabienie po sedacji - zwykle przemijają po kilku godzinach.
- Powrót arytmii - może nastąpić po godzinach, dniach albo miesiącach, nawet jeśli sam zabieg był skuteczny.
To ostatnie bywa dla pacjentów najbardziej frustrujące. Kardiowersja nie „leczy przyczyny” samej w sobie, tylko przywraca rytm. Jeśli serce nadal ma skłonność do arytmii, problem może wrócić. Z tego powodu po zabiegu równie ważna jest profilaktyka nawrotów jak sam moment wykonania procedury.
Jeżeli lekarz widzi skrzeplinę albo nie ma pewności, czy antykoagulacja była wystarczająca, zabieg zwykle się odkłada. Lepiej przesunąć kardiowersję o kilka tygodni niż niepotrzebnie zwiększać ryzyko zatoru. To naturalnie prowadzi do kwestii przygotowania i tego, co pacjent może zrobić sam.
Jak się przygotować i co zrobić po powrocie do domu
Przygotowanie zaczyna się jeszcze przed samym terminem. Jeśli lekarz zalecił leki przeciwkrzepliwe, trzeba brać je regularnie i bez pomijania dawek. Przy migotaniu przedsionków trwającym dłużej niż 48 godzin albo o nieznanym czasie trwania zwykle konieczny jest okres antykoagulacji przez co najmniej 3-4 tygodnie albo wykonanie TEE przed zabiegiem. To właśnie ten etap najczęściej decyduje o tym, czy kardiowersja w ogóle będzie mogła dojść do skutku.
W dniu zabiegu warto mieć ze sobą listę leków, nie zakładać niczego na własną rękę i przyjechać z osobą, która odwiezie pacjenta do domu. Niektóre ośrodki proszą też, aby nie smarować klatki piersiowej i pleców balsamami czy maściami, bo utrudniają one przyklejenie elektrod. Po zabiegu najlepiej odpocząć, unikać prowadzenia samochodu i obserwować organizm przez kolejne godziny.
Po powrocie do domu trzeba nadal przyjmować leki zgodnie z zaleceniem, zwłaszcza przeciwkrzepliwe i ewentualne leki podtrzymujące rytm. Pilnej konsultacji wymagają objawy takie jak nagły ból w klatce piersiowej, duszność, omdlenie, zaburzenia mowy, osłabienie jednej strony ciała albo silne krwawienie. Jeśli pojawi się tylko niewielkie podrażnienie skóry w miejscu elektrod, zwykle wystarczy obserwacja i delikatna pielęgnacja. Najlepsze efekty daje kardiowersja wtedy, gdy jest częścią planu leczenia arytmii, a nie jednorazową interwencją.
Dlaczego przy migotaniu przedsionków sama kardiowersja nie wystarcza
W migotaniu przedsionków ważny jest nie tylko sam rytm, ale też to, dlaczego arytmia w ogóle się pojawiła. Nadciśnienie, choroba zastawkowa, zaburzenia tarczycy, bezdech senny, nadmiar alkoholu, otyłość czy przewlekły stres mogą ułatwiać nawroty. Jeśli te czynniki pozostają bez kontroli, nawet udana kardiowersja bywa tylko krótkim sukcesem.
W praktyce patrzę na to tak: im dłużej trwa arytmia, im większy jest lewy przedsionek i im więcej współistniejących chorób, tym trudniej utrzymać rytm zatokowy na stałe. Dlatego kardiowersja jest często jednym z etapów leczenia, obok leków kontroli rytmu, leczenia nadciśnienia, czasem ablacji i modyfikacji stylu życia. Dla wielu pacjentów największą różnicę robi właśnie porządek w tych „niby pobocznych” elementach.
To też powód, dla którego nie warto oceniać skuteczności zabiegu tylko po tym, czy serce „wróciło do normy” w dniu procedury. Liczy się także to, czy uda się utrzymać efekt i zmniejszyć ryzyko udaru, hospitalizacji oraz kolejnych napadów arytmii. Z tego punktu widzenia kardiowersja jest raczej początkiem uporządkowanego leczenia niż jego końcem.
Co dobrze ustalić z lekarzem przed decyzją o zabiegu
Zanim pacjent trafi na kardiowersję, dobrze jest mieć jasność co do kilku spraw. To zwykle skraca leczenie i zmniejsza stres, bo wiadomo, po co wykonuje się zabieg i czego się po nim spodziewać.
- Czy arytmia rzeczywiście kwalifikuje się do kardiowersji, czy lepsza będzie inna strategia.
- Jak długo trzeba przyjmować leki przeciwkrzepliwe przed zabiegiem i po nim.
- Czy konieczne jest TEE albo inne badanie wykluczające skrzeplinę.
- Jakie są szanse na utrzymanie rytmu zatokowego w danym przypadku.
- Czy po zabiegu trzeba kontynuować leki antyarytmiczne, a jeśli tak, to jak długo.
- Jakie objawy po powrocie do domu wymagają pilnego kontaktu z lekarzem.
Dobrze przeprowadzona kardiowersja bywa krótkim zabiegiem, ale jej skuteczność zależy od kilku decyzji podjętych wcześniej. Jeśli pojawiają się kołatania serca, duszność, zawroty głowy albo rozpoznane migotanie przedsionków, rozmowa z kardiologiem o przyczynie, ryzyku zakrzepowym i dalszym planie leczenia jest ważniejsza niż sam impuls czy sam lek. Właśnie tam zaczyna się sensowne i bezpieczne postępowanie.