Brachyterapia to jedna z najbardziej precyzyjnych form radioterapii, bo źródło promieniowania trafia bezpośrednio do guza albo tuż obok niego. Dzięki temu można skupić dawkę tam, gdzie jest potrzebna, i ograniczyć obciążenie zdrowych tkanek. W tym tekście wyjaśniam, na czym polega ta metoda, kiedy się ją stosuje, jak wygląda przygotowanie, jakie są jej odmiany oraz czego realnie można się spodziewać po leczeniu i po powrocie do domu.
Najważniejsze fakty o brachyterapii
- To leczenie miejscowe, a nie ogólnoustrojowe, więc promieniowanie działa głównie w obszarze guza.
- Najczęściej stosuje się ją przy nowotworach prostaty, szyjki macicy, trzonu macicy, piersi, oka i wybranych innych lokalizacjach.
- Może być czasowa albo stała, a dawka bywa podawana nisko-, wysoko- lub śródoperacyjnie zależnie od planu leczenia.
- Przed zabiegiem potrzebne są badania, planowanie i czasem znieczulenie, więc to nie jest procedura „na szybko”.
- Korzyść jest duża wtedy, gdy lekarz chce podać wysoką dawkę bardzo punktowo, ale metoda nie pasuje do każdego przypadku.
- Po leczeniu najważniejsze są zalecenia dotyczące aktywności, objawów ubocznych i ewentualnych ograniczeń kontaktu z innymi osobami.

Na czym polega brachyterapia i czym różni się od napromieniania z zewnątrz
Ja zwykle tłumaczę tę metodę bardzo prosto: zamiast kierować wiązkę promieniowania z zewnątrz ciała, lekarz umieszcza źródło promieniowania w guzie, w jego wnętrzu albo bardzo blisko niego. Takie podejście pozwala podać dużą dawkę w małym obszarze, a jednocześnie oszczędzić część zdrowych tkanek wokół zmiany. W praktyce brachyterapia jest więc radioterapią miejscową, a nie „silniejszą” wersją klasycznego naświetlania.
W zależności od lokalizacji nowotworu źródło może mieć postać ziaren, kapsułek, drucików, igieł, cewników albo specjalnych aplikatorów. Czasem lekarz zakłada je na krótko, a potem usuwa. Innym razem implant zostaje na stałe, tylko jego aktywność stopniowo spada. To właśnie od tej różnicy zależy przebieg leczenia, bezpieczeństwo i to, jak pacjent funkcjonuje po zabiegu.
Najważniejsze rozróżnienie brzmi jednak tak: napromienianie z zewnątrz obejmuje większy obszar z pewnej odległości, a brachyterapia działa od środka lub z bardzo bliska. Tę przewagę wykorzystuje się wtedy, gdy lekarz chce mocno skoncentrować dawkę w jednym miejscu, na przykład po operacji, przy guzie dobrze odgraniczonym albo wtedy, gdy trzeba oszczędzić sąsiednie narządy. To prowadzi naturalnie do pytania, w jakich sytuacjach taka precyzja naprawdę ma sens.
W jakich nowotworach i sytuacjach lekarz ją proponuje
Brachyterapia nie jest rozwiązaniem dla każdego pacjenta, ale w kilku grupach nowotworów ma bardzo mocną pozycję. Najczęściej rozważa się ją przy raku prostaty, szyjki macicy, trzonu macicy, piersi, oka oraz w wybranych przypadkach nowotworów skóry, przełyku, odbytu czy regionu głowy i szyi. W niektórych sytuacjach jest leczeniem samodzielnym, a w innych stanowi uzupełnienie chirurgii albo radioterapii zewnętrznej.
Najczęściej lekarz myśli o tej metodzie wtedy, gdy:
- zmiana jest dobrze zlokalizowana i można do niej bezpiecznie dotrzeć,
- trzeba podać wysoką dawkę tylko w ograniczonym obszarze,
- zależy nam na oszczędzeniu pęcherza, odbytnicy, pęcherza moczowego, skóry albo innych okolicznych tkanek,
- potrzebne jest „dowiązanie” dawki po operacji lub po teleradioterapii,
- doszło do nawrotu miejscowego i trzeba działać bardzo precyzyjnie.
W polskich ośrodkach onkologicznych podkreśla się jeszcze jeden praktyczny element: sama teoria nie wystarcza. Liczy się też doświadczenie zespołu, dostęp do planowania obrazowego i możliwość dobrania techniki do konkretnego przypadku. Narodowy Portal Onkologiczny zwraca uwagę, że przy leczeniu prostaty wybór metody zależy nie tylko od rozpoznania, ale także od możliwości ośrodka i doświadczenia personelu. To ważne, bo brachyterapia jest skuteczna właśnie wtedy, gdy jest dobrze zaplanowana.
Skoro wiadomo już, po co sięga się po tę metodę, warto zobaczyć, jak taki proces wygląda krok po kroku.
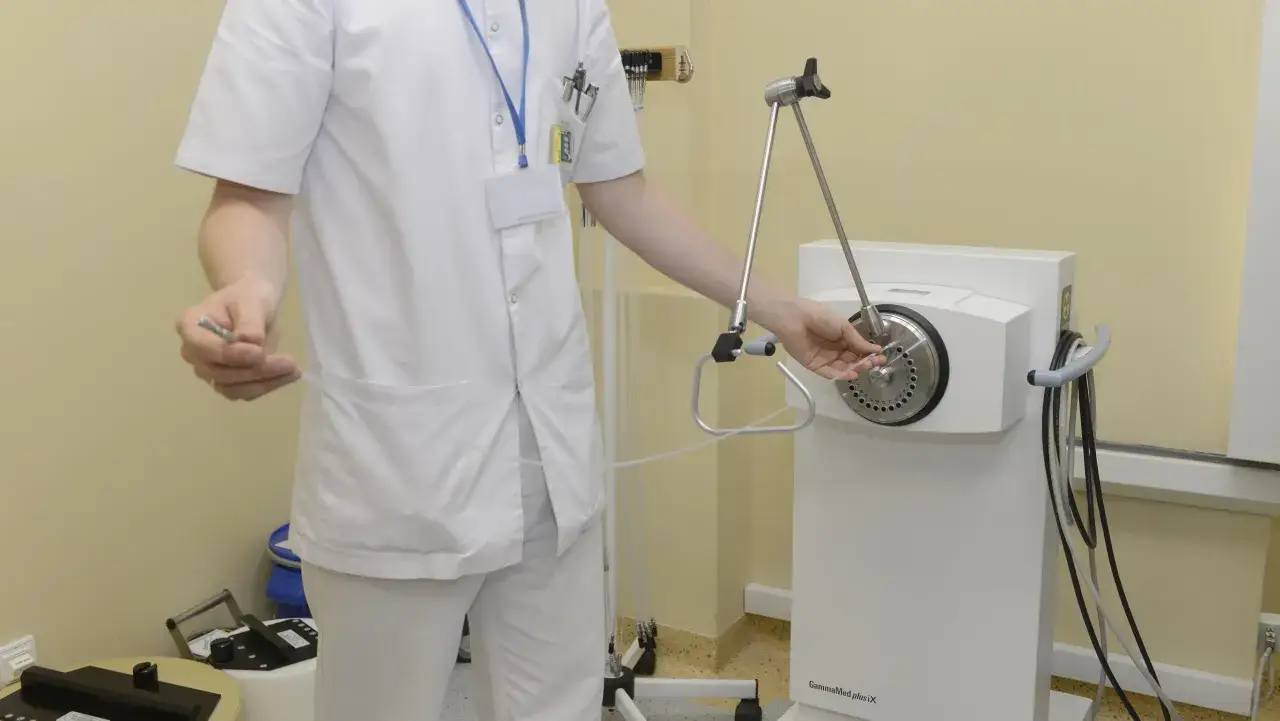
Jak wygląda przygotowanie i sam zabieg
Przygotowanie zwykle zaczyna się od konsultacji z onkologiem lub radioterapeutą. To nie jest formalność. Lekarz analizuje dokumentację, wynik badania histopatologicznego, badania obrazowe i ogólny stan zdrowia, a potem decyduje, czy brachyterapia rzeczywiście ma sens. Często potrzebne są dodatkowe badania, bo plan leczenia musi być bardzo dokładny.
Przed zabiegiem
Na etapie planowania pacjent zwykle rozmawia o lekach, chorobach współistniejących, alergiach i ewentualnym ryzyku związanym ze znieczuleniem. Czasem trzeba odstawić leki przeciwkrzepliwe, czasem przygotować jelita albo pęcherz, a czasem po prostu stawić się na procedurę po kilku dniach od konsultacji. W praktyce trzeba też wiedzieć, czy leczenie będzie odbywać się w znieczuleniu miejscowym, przewodowym czy ogólnym.
W dokumentacji i planowaniu nie ma miejsca na przypadek. Zanim zacznie się właściwe napromienianie, zespół wyznacza dokładny obszar leczenia i dobiera nośnik promieniowania. Ta część bywa dla pacjentów najmniej spektakularna, ale to właśnie ona najbardziej decyduje o powodzeniu całej terapii.
W trakcie podawania dawki
Sam zabieg polega na wprowadzeniu aplikatora, cewnika, igieł albo innych nośników w odpowiednie miejsce. W wielu przypadkach robi się to pod kontrolą obrazowania, żeby wszystko było ustawione z dokładnością co do milimetra. Gdy wszystko jest gotowe, źródło promieniowania trafia do aplikatora na określony czas.
W brachyterapii wysokiej mocy dawka jest podawana zwykle przez 10–20 minut na jedną aplikację, a leczenie może odbywać się dwa razy dziennie przez 2–5 dni albo raz w tygodniu przez kilka tygodni, zależnie od planu. Przy brachyterapii niskiej mocy implant pozostaje w ciele dłużej, zwykle od 1 do 7 dni, co często wiąże się z pobytem w szpitalu. To są schematy typowe, ale konkretny plan zawsze ustala lekarz.
Przeczytaj również: Nedal - jak stosować ten lek na nadciśnienie i serce?
Po zakończeniu
Jeśli leczenie było czasowe, źródło promieniowania zostaje usunięte i po zabiegu nie ma już aktywnego implantu. Jeśli zastosowano implant stały, aktywność materiału radioaktywnego z czasem maleje, a pacjent dostaje dokładne zalecenia dotyczące codziennego funkcjonowania. W obu wariantach ważna jest obserwacja objawów, odpoczynek i stosowanie się do zaleceń z oddziału.
Najczęściej po takim opisie pada kolejne pytanie: jakie są właściwie rodzaje brachyterapii i czym one się między sobą różnią.
Jakie są rodzaje brachyterapii
Najprościej rozumieć tę metodę przez dwa podziały. Pierwszy dotyczy miejsca podania źródła promieniowania, a drugi tempa oddawania dawki. To rozróżnienie pomaga zrozumieć, dlaczego ten sam ogólny zabieg może wyglądać inaczej u pacjenta z rakiem prostaty, a inaczej u kobiety leczonej z powodu nowotworu ginekologicznego.
| Rodzaj | Na czym polega | Gdzie bywa stosowany | Co to oznacza dla pacjenta |
|---|---|---|---|
| Śródtkankowa | Źródło wprowadza się bezpośrednio do tkanek guza lub jego okolicy. | Prostata, pierś, wybrane nowotwory głowy i szyi, skóra. | Najbardziej punktowe napromienianie, ale wymaga bardzo dokładnego planu. |
| Dojamowa | Źródło umieszcza się w jamie ciała lub w przestrzeni po zabiegu. | Szyjka macicy, trzon macicy, pochwa. | Często element leczenia skojarzonego, szczególnie w nowotworach ginekologicznych. |
| Wewnątrzprzewodowa | Promieniowanie podaje się przez kanał lub przewód, do którego trzeba dostać się aplikatorem. | Wybrane nowotwory przełyku lub dróg żółciowych. | Pomaga leczyć zmiany położone w wąskich, trudniej dostępnych miejscach. |
| Powierzchniowa lub okulistyczna | Źródło działa blisko powierzchni skóry albo oka. | Niektóre nowotwory skóry i czerniak oka. | Wymaga wyjątkowej precyzji, bo margines bezpieczeństwa bywa bardzo mały. |
- LDR, czyli brachyterapia o niskiej mocy dawki, działa przez dłuższy czas i zwykle wymaga hospitalizacji.
- HDR, czyli brachyterapia o wysokiej mocy dawki, podaje promieniowanie krótko, ale intensywnie, w powtarzanych sesjach.
- Implant stały oznacza, że ziarna zostają w tkance, a ich aktywność stopniowo wygasa.
Ten techniczny podział ma znaczenie praktyczne, bo wpływa na długość pobytu w szpitalu, liczbę wizyt i zasady po zakończeniu leczenia. Same techniki są jednak tylko częścią obrazu, bo równie ważne są zalety oraz ograniczenia tej metody.
Jakie korzyści ma ta metoda, a gdzie są jej granice
Największą przewagą brachyterapii jest wysoka precyzja. To właśnie ona pozwala podać dużą dawkę tam, gdzie lekarz jej potrzebuje, i jednocześnie ograniczyć narażenie zdrowych tkanek. U części pacjentów metoda skraca też cały cykl leczenia, bo nie wymaga tak długiej serii napromieniania jak klasyczna radioterapia zewnętrzna. Bywa też stosowana jako „dowiązka” po operacji, gdy trzeba jeszcze wzmocnić efekt miejscowy.
Korzyści są szczególnie wyraźne wtedy, gdy nowotwór jest dobrze widoczny, lokalny i technicznie dostępny. Taka metoda daje zespołowi większą kontrolę nad obszarem, który ma zostać napromieniony. W przypadku części nowotworów, na przykład prostaty, brachyterapia może być równorzędną opcją wobec innych technik radioterapii, ale wybór nadal zależy od planu leczenia i doświadczenia ośrodka.
Granice są równie ważne jak zalety. Brachyterapia nie jest dobrym wyborem, jeśli guz jest zbyt rozległy, źle dostępny albo znajduje się w miejscu, do którego nie da się bezpiecznie wprowadzić aplikatora. Nie każdy pacjent kwalifikuje się też do znieczulenia, a część osób wymaga leczenia skojarzonego zamiast jednej metody. Dobrze przygotowany plan jest tu ważniejszy niż sama nazwa procedury.
Jeśli mam wskazać jedną rzecz, którą pacjenci często przeceniają, to byłoby przekonanie, że istnieje „jedna najlepsza radioterapia” dla wszystkich. W praktyce wybór zależy od anatomii, typu nowotworu, wcześniejszego leczenia i możliwości danego ośrodka. To prowadzi prosto do pytania o skutki uboczne i zalecenia po terapii, bo właśnie one najmocniej wpływają na codzienne funkcjonowanie.Jakie skutki uboczne i zalecenia po leczeniu pojawiają się najczęściej
Skutki uboczne po brachyterapii zależą głównie od miejsca leczenia, dawki i tego, czy zabieg był łączony z innymi metodami. Inne objawy ma pacjent po leczeniu prostaty, inne po brachyterapii szyjki macicy, a jeszcze inne po terapii piersi czy skóry. Najczęściej są to dolegliwości miejscowe, a nie objawy ogólnoustrojowe.
| Objaw | Najczęściej wiąże się z | Kiedy skontaktować się z lekarzem |
|---|---|---|
| Pieczenie przy oddawaniu moczu, częste parcie, słabszy strumień | Leczeniem okolicy miednicy, zwłaszcza prostaty i narządów ginekologicznych | Gdy objaw narasta, pojawia się krew w moczu albo nie możesz oddać moczu |
| Ból, obrzęk, tkliwość w miejscu zabiegu | Śródtkankową brachyterapią lub świeżym położeniem aplikatora | Gdy ból jest silny, nie ustępuje po lekach albo pojawia się gorączka |
| Biegunka, parcie na stolec, dyskomfort odbytnicy | Napromienianiem w obrębie miednicy | Gdy pojawia się krew, odwodnienie lub dolegliwości utrzymują się długo |
| Suchość pochwy, ból przy współżyciu, zwężenie pochwy | Brachyterapią ginekologiczną | Gdy objawy wpływają na codzienne funkcjonowanie albo nasilają się z czasem |
| Zmęczenie | Wielu formom radioterapii, także brachyterapii | Jeśli jest bardzo nasilone lub towarzyszą mu inne niepokojące objawy |
| Zaburzenia erekcji | Leczeniu okolicy prostaty i miednicy mniejszej | Warto omówić to na kontroli, bo dostępne są metody łagodzenia problemu |
Po zabiegu najczęściej zaleca się odpoczynek, odpowiednie nawodnienie i dokładne przestrzeganie przepisanych leków przeciwbólowych lub innych leków zaleconych przez zespół. Nie warto samemu dorzucać przypadkowych preparatów „na wszelki wypadek”, bo w onkologii liczy się to, co zostało dopasowane do konkretnego schematu leczenia. Jeśli implant był stały, lekarz może też dać czasowe zalecenia dotyczące kontaktu z małymi dziećmi albo kobietami w ciąży.
W przypadku czasowych implantów po ich usunięciu nie ma już aktywnego źródła w ciele. Przy implantach stałych promieniowanie słabnie stopniowo, więc ograniczenia zwykle dotyczą tylko pierwszego okresu po zabiegu i są indywidualnie ustalane. Zostaje jeszcze jedna rzecz, która w praktyce bardzo pomaga: dobrze przygotowana rozmowa z lekarzem przed podjęciem decyzji.
Co warto ustalić z lekarzem przed decyzją o leczeniu
Gdy pacjent dostaje propozycję brachyterapii, najlepiej nie pytać ogólnie, tylko bardzo konkretnie. Ja zawsze patrzę na to przez kilka pytań, bo one od razu porządkują sytuację:
- Czy w moim przypadku to ma być leczenie samodzielne, czy element terapii skojarzonej?
- Czy implant będzie czasowy, czy pozostanie w ciele na stałe?
- Czy zabieg wymaga znieczulenia i pobytu w szpitalu?
- Jakich skutków ubocznych mogę się spodziewać w mojej lokalizacji nowotworu?
- Jak długo będę miał ograniczenia dotyczące pracy, aktywności fizycznej i kontaktu z bliskimi?
- Jak wygląda kontrola po leczeniu i kiedy powinienem zgłosić się wcześniej niż planowo?
Dobrze poprowadzona brachyterapia nie jest dla pacjenta chaotycznym „napromienianiem od środka”, tylko precyzyjnie zaplanowanym leczeniem z jasno opisanym celem, przebiegiem i kontrolą po zabiegu. Jeśli rozumiesz, po co ją proponuje lekarz, jak wygląda technicznie i jakie są możliwe następstwa, łatwiej podjąć spokojną decyzję i przejść przez terapię bez zbędnych obaw.