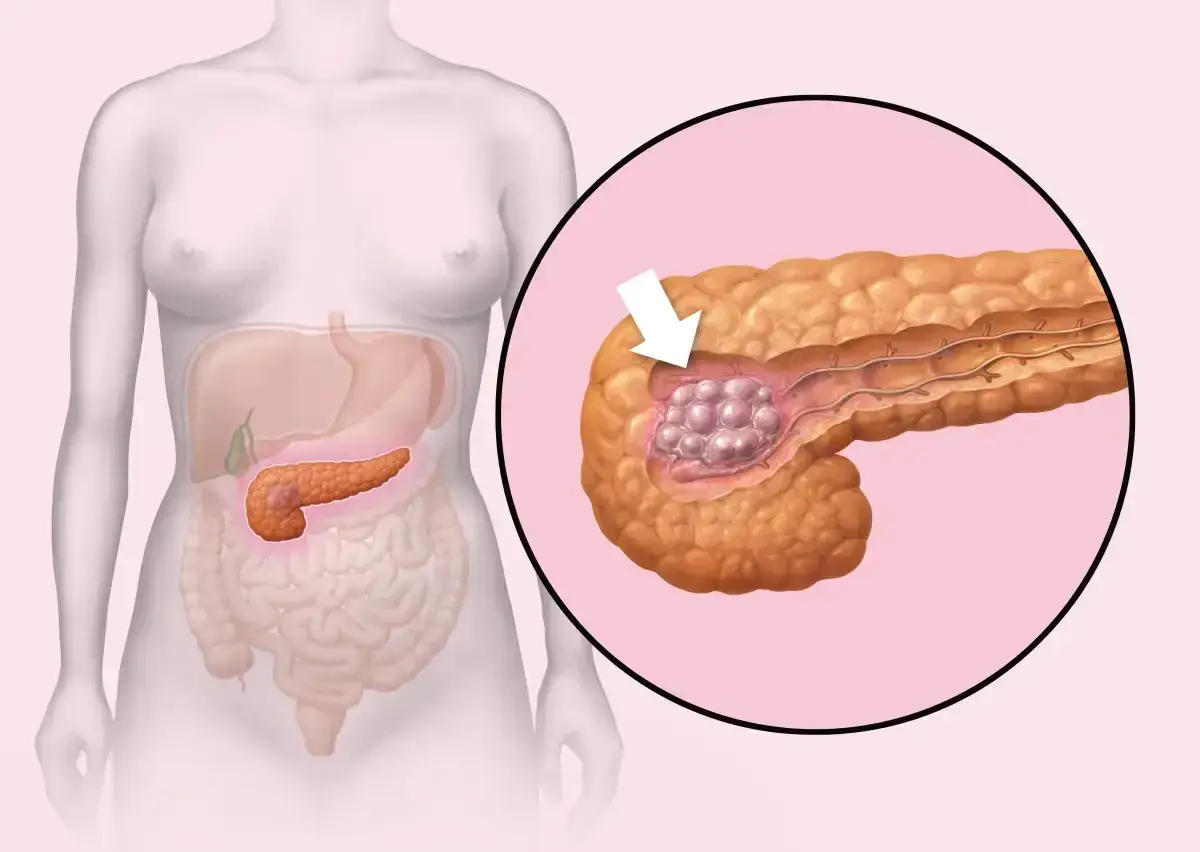
Najważniejsze fakty o ryzyku raka trzustki
- Nie ma jednej przyczyny - choroba zwykle rozwija się pod wpływem kilku czynników naraz.
- Najsilniej udokumentowane czynniki to palenie tytoniu, przewlekłe zapalenie trzustki, otyłość, cukrzyca i obciążenie rodzinne.
- Wiek ma znaczenie - ponad 80% zachorowań dotyczy osób po 55. roku życia.
- Genetyka odpowiada za część przypadków - około 10% zachorowań wiąże się z predyspozycją dziedziczną.
- Objawy zwykle pojawiają się późno, dlatego utrzymująca się żółtaczka, ból w nadbrzuszu czy niezamierzona utrata masy ciała wymagają diagnostyki.
Dlaczego nie ma jednej przyczyny raka trzustki
Patrzę na ten nowotwór jak na efekt długiego nakładania się ryzyk, a nie pojedynczego zdarzenia. W około 95% przypadków chodzi o nowotwór wywodzący się z części zewnątrzwydzielniczej trzustki, najczęściej o gruczolakoraka przewodowego, czyli raka rozwijającego się z komórek przewodów trzustkowych.
Mechanizm jest prosty do opisania, ale trudniejszy do przewidzenia: komórki przez lata kumulują uszkodzenia, głównie w materiale genetycznym, a to zwiększa szansę, że zaczną dzielić się nieprawidłowo. Dlatego samo stwierdzenie czynnika ryzyka nie oznacza jeszcze choroby. To raczej informacja, że organizm pracuje w warunkach, które nie są dla niego korzystne.
W praktyce właśnie tu pojawia się najważniejsze rozróżnienie: co innego czynnik ryzyka, a co innego bezpośrednia przyczyna. Część osób ma wiele obciążeń i nigdy nie zachoruje, a u innych rak rozwinie się mimo braku oczywistych czynników. Skoro mechanizm jest wieloczynnikowy, warto najpierw rozdzielić elementy, na które mamy wpływ, od tych, których nie zmienimy.
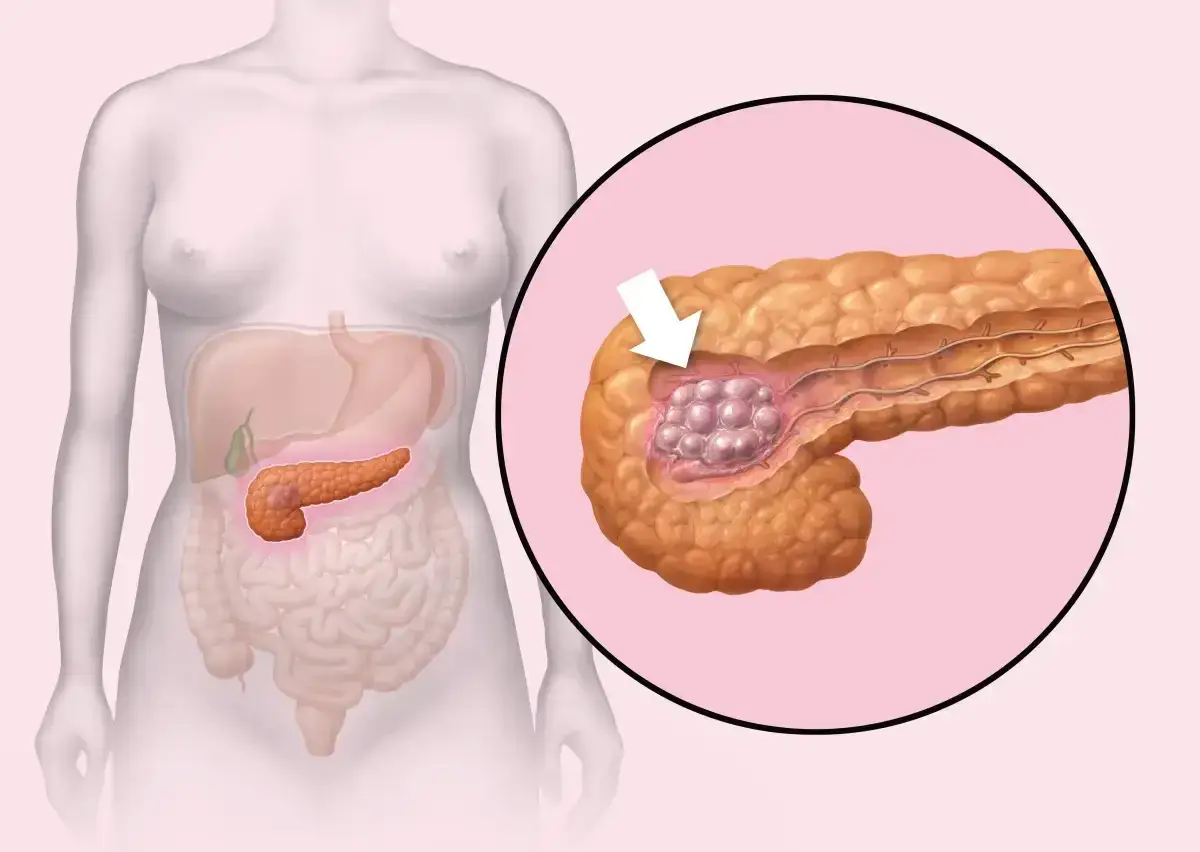
Które czynniki ryzyka najmocniej podnoszą prawdopodobieństwo zachorowania
Jeśli miałbym wskazać czynniki, które w gabinecie budzą największą czujność, zacząłbym od palenia, obciążenia rodzinnego i przewlekłego zapalenia trzustki. Krajowy Rejestr Nowotworów podaje, że palenie papierosów zwiększa ryzyko raka trzustki co najmniej dwukrotnie, a po zaprzestaniu nawyku ryzyko spada dopiero po 10-15 latach.
| Czynnik | Co warto wiedzieć | Czy można go zmienić |
|---|---|---|
| Palenie tytoniu | Jeden z najlepiej udokumentowanych czynników; ryzyko rośnie wraz z liczbą wypalanych papierosów i czasem palenia. | Tak, rzucenie palenia realnie obniża ryzyko, choć nie od razu. |
| Wiek | Rak trzustki najczęściej ujawnia się w 7-8. dekadzie życia; ponad 80% przypadków dotyczy osób po 55. roku życia. | Nie. |
| Obciążenie rodzinne i mutacje dziedziczne | Około 10% zachorowań wiąże się z predyspozycją genetyczną, m.in. BRCA1/2, PALB2, Lynch, Peutz-Jeghers czy dziedzicznym zapaleniem trzustki. | Nie samej genetyki, ale można ją rozpoznać i objąć nadzorem. |
| Przewlekłe zapalenie trzustki | Długotrwały stan zapalny i włóknienie uszkadzają narząd i z czasem zwiększają ryzyko nowotworu. | Częściowo, przez leczenie przyczyny i eliminację czynników nasilających. |
| Otyłość | Zwłaszcza otyłość brzuszna wiąże się z insulinoopornością i stanem prozapalnym. | Tak, choć zmiana wymaga czasu i konsekwencji. |
| Cukrzyca typu 2 | Wieloletnia cukrzyca podwyższa ryzyko, a świeżo rozpoznana cukrzyca bywa czasem pierwszym sygnałem choroby. | Częściowo, przez kontrolę masy ciała, aktywność i leczenie. |
Warto też dopowiedzieć jedną rzecz, bo często budzi niepotrzebny lęk: dieta ma znaczenie, ale nie w takim sensie, jak próbują to przedstawiać internetowe uproszczenia. Niektóre badania łączą większe ryzyko z dietą bogatą w tłuszcz zwierzęcy oraz czerwone, przetworzone mięso i ubogą w warzywa, ale dowody nie są tak mocne jak w przypadku palenia czy otyłości. Kawa nie jest obecnie uznawana za czynnik ryzyka, a alkohol traktowałbym raczej jako czynnik pośredni - szczególnie wtedy, gdy prowadzi do przewlekłego zapalenia trzustki, cukrzycy albo marskości wątroby.
Najważniejsze jest więc nie szukanie jednego winnego, tylko rozpoznanie tych elementów, które naprawdę się kumulują. A to prowadzi prosto do chorób współistniejących, bo one potrafią zmieniać obraz ryzyka bardziej, niż wielu osobom się wydaje.
Jak choroby współistniejące zmieniają obraz ryzyka
W praktyce dwa stany kliniczne szczególnie często wracają w rozmowach o raku trzustki: cukrzyca i przewlekłe zapalenie trzustki. Oba mogą być zarówno czynnikiem ryzyka, jak i elementem obrazu choroby, dlatego trzeba je czytać ostrożnie, bez nadinterpretacji.
Cukrzyca nie zawsze jest tylko tłem
Długotrwała cukrzyca typu 2 zwiększa ryzyko, ale świeżo rozpoznana cukrzyca - zwłaszcza u osoby po 50. roku życia, która wcześniej nie miała problemów z glikemią - powinna zapalić lampkę ostrzegawczą. Nie dlatego, że każda nowa cukrzyca oznacza nowotwór, tylko dlatego, że czasem to właśnie guz zaburza gospodarkę cukrową jeszcze przed pojawieniem się bardziej oczywistych objawów.
Z mojego punktu widzenia to jeden z najczęściej bagatelizowanych sygnałów. Ludzie przyjmują diagnozę cukrzycy jako odrębny problem metaboliczny i na tym kończą myślenie, a tymczasem kontekst ma znaczenie: wiek, spadek masy ciała, ból brzucha, utrata apetytu czy nawracające dolegliwości trawienne zmieniają interpretację całej sytuacji.
Przeczytaj również: Niski sód a rak - Co oznacza ten wynik i kiedy powinien niepokoić?
Przewlekłe zapalenie trzustki nie jest neutralne
Przewlekły stan zapalny stopniowo niszczy tkankę trzustki, prowadzi do włóknienia i niewydolności narządu. Jeśli trwa latami, zwiększa szansę rozwoju raka. Ryzyko rośnie jeszcze bardziej, gdy zapalenie współistnieje z paleniem papierosów, bo wtedy dwa czynniki nakładają się na siebie i przyspieszają uszkadzanie miąższu trzustki.
To ważne także dlatego, że ból w nadbrzuszu, biegunki tłuszczowe czy spadek masy ciała bywają zrzucane na „problemy żołądkowe”, choć w rzeczywistości wymagają szerszej oceny. Jeśli ktoś ma długą historię zapalenia trzustki, nie powinien przyzwyczajać się do objawów, tylko je porządkować i monitorować. Właśnie na tym etapie profilaktyka zaczyna przechodzić w rozsądną czujność diagnostyczną.
Co można zmienić, a czego nie da się przestawić
Najlepiej działa tu prosta zasada: odróżnij czynniki, które możesz ograniczyć, od tych, które trzeba po prostu znać. W tej chorobie nie kontrolujemy wieku ani genów, ale możemy mocno wpłynąć na to, jak bardzo organizm będzie narażony na kolejne uszkodzenia.
- Rzuć palenie - to najważniejszy ruch, jeśli chcesz realnie obniżyć ryzyko.
- Pracuj nad masą ciała - zwłaszcza gdy dominuje otyłość brzuszna.
- Dbaj o aktywność fizyczną - ruch pomaga ograniczać insulinooporność i wspiera kontrolę masy ciała.
- Traktuj alkohol ostrożnie - szczególnie jeśli masz za sobą epizody zapalenia trzustki lub problemy metaboliczne.
- Nie ignoruj wywiadu rodzinnego - kilka zachorowań w rodzinie to powód do rozmowy z lekarzem, a czasem także z genetykiem.
- Kontroluj cukrzycę i objawy trawienne - szczególnie gdy pojawiają się nagle albo zmieniają swój charakter.
Kiedy objawy są ważniejsze niż sam rachunek ryzyka
Rak trzustki jest trudny właśnie dlatego, że długo nie daje jednoznacznych sygnałów. Gdy objawy już się pojawiają, choroba często jest zaawansowana, dlatego nie wolno czekać, aż „samo przejdzie”. Jeśli coś niepokoi i utrzymuje się w czasie, lepiej sprawdzić to wcześniej niż za późno.- żółtaczka, czyli zażółcenie skóry i oczu
- ciemny mocz i jasne stolce
- ból w nadbrzuszu lub promieniowanie bólu do pleców
- niezamierzona utrata masy ciała
- brak apetytu, szybkie uczucie sytości lub utrzymujące się nudności
- świeżo rozpoznana cukrzyca bez wyraźnej przyczyny
Ważny detal: nie ma prostego, bezpiecznego badania przesiewowego dla całej populacji, a marker CA 19-9 nie nadaje się do samodzielnego wykrywania raka we wczesnym etapie. Dlatego osoby z objawami albo obciążeniem rodzinnym nie powinny próbować „przeczekać” problemu, tylko omówić go z lekarzem, który dobierze właściwe badania obrazowe i laboratoryjne. I właśnie tu pojawia się ostatnia rzecz, o której często się zapomina: historia rodzinna zmienia sposób, w jaki patrzymy na profilaktykę.
Gdy rak trzustki pojawia się w rodzinie, profilaktykę zaczyna się wcześniej
Jeśli w rodzinie występowały zachorowania na ten nowotwór, sama ogólna profilaktyka może okazać się za mało precyzyjna. Wtedy najważniejsze jest uporządkowanie wywiadu: kto chorował, w jakim wieku, ile było przypadków i czy pojawiały się też inne nowotwory, które mogą sugerować zespół dziedziczny.
- sprawdź, czy zachorowało co najmniej dwóch krewnych pierwszego stopnia
- zwróć uwagę, czy nowotwory pojawiały się przed 50. rokiem życia
- rozważ konsultację genetyczną, jeśli w rodzinie występowały także rak piersi, jajnika, jelita grubego lub czerniak
- nie zakładaj, że brak objawów oznacza brak problemu, jeśli obciążenie rodzinne jest wyraźne
W grupach wysokiego ryzyka lekarze czasem rozważają specjalistyczny nadzór, w tym endosonografię, czyli badanie USG wykonywane od wewnątrz przewodu pokarmowego. To nie jest procedura dla każdego, ale przy mocnym obciążeniu rodzinnym bywa rozsądnym kierunkiem. Jeśli mam zostawić po tym temacie jedną praktyczną myśl, to tę: im silniejszy wywiad rodzinny, tym wcześniej warto porozmawiać z lekarzem, zamiast czekać na pierwsze objawy.