Glejaki to jedne z najbardziej zróżnicowanych guzów mózgu: jedne rosną wolno i po operacji mogą być kontrolowane latami, inne naciekają tkankę mózgową tak agresywnie, że leczenie skupia się przede wszystkim na wydłużeniu życia i utrzymaniu sprawności. Na pytanie, czy glejak jest uleczalny, nie ma więc jednej odpowiedzi. Poniżej wyjaśniam, od czego naprawdę zależy rokowanie, jakie leczenie ma największe znaczenie i kiedy nowoczesne terapie zmieniają sytuację chorego.
Najważniejsze fakty, które porządkują temat glejaka
- Nie każdy glejak oznacza to samo - rokowanie zależy od stopnia WHO, lokalizacji i markerów molekularnych, takich jak IDH czy 1p/19q.
- Glejaki niskiego stopnia bywają kontrolowane przez lata, a część dobrze odgraniczonych zmian można usunąć radykalnie.
- Glejak wysokiego stopnia, zwłaszcza glioblastoma, zwykle nie jest dziś chorobą w pełni uleczalną.
- Największą różnicę robi zakres bezpiecznej operacji, a potem dobrze dobrana radioterapia i chemioterapia.
- W wybranych glejakach IDH-mutant nowa terapia celowana może opóźniać progresję i odraczać kolejne etapy leczenia.
Kiedy glejak można wyleczyć, a kiedy lepiej mówić o kontroli choroby
Najuczciwsza odpowiedź brzmi: czasem tak, ale nie zawsze. W praktyce największą szansę na trwałe wyleczenie mają dobrze odgraniczone, wolno rosnące glejaki stopnia 1, jeśli neurochirurg może usunąć je całkowicie i nie pozostaje istotna tkanka nowotworowa. W przypadku bardziej naciekających guzów, zwłaszcza stopnia 2–4, częściej mówimy o długiej remisji, opóźnianiu nawrotu albo wieloletniej kontroli objawów niż o pewnym wyleczeniu.
Warto też rozdzielić dwa pojęcia, które pacjenci często mieszają. Remisja oznacza, że choroba jest niewidoczna w badaniach albo bardzo wyciszona, ale nie znika gwarancja nawrotu. Wyleczenie zakłada, że nowotwór nie wróci. Przy glejakach naciekających tę granicę trudno postawić z pełną pewnością, bo komórki nowotworowe potrafią rozchodzić się poza to, co widać w rezonansie.
| Typ guza | Co to zwykle oznacza | Realistyczny cel leczenia |
|---|---|---|
| Glejak stopnia 1, dobrze odgraniczony | Rośnie wolno i częściej daje się usunąć w całości | Możliwe trwałe wyleczenie lub bardzo długa obserwacja bez nawrotu |
| Glejak stopnia 2, zwłaszcza IDH-mutant | Przebieg zwykle jest wolniejszy, ale guz może wracać | Najczęściej wieloletnia kontrola choroby i odraczanie kolejnych terapii |
| Glejak stopnia 4, w tym glioblastoma | Guz nacieka szybko i często daje nawroty | Leczenie wydłuża życie, zmniejsza objawy i poprawia jakość funkcjonowania |
To rozróżnienie jest ważne, bo samo słowo „glejak” nie mówi jeszcze, z jakim przeciwnikiem mamy do czynienia. I właśnie dlatego kolejny krok to spojrzenie na biologię guza, a nie tylko na jego nazwę.
Dlaczego biologia guza zmienia wszystko
Dziś o rokowaniu w dużej mierze decydują markery molekularne, czyli cechy genetyczne guza. Najważniejsze z nich to mutacja IDH, kodelecja 1p/19q oraz status MGMT - każde z nich pomaga lekarzowi ocenić, jak guz może rosnąć i jak zareaguje na leczenie. Jak podaje NCI, najlepsze rokowanie mają zwykle guzy z mutacją IDH i kodelecją 1p/19q, a najgorsze te bez mutacji IDH.
| Marker | Co oznacza w praktyce | Dlaczego ma znaczenie |
|---|---|---|
| IDH-mutant | Guz zwykle zachowuje się mniej agresywnie niż postać bez tej mutacji | Lepsze rokowanie i większa szansa na długą kontrolę choroby |
| 1p/19q codeletion | Typowa cecha oligodendroglioma | Pomaga przewidywać odpowiedź na chemioterapię i zwykle wiąże się z korzystniejszym przebiegiem |
| MGMT promoter methylation | Komórki guza gorzej naprawiają uszkodzenia DNA | Temozolomid często działa skuteczniej, bo guz jest na niego bardziej wrażliwy |
| IDH-wild-type | Brak mutacji IDH, częściej bardziej agresywny przebieg | Takie guzy zwykle rokują gorzej i wymagają szybkiego leczenia skojarzonego |
W praktyce klinicznej nie traktuję tych informacji jako dodatku do opisu histopatologicznego. To jest fundament decyzji terapeutycznej. Od tych danych zależy nie tylko odpowiedź na pytanie o rokowanie, ale też to, czy warto czekać z kolejnym leczeniem, czy raczej działać szybko.
Gdy guz ma korzystny profil molekularny, lekarze częściej myślą o dłuższej strategii kontroli niż o jednej, krótkiej interwencji. Gdy profil jest niekorzystny, tempo działania ma większe znaczenie. I właśnie na tym tle najlepiej widać, jak wygląda nowoczesne leczenie glejaka.
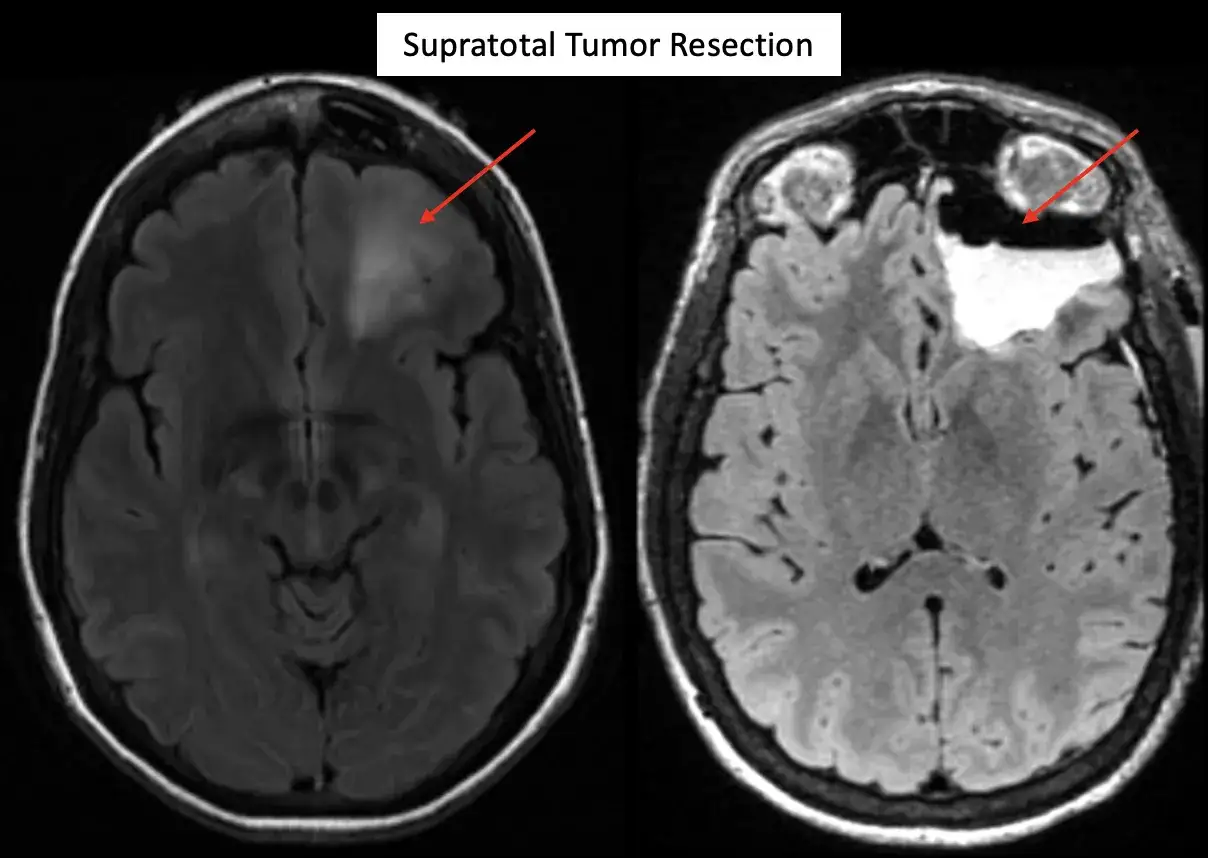
Leczenie, które daje największą szansę na długą kontrolę choroby
Najczęściej zaczyna się od operacji, bo daje ona dwie rzeczy naraz: maksymalne bezpieczne usunięcie guza i materiał do dokładnej diagnostyki. Jeśli zmiana leży w miejscu krytycznym, chirurg nie zawsze może wyciąć wszystko, bo priorytetem jest zachowanie mowy, ruchu, widzenia czy pamięci. To ważny kompromis, który pacjentowi bywa trudno zaakceptować, ale onkologicznie ma sens.
Operacja
Im większy zakres bezpiecznej resekcji, tym zwykle lepsze rokowanie. Nie chodzi jednak o ślepe dążenie do „wycięcia wszystkiego za wszelką cenę”. W glejakach liczy się balans między onkologią a neurologią: lepiej zostawić niewielki fragment guza niż spowodować trwały niedowład lub zaburzenia mowy.
Radioterapia i chemioterapia
Po operacji często wchodzi leczenie skojarzone. W guzach bardziej agresywnych radioterapia i chemioterapia mają ograniczać ryzyko wznowy, a w wybranych podtypach - przedłużać czas do progresji. W glioblastoma standard zwykle obejmuje operację, radioterapię i chemioterapię, najczęściej z temozolomidem. Jak opisuje Mayo Clinic, takie leczenie nie prowadzi do pełnego wyleczenia glioblastoma, ale może wydłużyć życie i zmniejszyć objawy; mediana przeżycia przy standardowym leczeniu wynosi około 12–18 miesięcy, a 5-letnie przeżycie to około 5–7%.
Przeczytaj również: Zaawansowany rak piersi - jak rozpoznać objawy i dobrać leczenie?
Terapie celowane i badania kliniczne
Tu widać największy postęp ostatnich lat. W wybranych glejakach stopnia 2 z mutacją IDH pojawił się vorasidenib, który po operacji potrafi wyraźnie opóźniać progresję choroby. W badaniu INDIGO czas do pogorszenia choroby lub zgonu wynosił 27,7 miesiąca w grupie leku wobec 11,1 miesiąca w grupie placebo. To nie jest cudowne wyleczenie, ale realne odroczenie kolejnych, bardziej obciążających terapii.
Coraz częściej rozważa się też leczenie polami elektrycznymi, czyli TTFields, oraz udział w badaniach klinicznych. To szczególnie ważne tam, gdzie klasyczne możliwości są już wykorzystane albo rokowanie od początku jest niekorzystne. W takich sytuacjach nowe terapie nie zastępują standardu, ale mogą dołożyć kilka cennych miesięcy albo poprawić kontrolę choroby.
Kluczowe jest jednak to, że żadna metoda nie działa w oderwaniu od biologii guza. Dlatego pytanie „jak leczyć” ma sens dopiero wtedy, gdy wiadomo dokładnie „co leczyć”.
Co najbardziej wpływa na rokowanie w codziennej praktyce
W gabinecie to właśnie ten fragment rozmowy zwykle wymaga najwięcej uczciwości. Dwa guzy o tej samej nazwie mogą mieć zupełnie inny przebieg, bo liczy się nie tylko stopień złośliwości, ale też wiek chorego, stan sprawności, położenie guza i to, ile udało się bezpiecznie usunąć. Im więcej czynników korzystnych, tym większa szansa na długą kontrolę choroby.
| Czynnik korzystny | Czynnik niekorzystny | Co z tego wynika |
|---|---|---|
| Młodszy wiek i dobra wydolność | Starszy wiek, osłabienie, choroby współistniejące | Leczenie jest zwykle lepiej tolerowane albo trudniejsze do przeprowadzenia |
| Guz w miejscu, które można bezpiecznie operować | Położenie w obszarze odpowiedzialnym za mowę, ruch czy widzenie | Zakres resekcji bywa mniejszy, a ryzyko nawrotu wyższe |
| Większy zakres usunięcia guza | Znaczna tkanka resztkowa po operacji | Zwykle lepsza kontrola choroby przy pełniejszym leczeniu |
| IDH-mutant, 1p/19q codeletion, metylacja MGMT | IDH-wild-type lub brak korzystnych markerów | Lepsza lub gorsza odpowiedź na leczenie systemowe |
| Wolny wzrost i późny nawrót | Szybka progresja po leczeniu | Przebieg choroby jest odpowiednio łagodniejszy lub bardziej agresywny |
To właśnie dlatego lekarze nie opierają się wyłącznie na rezonansie. Obraz MRI pokazuje lokalizację i wielkość guza, ale dopiero histopatologia i badania molekularne mówią, jakiego typu to nowotwór i czego można się po nim spodziewać. W guzie mózgu ten drugi krok jest często ważniejszy niż pierwszy.
Warto też pamiętać o jednej rzeczy, której rodziny pacjentów często nie doceniają: nawet przy dobrym leczeniu glejak może nawrócić. Szczególnie dotyczy to postaci wyższych stopni, a w glioblastoma wznowa po pierwszym leczeniu jest niestety regułą, nie wyjątkiem. To właśnie dlatego plan leczenia musi obejmować nie tylko „co zrobimy teraz”, ale też „co zrobimy, jeśli choroba wróci”.
Jak rozmawiać z lekarzem po rozpoznaniu, żeby nie zgubić najważniejszych decyzji
Po usłyszeniu diagnozy łatwo skupić się wyłącznie na słowie „guz”, a nie na szczegółach, które naprawdę zmieniają leczenie. Ja radzę pacjentom i rodzinom, żeby już na początku dopytać o pięć rzeczy: typ histologiczny, stopień WHO, mutację IDH, status 1p/19q i MGMT oraz to, czy plan zakłada operację radykalną, czy leczenie skojarzone. Te odpowiedzi zwykle mówią więcej o rokowaniu niż ogólne hasło „glejak”.
- Jaki dokładnie jest typ glejaka i jak wpisuje się w klasyfikację WHO?
- Czy guz ma mutację IDH i czy występuje kodelecja 1p/19q?
- Jaki jest status MGMT i czy wpływa to na wybór chemioterapii?
- Czy celem operacji jest całkowita resekcja, czy tylko biopsja lub częściowe usunięcie?
- Jakie będą kolejne kroki po zabiegu i kiedy planowana jest kontrola obrazowa?
W tym momencie przydaje się też druga opinia, zwłaszcza gdy plan leczenia jest rozległy albo guz leży w trudnym miejscu. To nie jest brak zaufania do pierwszego zespołu, tylko rozsądny sposób na potwierdzenie strategii. Przy chorobie takiej jak glejak precyzja decyzji bywa ważniejsza niż szybko wypowiedziane uspokojenie.
Nie wolno też pomijać leczenia objawowego. Leki przeciwobrzękowe, przeciwpadaczkowe, rehabilitacja, wsparcie neuropsychologiczne i kontrola bólu często decydują o tym, czy chory w ogóle będzie w stanie przejść przez pełne leczenie. Dobrze prowadzone leczenie wspierające nie zastępuje onkologii, ale potrafi realnie podnieść jej skuteczność.
Co warto zapamiętać, kiedy stawką jest czas i jakość życia
W praktyce najważniejsze jest to, że odpowiedź na pytanie o wyleczalność zależy od konkretnego podtypu glejaka, a nie od samej nazwy rozpoznania. Część guzów można usunąć całkowicie i obserwować przez lata, inne wymagają leczenia skojarzonego i regularnych kontroli, bo mają tendencję do nawrotu. Najwięcej daje szybka, pełna diagnostyka molekularna i plan ustalony przez zespół neurochirurga, onkologa i radioterapeuty.
Jeśli mam zostawić jedną praktyczną myśl, to tę: nie pytaj tylko, czy guz jest „złośliwy”, ale jaki dokładnie ma typ i jakie ma markery. To właśnie te szczegóły przesuwają rokowanie bardziej niż pojedyncze słowo z opisu histopatologicznego. W glejakach precyzja diagnozy naprawdę przekłada się na decyzje terapeutyczne, a czasem także na miesiące, których nie warto oddawać przypadkowi.