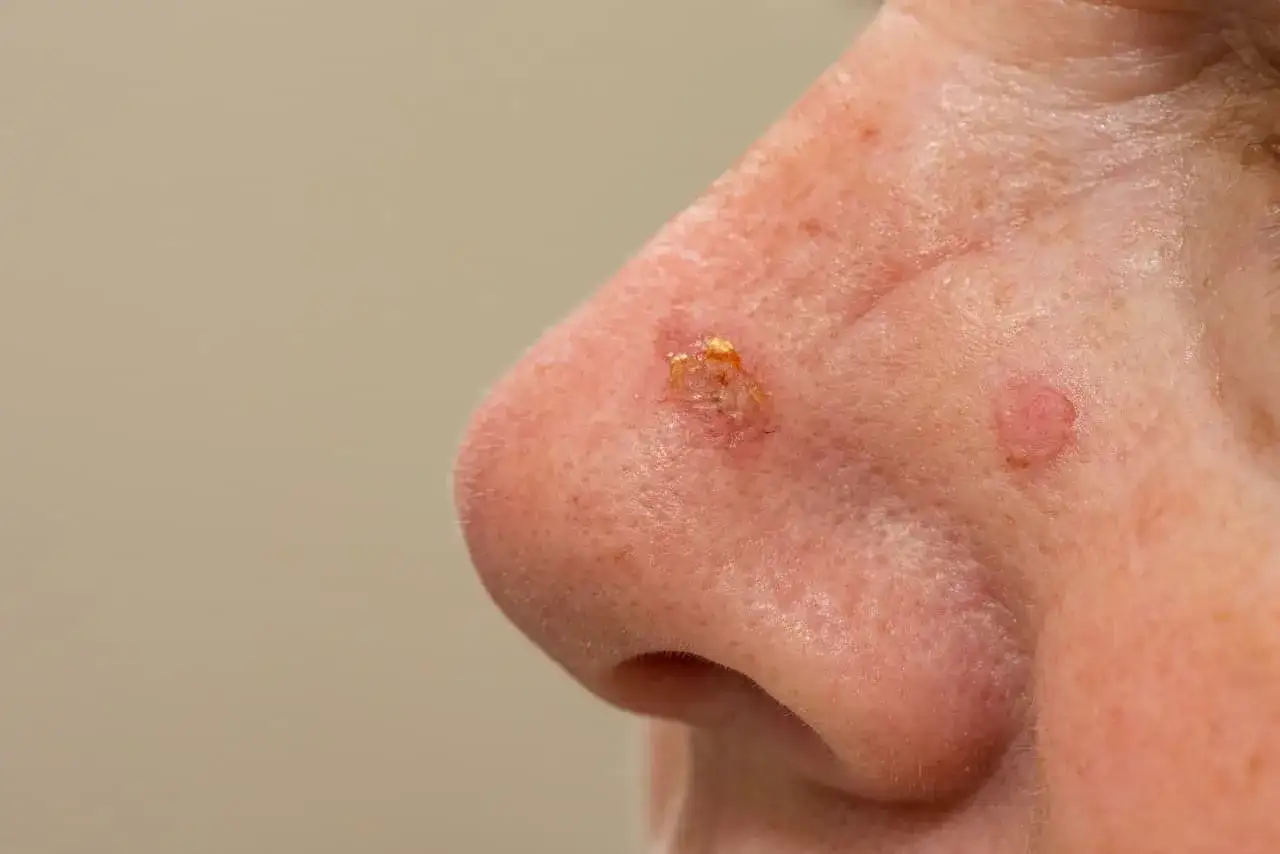
Czerniak na twarzy wymaga czujności, bo w tej okolicy łatwo pomylić go z przebarwieniem, znamieniem albo zmianą po słońcu. Poniżej pokazuję, po czym rozpoznać zmianę podejrzaną, jak wygląda diagnostyka krok po kroku, jakie leczenie stosuje się najczęściej i kiedy nie wolno zwlekać z wizytą. To ważne, bo nowotwory skóry na twarzy często rozwijają się na obszarach stale narażonych na promieniowanie UV, a szybka reakcja zwykle upraszcza całe postępowanie.
Najważniejsze informacje o zmianie barwnikowej na twarzy
- Zmiana nowotworowa na twarzy nie musi być ciemna ani wypukła, bo bywa też płaska, różowa albo słabo barwnikowa.
- Najbardziej niepokoją asymetria, nierówne brzegi, kilka kolorów, powiększanie się i krwawienie.
- Rozpoznanie opiera się na badaniu skóry, dermoskopii i biopsji z oceną histopatologiczną.
- Na twarzy leczenie planuje się oszczędzająco, a w wybranych przypadkach stosuje się techniki etapowe lub Mohsa.
- Nie warto czekać miesiącami ani próbować usuwać podejrzanej zmiany domowymi metodami.
Skąd bierze się nowotwór skóry w tej okolicy
Najczęściej punkt wyjścia jest prosty: twarz należy do miejsc najbardziej wystawionych na słońce, więc skóra pracuje tu przez lata pod wpływem promieniowania UV. To właśnie dlatego część zmian rozwija się na czole, policzku, nosie, skroni, w okolicy ucha albo przy linii włosów. W praktyce widzę też, że pacjenci długo bagatelizują zmiany w tej strefie, bo codziennie patrzą na nie w lustrze i przyzwyczajają się do ich wyglądu.
Ryzyko rośnie zwłaszcza u osób o jasnej karnacji, z historią oparzeń słonecznych, korzystających z solarium, z licznymi znamionami albo obciążonych rodzinnie. Znaczenie ma także obniżona odporność, bo organizm słabiej kontroluje komórki, które zaczynają się nieprawidłowo dzielić. Jednym z częstszych wariantów w obrębie twarzy jest lentigo maligna, czyli postać czerniaka ograniczona początkowo do powierzchownych warstw skóry i często rozwijająca się powoli na tle przewlekle uszkodzonej słońcem skóry.
Warto zapamiętać jedną rzecz: to nie jest problem wyłącznie osób starszych. Czerniak może pojawić się także u młodszych dorosłych, a czasem rozwija się na skórze, która wcześniej wyglądała całkowicie prawidłowo. To prowadzi nas do najważniejszego pytania: jak odróżnić zmianę niegroźną od tej, której nie wolno ignorować.
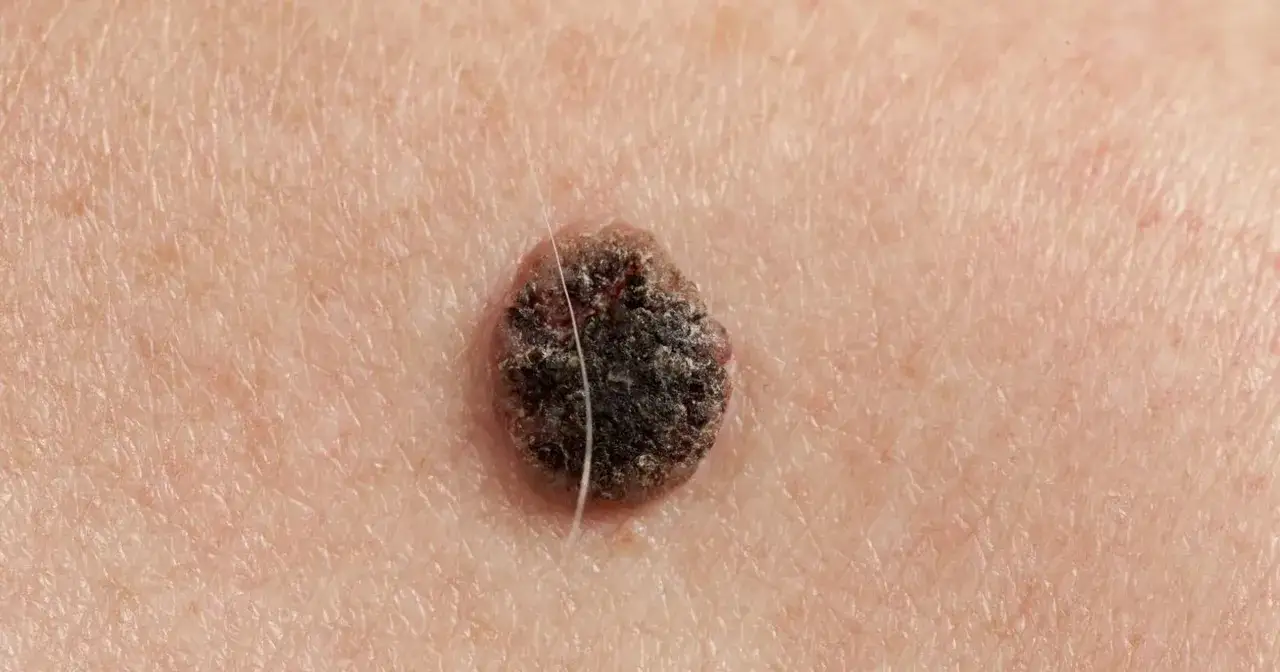
Jak odróżnić go od zwykłego pieprzyka albo przebarwienia
Najlepiej działa tu połączenie prostych zasad i zdrowego sceptycyzmu. Jeśli zmiana na twarzy zaczyna się zmieniać, wyróżnia się na tle innych znamion albo zachowuje się inaczej niż reszta skóry, nie traktowałbym tego jako kosmetycznego drobiazgu. Nie każdy czerniak jest ciemny - część zmian bywa amelanotyczna, czyli słabo barwnikowa, przez co wygląda jak różowa plama, niewielki guzek albo powierzchowne podrażnienie.
| Cechy zmiany | Co budzi niepokój | Co częściej bywa łagodne |
|---|---|---|
| Kształt | Asymetria, jedna połowa wyraźnie inna niż druga | Regularny, dość równy zarys |
| Brzegi | Nierówne, poszarpane, rozmyte | Gładkie i wyraźnie odgraniczone |
| Kolor | Wiele odcieni naraz, pojawienie się czerni, czerwieni, niebieskiego lub bieli | Jeden, dość jednolity kolor |
| Zmiana w czasie | Powolny lub szybki wzrost, ciemnienie, swędzenie, krwawienie, strupienie | Długo stabilny wygląd |
| Wygląd na tle innych zmian | Tak zwane "brzydkie kaczątko" - znamię wyraźnie inne niż pozostałe | Podobne do innych drobnych znamion na skórze |
Do tego dochodzi jeszcze jedna ważna zasada: czerniak może mieć średnicę mniejszą niż 6 mm, więc samo przyjęcie, że "to za małe, żeby było groźne", bywa błędne. Ja zwracam uwagę przede wszystkim na zmianę zachowania zmiany, a nie tylko na jej rozmiar. Jeśli pojawia się krwawienie, sączenie, świąd, pieczenie albo owrzodzenie, trzeba przejść do diagnostyki, a nie dalej obserwować.
Jeśli coś w wyglądzie zmiany nie daje spokoju, następnym krokiem nie jest zgadywanie, tylko badanie lekarskie z dermoskopią.
Jak wygląda diagnostyka u dermatologa
Proces rozpoznania zwykle zaczyna się od prostych rzeczy, ale właśnie one robią największą różnicę. Lekarz ogląda nie tylko samą zmianę, lecz także całą skórę, pyta o czas trwania objawu, wcześniejsze oparzenia słoneczne, liczbę znamion, rodzinne występowanie nowotworów skóry i to, czy zmiana ostatnio się zmieniała. W praktyce nie warto przychodzić z jedną fotografią wykonaną przed miesiącem i liczyć, że to wystarczy - lepiej pokazać serię zdjęć, jeśli takie są.
- Oglądanie skóry i wywiad - specjalista sprawdza nie tylko twarz, ale też uszy, owłosioną skórę głowy, szyję i resztę ciała.
- Dermoskopia - to badanie w powiększeniu, które pozwala ocenić układ barwnika, naczyń i granice zmiany.
- Biopsja - jeśli zmiana jest podejrzana, pobiera się materiał do oceny histopatologicznej; najlepiej, gdy pozwala na to sytuacja, usuwa się całą zmianę z wąskim marginesem.
- Histopatologia - to badanie mikroskopowe, które potwierdza lub wyklucza nowotwór i określa jego typ.
- Ocena zaawansowania - przy głębszych zmianach lekarz może zlecić dalsze badania, w tym ocenę węzła wartowniczego.
W opisie histopatologicznym często pojawia się pojęcie Breslowa, czyli grubości nacieku w milimetrach. To ważny parametr, bo pomaga ocenić ryzyko rozsiewu i dobrać leczenie. Na twarzy dodatkowym elementem jest technika pobrania materiału i plan cięcia zgodny z liniami estetycznymi, ale w praktyce cel diagnostyczny ma pierwszeństwo przed efektem kosmetycznym. Jeśli lekarz ma wątpliwości, nie powinien opierać się na samym wyglądzie zmiany.
Po takim rozpoznaniu przechodzi się do leczenia, a tu lokalizacja na twarzy naprawdę ma znaczenie.
Jakie leczenie stosuje się najczęściej
Podstawą jest zabieg chirurgiczny. Wczesne zmiany usuwa się tak, żeby wyciąć całą chorobę z marginesem zdrowej tkanki, a później potwierdzić w badaniu mikroskopowym, czy brzegi są czyste. W obrębie twarzy plan zabiegu bywa trudniejszy niż na tułowiu, bo trzeba połączyć skuteczność onkologiczną z zachowaniem funkcji i wyglądu. Właśnie dlatego przy tej lokalizacji niekiedy wybiera się techniki oszczędzające tkankę.
| Metoda | Kiedy bywa stosowana | Co warto wiedzieć |
|---|---|---|
| Wycięcie chirurgiczne | Większość wczesnych czerniaków skóry | To standard leczenia i punkt wyjścia w większości przypadków |
| Mohs lub etapowe wycięcie | Wybrane zmiany na twarzy, szczególnie typu in situ lub lentigo maligna | Pozwala bardzo dokładnie ocenić brzegi i oszczędzić jak najwięcej zdrowej tkanki |
| Biopsja węzła wartowniczego | Gdy grubość i zaawansowanie zmiany spełniają wskazania | Pomaga ocenić, czy nowotwór zaczął szerzyć się drogą chłonną |
| Immunoterapia lub leczenie celowane | Choroba bardziej zaawansowana albo z przerzutami | Decyzję podejmuje zespół onkologiczny, a nie jeden specjalista w izolacji |
| Rekonstrukcja | Po większym wycięciu na nosie, policzku, powiece lub czole | Może obejmować prosty szew, płat miejscowy albo przeszczep skóry |
W przypadku twarzy często pojawia się jeszcze jedno pytanie: czy zabieg zostawi widoczną bliznę. Uczciwa odpowiedź brzmi: czasem tak, ale plan leczenia można tak dobrać, by ograniczyć zniszczenie tkanek i poprawić efekt końcowy. Z mojego punktu widzenia pacjent powinien wiedzieć od początku, że czasem trzeba wykonać dodatkową plastykę, a nie liczyć na jednorazowe, "idealne" wycięcie bez żadnych śladów.
Po leczeniu ważne staje się nie tylko gojenie, ale też to, jak szybko zareagujesz na kolejną zmianę lub objaw.
Co zrobić od razu i jak zmniejszyć ryzyko kolejnych zmian
Jeśli na twarzy pojawiło się coś nowego, zmienia się albo zaczyna krwawić, nie odkładałbym konsultacji na później. Najrozsądniejsze postępowanie jest proste: zrobić zdjęcie zmianie, zanotować od kiedy istnieje, umówić dermatologa lub chirurga onkologa i do czasu wizyty nie próbować jej usuwać na własną rękę. Nie używaj laseru, wymrażania ani preparatów "na przebarwienia", jeśli nie masz pewności, co to za zmiana.
- Przyspiesz wizytę, jeśli zmiana szybko rośnie, krwawi, strupieje albo owrzodziała.
- Nie ignoruj nowej plamy, która wyraźnie różni się od innych znamion na twarzy.
- Sprawdź też węzły chłonne pod żuchwą, na szyi i przed uchem, jeśli pojawia się guzowatość lub tkliwość.
- Chroń skórę codziennie filtrem SPF 30 lub wyższym, najlepiej szerokopasmowym.
- Noś kapelusz lub czapkę z daszkiem i ograniczaj opalanie w godzinach najmocniejszego UV.
Po usunięciu czerniaka kontrola nie jest formalnością. Najczęściej obejmuje oglądanie blizny, całej skóry i oceny węzłów chłonnych, a częstotliwość wizyt zależy od stadium wyjściowego. W praktyce największej uwagi wymaga zwykle pierwszy okres po rozpoznaniu, ale obserwacja może trwać długo, bo nowe ognisko albo nawrót nie zawsze pojawiają się od razu. Jeśli ktoś miał już czerniaka, ryzyko kolejnego nowotworu skóry jest wyższe, więc codzienna ochrona przeciwsłoneczna przestaje być dodatkiem, a staje się częścią leczenia.
Najbardziej praktyczna zasada jest prosta: lepiej ocenić jedną podejrzaną zmianę za wcześnie niż jedną za późno. Na twarzy szczególnie łatwo przeoczyć nowotwór, bo codziennie patrzymy na skórę z bliska i przyzwyczajamy się do subtelnych różnic, dlatego regularne samobadanie i szybka konsultacja przy każdej nowej lub zmieniającej się plamie mają realną wartość.