Najważniejsze fakty, które warto znać, zanim pojawią się powikłania
- Podwyższony cholesterol zwykle nie daje wyraźnych objawów. Brak dolegliwości nie oznacza, że wynik jest prawidłowy.
- Pierwsze sygnały często wynikają z miażdżycy, a nie z samego cholesterolu.
- Żółtawe guzki na powiekach, zgrubienia przy ścięgnach lub szarawa obwódka rogówki mogą sugerować postać rodzinną.
- Najpewniejszą odpowiedź daje lipidogram, czyli badanie krwi oceniające cholesterol całkowity, LDL, HDL i trójglicerydy.
- Na wynik warto zareagować wcześnie, bo ryzyko sercowo-naczyniowe rośnie po cichu przez lata.
Dlaczego podwyższony cholesterol zwykle nie daje objawów
To najważniejsza rzecz, od której zaczynam rozmowę z pacjentami: sam cholesterol nie boli. Organizm nie ma prostego „czujnika”, który uruchomiłby ból albo dyskomfort tylko dlatego, że stężenie lipidów we krwi wzrosło. Problem zaczyna się dopiero wtedy, gdy nadmiar LDL odkłada się w ścianach tętnic i stopniowo zwęża ich światło.
W praktyce oznacza to, że człowiek może czuć się dobrze przez długi czas, a mimo to mieć już proces, który zwiększa ryzyko zawału serca, udaru mózgu albo choroby tętnic kończyn dolnych. Z mojego punktu widzenia to właśnie dlatego czekanie na „jakieś sygnały z ciała” jest złudne i często spóźnione. W Polsce problem jest bardzo częsty i dotyczy około 60% dorosłych, ale wielu z nich dowiaduje się o nim dopiero przypadkiem.
Najprościej mówiąc: brak objawów nie wyklucza problemu, a pojawienie się objawów zwykle oznacza, że proces zaszedł już za daleko. Właśnie dlatego warto odróżnić prawdziwe sygnały alarmowe od dolegliwości, które tylko pośrednio wiążą się z cholesterolem.Jakie sygnały mogą pojawić się dopiero przy powikłaniach
Jeśli podwyższony cholesterol zdążył już przyspieszyć miażdżycę, objawy zależą od tego, które naczynia zostały zwężone. To nie są symptomy „samego cholesterolu”, tylko skutki jego długotrwałego działania na tętnice. Najczęściej dotyczą serca, mózgu i nóg.
| Sygnał | Co może oznaczać | Dlaczego nie warto czekać |
|---|---|---|
| Ucisk, ból lub pieczenie w klatce piersiowej przy wysiłku | Możliwa choroba wieńcowa i niedokrwienie serca | To może być pierwszy krok do zawału, zwłaszcza jeśli dolegliwość nawraca |
| Duszność i szybka męczliwość | Gorsze ukrwienie serca albo większy wysiłek narządu krążenia | Jeśli pojawiają się przy coraz mniejszym wysiłku, wymagają diagnostyki |
| Ból łydek podczas chodzenia, zimne stopy | Zwężenie tętnic kończyn dolnych | To klasyczny objaw choroby tętnic, a nie „zwykłego zmęczenia” |
| Nagłe zaburzenia mowy, widzenia, czucia lub siły w kończynie | Możliwy udar mózgu lub przemijający incydent niedokrwienny | To stan nagły i wymaga pilnej pomocy medycznej |
Jeśli dolegliwości pojawiają się podczas wysiłku i ustępują po odpoczynku, traktuję je jako czerwone światło, a nie coś do „obserwowania przez kilka tygodni”. Przy nagłym bólu w klatce piersiowej, jednostronnym niedowładzie, opadaniu kącika ust albo zaburzeniach mowy nie czeka się na wizytę kontrolną. To prowadzi nas do kolejnego ważnego pytania: kiedy cholesterol daje bardziej widoczne, choć nadal nieswoiste znaki na skórze i oczach.
Zmiany skórne i oczne, które czasem zdradzają problem
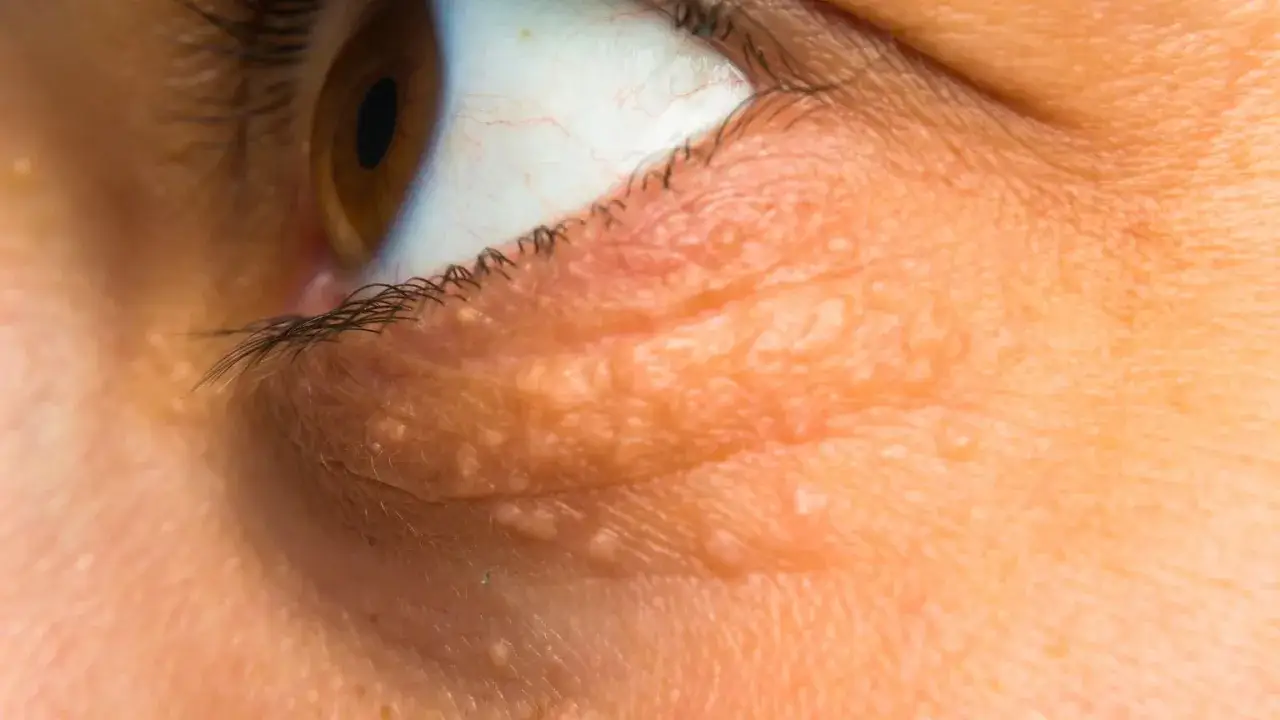
Tu pojawia się wyjątek od reguły „cholesterol nie daje objawów”. Niektóre osoby, zwłaszcza z hipercholesterolemią rodzinną, mają zmiany, które można zauważyć bez badania krwi. To jednak nadal nie jest dowód sam w sobie, tylko ważna wskazówka, szczególnie gdy pojawia się wcześnie albo występuje rodzinnie.
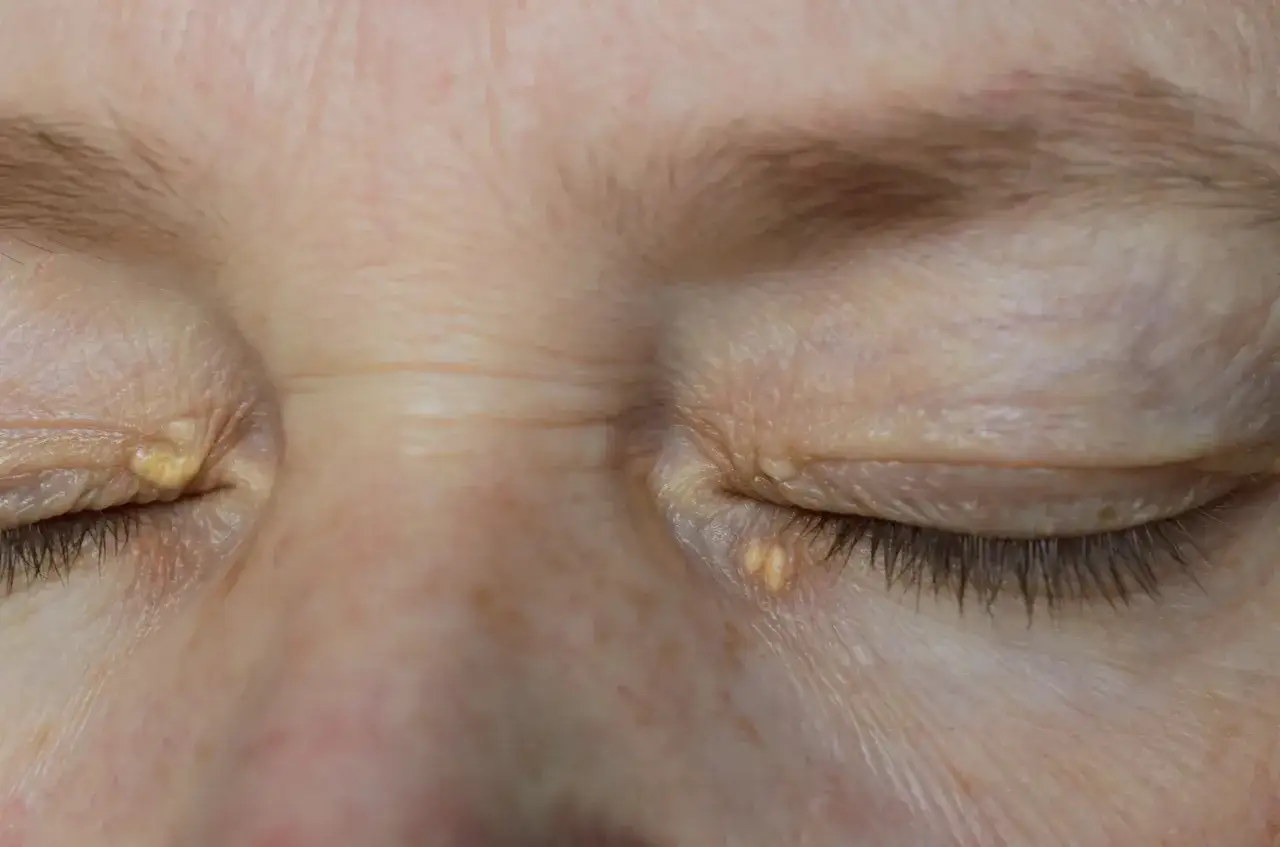
- Xanthelasma - żółtawe, miękkie złogi na powiekach. Nie zawsze oznaczają wysoki cholesterol, ale przy młodym wieku i dodatnim wywiadzie rodzinnym są bardzo podejrzane.
- Xanthomas ścięgniste - zgrubienia przy ścięgnach, najczęściej na ścięgnie Achillesa lub w okolicy dłoni. To jeden z bardziej charakterystycznych sygnałów cięższych zaburzeń lipidowych.
- Arcus cornealis - szarawa obwódka wokół rogówki. U osób starszych bywa przypadkowym znaleziskiem, ale u młodszych powinien skłonić do oceny lipidów.
Najważniejsze jest to, że te zmiany nie występują u każdego z podwyższonym cholesterolem. Jeśli jednak są obecne, szczególnie u osoby młodej, to dla mnie sygnał, by nie kończyć na oglądaniu skóry, tylko sprawdzić pełny profil lipidowy i historię rodzinną. A skoro już o tym mowa, warto wiedzieć, kto powinien zrobić badanie bez czekania na symptomy.
Kto powinien zbadać lipidogram bez czekania na symptomy
Na lipidogram nie czeka się wtedy, gdy organizm zaczyna boleć, tylko wtedy, gdy ryzyko jest już wyraźnie podwyższone. W praktyce pierwszeństwo mają osoby, które mają jeden lub kilka z poniższych czynników:
- wczesne zawały serca lub udary w rodzinie, zwłaszcza u rodziców lub rodzeństwa;
- nadciśnienie tętnicze;
- cukrzycę lub stan przedcukrzycowy;
- palenie tytoniu;
- nadwagę, szczególnie z otyłością brzuszną;
- małą aktywność fizyczną i dietę opartą na żywności wysokoprzetworzonej;
- niedoczynność tarczycy, choroby nerek albo inne schorzenia, które mogą wtórnie podnosić lipidy;
- wcześniej stwierdzony nieprawidłowy wynik cholesterolu.
Jeśli ktoś ma kilka z tych czynników, nie czekałbym na jakikolwiek ból czy osłabienie. Zamiast tego zlecałbym badanie profilu lipidowego, czyli oznaczenie cholesterolu całkowitego, LDL, HDL i trójglicerydów. To badanie daje dużo więcej niż samo patrzenie na samopoczucie, bo pokazuje ryzyko zanim pojawią się skutki kliniczne.
Właśnie dlatego kolejnym krokiem nie jest zgadywanie, tylko decyzja, co zrobić z wynikiem i jak realnie obniżyć ryzyko.
Co robić po wyniku i jak realnie obniżyć ryzyko
Jeżeli wynik jest podwyższony, najważniejsze jest nie to, żeby „poczuć się lepiej”, ale żeby zmniejszyć ryzyko na przyszłość. Z punktu widzenia praktyki najlepiej działa kilka równoległych ruchów, a nie jedna spektakularna zmiana.
- Omów wynik z lekarzem - sam LDL nie mówi wszystkiego. Liczy się też wiek, ciśnienie, palenie, cukrzyca, historia rodzinna i ogólne ryzyko sercowo-naczyniowe.
- Ogranicz tłuszcze trans i nadmiar tłuszczów nasyconych - najbardziej szkodzą żywność wysokoprzetworzona, fast food, wyroby cukiernicze i ciężkie, tłuste dania jedzone regularnie.
- Dodaj błonnik i produkty roślinne - warzywa, strączki, pełne ziarna, orzechy i nasiona pomagają poprawiać profil lipidowy.
- Ruszaj się regularnie - około 150 minut umiarkowanej aktywności tygodniowo to rozsądny punkt odniesienia, jeśli lekarz nie zaleci inaczej.
- Redukuj masę ciała, jeśli jest nadmiarowa - nawet niewielki spadek masy ciała potrafi poprawić parametry metaboliczne.
- Nie pal - palenie wyraźnie zwiększa ryzyko powikłań naczyniowych i osłabia korzyści z innych zmian.
- Stosuj leki zgodnie z zaleceniem - jeśli lekarz zaleci statynę lub inne leczenie obniżające LDL, nie warto samodzielnie go odstawiać tylko dlatego, że nie ma objawów.
Przy zmianach stylu życia i leczeniu liczy się cierpliwość: kontrolę wyników zwykle planuje się po kilku tygodniach albo zgodnie z terminem ustalonym przez lekarza. Nie oczekuję tu natychmiastowego „odczucia” w ciele, bo cholesterol jest problemem cichym, a poprawa ma przede wszystkim zmniejszyć ryzyko zawału i udaru. To naturalnie prowadzi do ostatniej rzeczy, którą warto zapamiętać.
Dlaczego nie warto czekać, aż ciało samo da alarm
Najbardziej mylące w cholesterolu jest to, że przez długi czas nie robi żadnego wrażenia. Człowiek czuje się zdrowo, a jednocześnie w tętnicach może już toczyć się proces, który za kilka lat skończy się powikłaniem. Właśnie dlatego najbardziej sensowna strategia to nie obserwowanie objawów, tylko regularne badanie i wczesna reakcja.
Jeśli w rodzinie były wczesne zawały, jeśli pojawiły się zmiany na powiekach, jeśli wynik lipidogramu już kiedyś był podwyższony albo jeśli masz kilka czynników ryzyka naraz, nie odkładaj diagnostyki. A gdy pojawia się ból w klatce piersiowej, nagła duszność, zaburzenia mowy, opadnięcie kącika ust albo jednostronny niedowład, traktuj to jak stan nagły. W takich sytuacjach nie chodzi już o cholesterol sam w sobie, tylko o możliwe powikłanie, które wymaga pilnej pomocy.
Najkrótsza odpowiedź brzmi więc tak: podwyższony cholesterol najczęściej nie daje objawów, dlatego nie czeka się na sygnały z ciała, tylko sprawdza lipidogram i reaguje zanim pojawi się choroba naczyń.