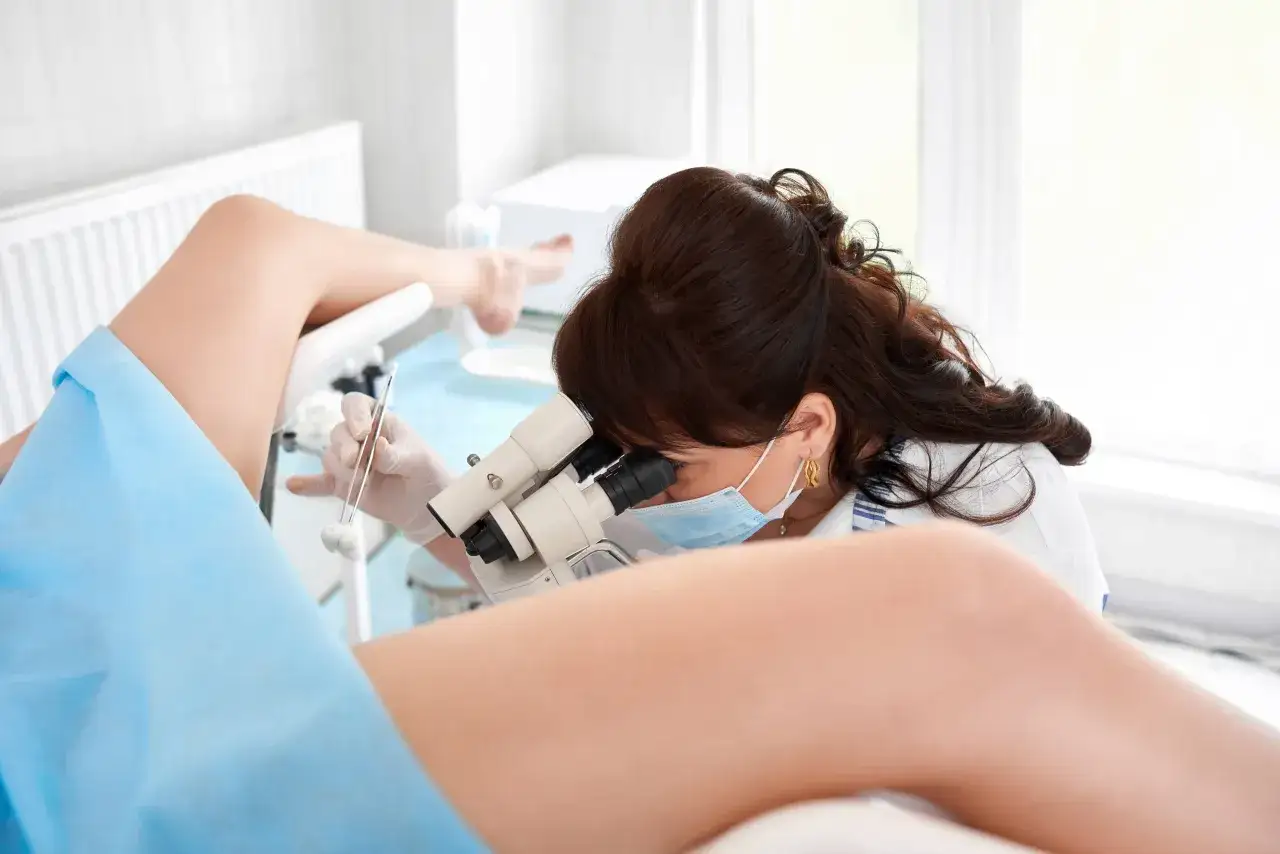
Kolposkopia co to? To badanie ginekologiczne, w którym lekarz ogląda szyjkę macicy, pochwę i srom przez kolposkop, czyli specjalny przyrząd optyczny z powiększeniem. Najczęściej zleca się je po nieprawidłowej cytologii albo dodatnim teście HPV, bo pozwala dokładniej ocenić zmiany i zdecydować, czy potrzebna jest biopsja. Poniżej wyjaśniam, jak badanie wygląda, jak się do niego przygotować i co zwykle oznacza wynik.
Najkrócej, to badanie pomaga obejrzeć szyjkę macicy w powiększeniu i sprawdzić, czy trzeba pobrać wycinek
- Kolposkopia nie jest leczeniem, tylko precyzyjniejszą diagnostyką.
- Najczęściej wykonuje się ją po nieprawidłowej cytologii, dodatnim HPV lub przy niepokojących objawach.
- Badanie zwykle trwa kilkanaście minut i odbywa się ambulatoryjnie.
- W trakcie lekarz może użyć kwasu octowego i płynu Lugola, aby lepiej uwidocznić zmiany.
- Biopsja nie oznacza od razu raka, tylko pobranie materiału do oceny histopatologicznej.
- W programach profilaktycznych NFZ badania związane z diagnostyką szyjki macicy są bezpłatne.
Czym jest kolposkopia i co pokazuje lekarzowi
Kolposkopia to dokładne obejrzenie szyjki macicy, pochwy i sromu w powiększeniu. Narodowy Instytut Onkologii opisuje ją jako badanie wykonywane z użyciem powiększenia 5-40x, z próbą octową i próbą z płynem Lugola, które pomagają wychwycić obszary wyglądające inaczej niż zdrowa tkanka. W praktyce lekarz nie szuka tylko „zmian” w ogólnym sensie, ale konkretnych miejsc, które wymagają bliższego sprawdzenia lub pobrania wycinka.
Ja patrzę na to badanie jak na etap porządkujący niejasny wynik wcześniejszego screeningu. Cytologia i test HPV podpowiadają, że trzeba zajrzeć dokładniej, a kolposkopia pozwala zobaczyć, gdzie dokładnie znajduje się problem i jak duży może być jego zakres. To ważne, bo sama nazwa brzmi groźnie, ale samo badanie ma przede wszystkim dać lekarzowi lepszy obraz sytuacji. Dzięki temu łatwiej odróżnić zmianę wymagającą obserwacji od takiej, którą trzeba potwierdzić histopatologicznie.
Jeśli chcesz szybko uchwycić różnicę, kolposkopia nie zastępuje cytologii ani testu HPV, tylko je uzupełnia. Cytologia i HPV odpowiadają na pytanie, czy jest sygnał ostrzegawczy, a kolposkopia pokazuje, gdzie ten sygnał ma swoje źródło. To prowadzi wprost do pytania, kiedy lekarz faktycznie po nią sięga.
Kiedy lekarz zleca to badanie
Najczęstszy scenariusz jest prosty: po nieprawidłowej cytologii albo dodatnim wyniku HPV lekarz kieruje pacjentkę na dalszą diagnostykę. Jak podaje NFZ, przy zmianach dysplastycznych dalszym krokiem może być badanie kolposkopowe albo kolposkopia z pobraniem wycinka do badania histopatologicznego. To nie oznacza jeszcze choroby nowotworowej, ale oznacza, że zwykła obserwacja już nie wystarcza.
Kolposkopia bywa też zlecana przy objawach, które wymagają wyjaśnienia: krwawieniach kontaktowych, plamieniach między miesiączkami albo niepokojącym wyglądzie szyjki macicy w badaniu ginekologicznym. Czasem służy także do kontroli po leczeniu zmian przedrakowych, żeby sprawdzić, czy wszystko goi się prawidłowo i czy nie ma nawrotu nieprawidłowych komórek. W tym sensie to badanie ma znaczenie nie tylko diagnostyczne, ale też kontrolne.
| Badanie | Po co się je robi | Co daje w praktyce |
|---|---|---|
| Cytologia | Ocena komórek pobranych z szyjki macicy | Pokazuje, czy w komórkach są nieprawidłowości wymagające dalszej diagnostyki |
| Test HPV | Sprawdzenie obecności wysokoonkogennych typów wirusa | Pomaga ocenić ryzyko zmian przednowotworowych |
| Kolposkopia | Dokładne obejrzenie szyjki macicy, pochwy i sromu w powiększeniu | Wskazuje podejrzane miejsca i pozwala pobrać biopsję celowaną |
Ta kolejność nie jest przypadkowa: najpierw screening, potem oglądanie w powiększeniu, a dopiero na końcu ewentualny wycinek. Właśnie dlatego kolposkopia jest takim ważnym łącznikiem między badaniem przesiewowym a leczeniem. A skoro wiadomo już, kiedy się ją zleca, czas zobaczyć, jak wygląda sama procedura.
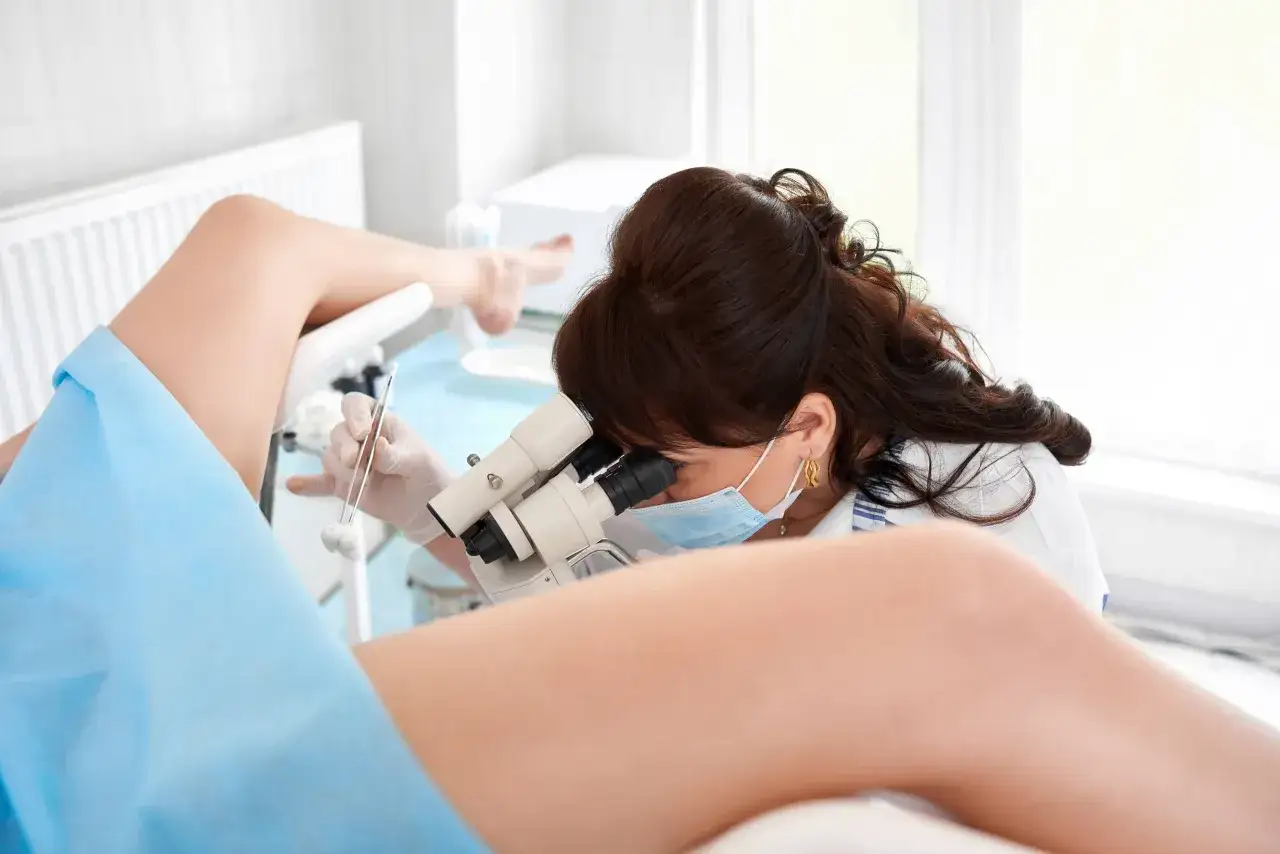
Jak przebiega badanie krok po kroku
Badanie zwykle odbywa się w gabinecie lub poradni i trwa około 15-20 minut. Pacjentka układa się tak samo jak przy zwykłym badaniu ginekologicznym, a lekarz zakłada wziernik, żeby uwidocznić szyjkę macicy. Sam kolposkop nie wchodzi do pochwy, tylko pozostaje przy jej wejściu i daje powiększony obraz badanej okolicy.
Następnie lekarz ogląda tkanki w świetle urządzenia i nakłada na szyjkę macicy specjalne płyny. Kwas octowy pomaga uwidocznić obszary, które wyglądają inaczej niż otaczająca tkanka, a płyn Lugola służy do próby Schillera, czyli dodatkowej oceny wyglądu nabłonka. To moment, w którym część kobiet odczuwa lekkie szczypanie albo pieczenie, ale zwykle trwa to krótko.
Jeśli lekarz zobaczy podejrzany fragment, może od razu pobrać mały wycinek. Wtedy pojawia się krótkie ukłucie, ciągnięcie albo kłucie, ale najczęściej to uczucie jest krótkotrwałe i dobrze tolerowane. W praktyce największy dyskomfort często powoduje sam wziernik, a nie kolposkop. Badanie jest z reguły ambulatoryjne, więc po wszystkim wraca się do domu tego samego dnia.
Trzeba też pamiętać o ograniczeniach. Każda procedura medyczna ma swoje ryzyko, choć w przypadku kolposkopii jest ono niewielkie. Rzadko mogą wystąpić infekcja pochwy albo silniejsze krwawienie, dlatego po biopsji warto uważnie obserwować organizm i nie lekceważyć niepokojących objawów. To prowadzi naturalnie do przygotowania, które naprawdę potrafi ułatwić całe badanie.
Jak się przygotować, żeby badanie miało sens
Najważniejsza zasada jest prosta: kolposkopię najlepiej planować poza miesiączką. Jeśli pojawia się krwawienie lub plamienie, termin zwykle trzeba przesunąć, bo krew utrudnia ocenę obrazu i może zafałszować widoczność zmian. W praktyce dobrze też skontaktować się z gabinetem wcześniej, jeśli cykl jest nieregularny albo jeśli ostatnio występowały plamienia.
Przed wizytą zwykle warto zachować 1-2 dni wstrzemięźliwości seksualnej, a przez kilka dni nie stosować leków dopochwowych, kremów ani irygacji, o ile lekarz nie zaleci inaczej. To drobiazgi, ale mają znaczenie, bo wszelkie preparaty miejscowe mogą zmienić wygląd błony śluzowej. Jeśli badanie ma być połączone z biopsją lub innym zabiegiem, lekarz może podać dodatkowe zalecenia dotyczące leków przeciwkrzepliwych czy przyjmowania środków przeciwbólowych.
Warto zabrać wcześniejsze wyniki: cytologię, wynik HPV, opis poprzedniej kolposkopii, a jeśli była wykonywana, także histopatologię. Przydaje się też lista przyjmowanych leków i informacja o alergiach. W części przypadków nie trzeba być na czczo, ale jeśli planowane jest znieczulenie lub bardziej rozbudowany zabieg, zasady mogą się zmienić, więc tu zawsze liczą się instrukcje z konkretnej placówki.To jest właśnie ten moment, w którym dobrze przygotowana pacjentka oszczędza sobie stresu i lekarzowi zbędnych wątpliwości. Dobrze zebrana dokumentacja i prawidłowy termin badania często robią większą różnicę, niż się wydaje. Następny krok to już odczytanie wyniku.
Jak rozumieć wynik i co dzieje się dalej
Jeśli w czasie badania nie widać nieprawidłowych komórek, lekarz zwykle informuje o tym od razu. Po biopsji trzeba jednak poczekać dłużej, najczęściej kilka tygodni, a w praktyce około 4-8 tygodni, aż materiał zostanie oceniony w laboratorium. To właśnie wynik histopatologiczny daje najbardziej precyzyjną odpowiedź, z czym naprawdę mamy do czynienia.
Wynik prawidłowy oznacza, że nie wykryto zmian wymagających leczenia, ale nie zwalnia z dalszej profilaktyki. Kontrole cytologiczne i HPV nadal mają sens, bo stan szyjki macicy może się zmieniać z czasem. Wynik nieprawidłowy nie musi oznaczać raka. Najczęściej opisuje się go pojęciami CIN 1, CIN 2, CIN 3 albo CGIN, czyli zmianami o różnym stopniu ryzyka i różnym tempie dalszego postępowania.
| Wynik | Co zwykle oznacza | Co dalej |
|---|---|---|
| Prawidłowy | Nie wykryto zmian niepokojących | Kontrola zgodnie z zaleceniami lekarza |
| CIN 1 | Zmiany małego stopnia, zwykle niskie ryzyko | Najczęściej obserwacja lub kontrolna cytologia/kolposkopia |
| CIN 2 | Zmiany średniego stopnia | Kontrola albo leczenie usuwające zmiany |
| CIN 3 lub CGIN | Zmiany wysokiego stopnia | Zwykle leczenie usuwające zmienioną tkankę |
Po biopsji przez kilka dni może pojawić się lekkie krwawienie, ciemna wydzielina albo ból podobny do miesiączkowego. Zwykle zaleca się wtedy podpaski zamiast tamponów, a także czasowe wstrzymanie współżycia, dopochwowych preparatów i intensywnego wysiłku, jeśli lekarz wyraźnie tak zaleci. Jeśli pojawi się gorączka, przykry zapach wydzieliny, silny ból albo obfite krwawienie, trzeba skontaktować się z placówką. To nie są objawy, które warto przeczekać.
Warto też pamiętać o jednym: kolposkopia sama w sobie nie rozstrzyga wszystkiego. Jej zadaniem jest wskazać, czy potrzebne jest leczenie, obserwacja czy dalsza diagnostyka. Dlatego czasem wynik jest spokojny, a czasem prowadzi do kolejnego kroku, ale w obu sytuacjach badanie pełni ważną rolę porządkującą. I właśnie tu dochodzimy do praktyki w polskich warunkach.
Dlaczego to badanie bywa ważnym mostem między screeningiem a leczeniem
W Polsce kolposkopia jest częścią dobrze znanej ścieżki diagnostycznej w kierunku raka szyjki macicy. W programach profilaktycznych NFZ badania związane z tą diagnostyką są bezpłatne, a dalsze postępowanie zależy od wyniku cytologii, HPV i oceny ginekologa. To ważne, bo wiele kobiet odkłada wizytę z obawy przed samym badaniem, a w rzeczywistości szybka diagnostyka daje największą szansę na spokojne, skuteczne leczenie albo na zwykłe wykluczenie problemu.
Jeśli mam zostawić jedną praktyczną myśl, byłaby taka: kolposkopia nie jest wyrokiem, tylko narzędziem porządkującym niejasny wynik. Czasem kończy się na uspokajającym „wszystko wygląda prawidłowo”, czasem na biopsji, a czasem na leczeniu zmian przedrakowych, zanim staną się poważniejszym problemem. To właśnie dlatego warto traktować ją serio, ale bez paniki.
Jeżeli lekarz kieruje na takie badanie, najlepiej potraktować termin jako element profilaktyki, a nie jako coś, co można „odłożyć na później”. W badaniach szyjki macicy największą różnicę robi nie dramatyzowanie, tylko terminowość, dobre przygotowanie i trzymanie się zaleceń po badaniu.