Chłoniak w zaawansowanym stadium nie prowadzi do jednego, identycznego scenariusza końca choroby. Pytanie o to, jak umiera się na chłoniaka, zwykle dotyczy nie samej chwili zgonu, ale tego, co dzieje się wcześniej: narastającego osłabienia, duszności, infekcji, bólu, spadku apetytu i zmian świadomości. Poniżej wyjaśniam to spokojnie i konkretnie, tak żeby łatwiej było zrozumieć przebieg ostatniego etapu choroby i wiedzieć, kiedy potrzebna jest pilna pomoc.
Najważniejsze informacje w skrócie
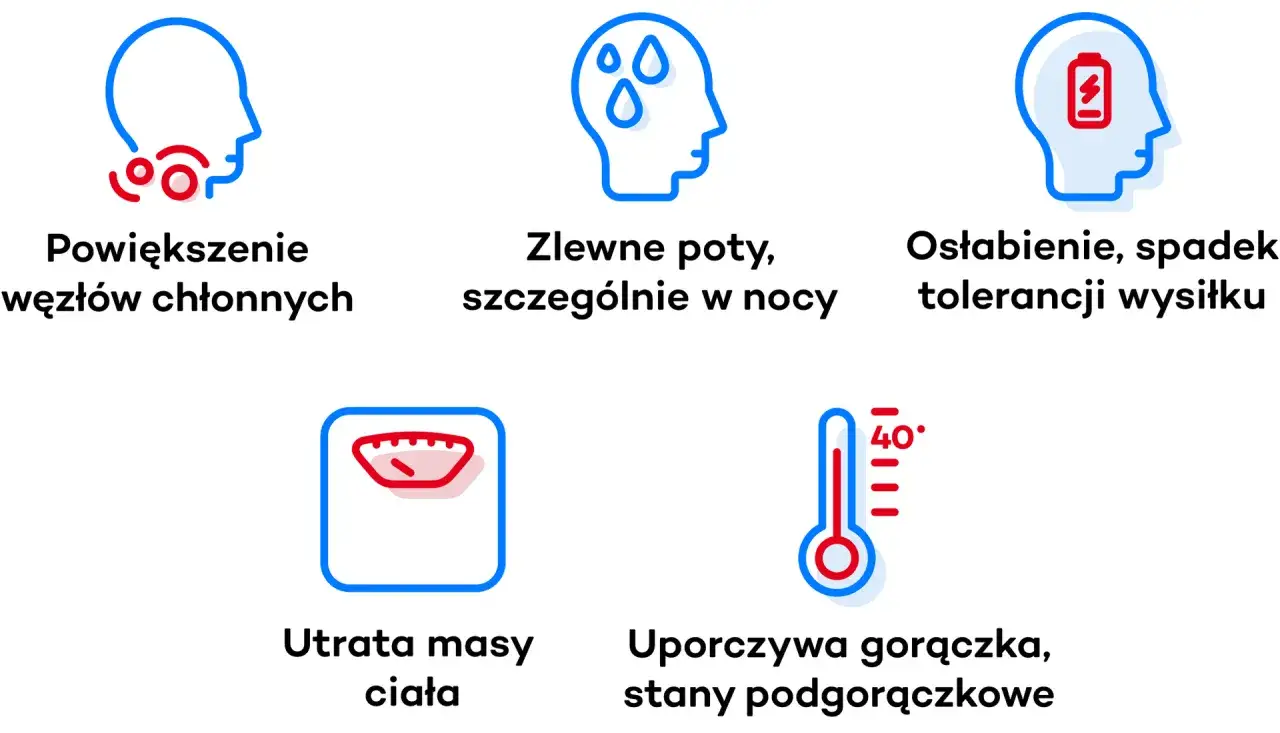
- Ostatni etap chłoniaka zwykle rozwija się stopniowo, ale tempo zależy od typu nowotworu i reakcji na leczenie.
- Najczęstsze problemy to wyniszczenie, duszność, nawracające zakażenia, anemia, krwawienia i splątanie.
- Zgon najczęściej wynika z powikłań choroby, takich jak ciężka infekcja, niewydolność narządów albo niewydolność oddechowa.
- Silny ból nie musi dominować, jeśli dobrze działa opieka paliatywna i leczenie objawowe.
- Alarmowe są nagła duszność, krwawienie, wysoka gorączka, drgawki i gwałtowne zaburzenia świadomości.
- Hospicjum domowe i opieka paliatywna są po to, by zmniejszyć cierpienie, a nie tylko „czekać na koniec”.
Co dzieje się w organizmie, gdy chłoniak wchodzi w ostatni etap
Patrzę na to wprost: końcówka choroby nowotworowej układu chłonnego nie jest jedną chwilą, tylko procesem, w którym organizm coraz gorzej radzi sobie z obciążeniem. Najczęściej nie chodzi o sam guz, ale o cały łańcuch skutków - naciekanie narządów, spadek odporności, zaburzenia krwiotworzenia i stopniowe wyniszczanie. W praktyce przebieg zależy od tego, czy chłoniak jest agresywny, czy wolno rosnący, oraz które narządy zostały zajęte.
| Typ sytuacji | Co zwykle się dzieje | Jak to się objawia |
|---|---|---|
| Chłoniak agresywny | Choroba może pogarszać się szybko, czasem w ciągu tygodni | Nagłe osłabienie, szybka utrata masy ciała, duszność, gorączka, spadek wydolności |
| Chłoniak indolentny, czyli wolno rosnący | Stan bywa długo względnie stabilny, po czym następuje wyraźne załamanie | Fale lepszego i gorszego samopoczucia, narastająca męczliwość, nawracające objawy ogólne |
| Zajęcie szpiku kostnego | Organizm produkuje mniej prawidłowych krwinek | Anemia, skłonność do infekcji, łatwe siniaczenie i krwawienia |
| Zajęcie klatki piersiowej lub opłucnej | Rosnący guz albo płyn utrudnia oddychanie | Duszność, kaszel, ucisk w klatce piersiowej, szybkie męczenie się |
| Zajęcie wątroby, nerek lub ośrodkowego układu nerwowego | Pojawia się niewydolność narządowa lub zaburzenia metaboliczne | Splątanie, senność, nudności, obrzęki, żółtaczka, spadek ilości moczu |
To ważne, bo rodzina często spodziewa się jednego wyraźnego „momentu przełomu”, a w rzeczywistości widzi narastające ograniczenia: coraz mniej sił, coraz mniej jedzenia, więcej snu, częstsze infekcje i trudniejszy kontakt. I właśnie na tym tle najlepiej widać, czego można się spodziewać w ostatnich tygodniach i dniach.
Jakie objawy zwykle narastają przed końcem choroby
W ostatniej fazie chłoniaka objawy rzadko pojawiają się w oderwaniu od siebie. Najpierw zwykle skraca się „zapas energii” na codzienne czynności, a potem dołączają problemy oddechowe, krwawienia albo zaburzenia świadomości. Nie każdy chory przechodzi przez wszystkie te etapy, ale pewien układ objawów powtarza się bardzo często.
| Objaw | Co może oznaczać | Dlaczego ma znaczenie |
|---|---|---|
| Skrajne osłabienie i senność | Organizm ma coraz mniej rezerw | Chory potrzebuje więcej odpoczynku i częściej nie daje rady wstać z łóżka |
| Brak apetytu i chudnięcie | Wyniszczenie nowotworowe i spadek zapotrzebowania organizmu | Na siłę jedzenie zwykle nie poprawia samopoczucia, ważniejszy staje się komfort |
| Duszność | Płyn w opłucnej, naciek w płucach, ucisk w klatce piersiowej albo anemia | To jeden z najbardziej obciążających objawów, ale często da się go łagodzić |
| Gorączka, dreszcze, częste zakażenia | Spadek odporności, neutropenia, czasem rozwijająca się infekcja | U chorego na chłoniaka infekcja potrafi pogorszyć stan bardzo szybko |
| Siniaki i krwawienia | Małopłytkowość, czyli zbyt mała liczba płytek krwi | Nawet niewielkie urazy mogą powodować dłuższe krwawienie |
| Splątanie, niepokój, senność, odmienny kontakt | Niewydolność narządów, odwodnienie, infekcja, zaburzenia metaboliczne | To często sygnał, że choroba weszła w bardzo zaawansowaną fazę |
W ostatnich dniach życia obraz bywa bardziej charakterystyczny: chory śpi niemal przez cały czas, je i pije bardzo mało, oddech staje się nieregularny, a dłonie i stopy mogą być chłodne. Według Cancer Research UK taki przebieg jest bardzo indywidualny, ale właśnie te zmiany najczęściej zwracają uwagę bliskich.
Z czego najczęściej dochodzi do zgonu przy chłoniaku
Nie ma jednego mechanizmu, który tłumaczy każdy przypadek. Najczęściej nakładają się na siebie kilka procesów: choroba zajmuje ważne narządy, odporność przestaje działać prawidłowo, a organizm słabnie z dnia na dzień. W praktyce to zwykle nie jest „jedna przyczyna”, tylko splot niewydolności, infekcji i wyniszczenia.
- Ciężka infekcja lub sepsa - przy obniżonej odporności nawet pozornie zwykłe zakażenie może bardzo szybko stać się groźne dla życia.
- Niewydolność oddechowa - duszność może nasilać się przez naciek w płucach, ucisk w klatce piersiowej lub płyn w jamie opłucnej.
- Niewydolność narządowa - gdy chłoniak zajmuje wątrobę, nerki albo ośrodkowy układ nerwowy, organizm przestaje utrzymywać równowagę metaboliczną.
- Krwawienie - przy małopłytkowości krwawienie może być trudniejsze do opanowania, zwłaszcza jeśli dojdzie do urazu albo zajęcia przewodu pokarmowego.
- Wyniszczenie nowotworowe - człowiek przestaje przyjmować wystarczająco dużo płynów i pokarmu, traci mięśnie i siły do podtrzymywania podstawowych funkcji.
To dlatego tak ważne jest, by nie oceniać tej choroby wyłącznie przez pryzmat „samego guza”. W zaawansowanym chłoniaku decyduje cały stan organizmu. Z tego wynika kolejne pytanie, które bliscy zadają najczęściej: czy taki koniec musi boleć i czy da się go łagodzić.
Czy ostatnie dni muszą oznaczać silny ból i duszność
Nie muszą, choć bez wsparcia objawy mogą być bardzo dokuczliwe. Dobrze prowadzona opieka objawowa naprawdę robi różnicę. Jak podaje Narodowy Portal Onkologiczny, opieka paliatywna może działać równolegle z leczeniem przyczynowym i służy łagodzeniu bólu, duszności, nudności oraz zmęczenia.
W praktyce najwięcej daje połączenie kilku prostych, ale dobrze dobranych działań. U części chorych potrzebne są opioidy przeciwbólowe, bo łagodzą nie tylko ból, ale też uczucie duszności. Pomagają również leki przeciwwymiotne, przeciwlękowe, czasem steroidy zmniejszające ucisk lub obrzęk. Nie zawsze największą ulgę daje tlen - czasem ważniejsze są pozycja półsiedząca, spokojne otoczenie, nawilżanie ust, kontrola lęku i dobra organizacja leków.
- Ból - zwykle da się wyraźnie zmniejszyć po dobraniu odpowiednich dawek leków.
- Duszność - wymaga oceny przyczyny, a nie tylko „przeczekania” objawu.
- Nudności i brak apetytu - można łagodzić, choć w ostatnich dniach nie zawsze da się przywrócić normalne jedzenie.
- Lęk i niepokój - część objawów jest nasilana przez strach, dlatego wsparcie emocjonalne ma realną wartość kliniczną.
- Suchość w ustach i trudności z połykaniem - wymagają regularnej pielęgnacji, a nie nacisku na jedzenie „na siłę”.
Ja zwykle tłumaczę rodzinom, że celem nie jest już „dopchnąć” organizm dodatkowymi płynami czy posiłkami za wszelką cenę, tylko utrzymać możliwie największy komfort. Na tym etapie mniej znaczy czasem więcej - pod warunkiem, że leczenie objawowe jest prowadzone rozsądnie i pod kontrolą zespołu medycznego.
Kiedy trzeba działać natychmiast
W końcowej fazie chłoniaka są objawy, których nie warto obserwować „do jutra”. Jeśli pacjent jest pod opieką hospicjum domowego, najlepiej od razu zadzwonić do zespołu prowadzącego. Jeśli sytuacja wygląda na zagrożenie życia, potrzebna jest pilna pomoc doraźna. Nie chodzi o panikę, tylko o szybkie wychwycenie momentu, w którym organizm przestaje kompensować problem.
- nagła, nasilona duszność albo sinienie ust;
- obfite krwawienie z nosa, przewodu pokarmowego lub dróg moczowych;
- wysoka gorączka, dreszcze i wyraźne osłabienie u osoby z obniżoną odpornością;
- nowe splątanie, bełkotliwa mowa, drgawki lub utrata kontaktu;
- nagły ból w klatce piersiowej, silny ucisk albo problemy z oddychaniem;
- brak możliwości picia i połykania leków z szybkim pogorszeniem stanu ogólnego;
- bardzo mała ilość moczu, narastająca senność i objawy odwodnienia.
To właśnie w takich sytuacjach bliscy często czują największą bezradność, bo nie wiedzą, czy czekać, czy jechać do szpitala. Moja praktyczna rada jest prosta: jeśli objaw jest nagły, wyraźnie nowy albo szybko narasta, lepiej skontaktować się z lekarzem od razu niż żałować zwłoki.

Jak wygląda opieka paliatywna i hospicjum w ostatnim etapie chłoniaka
Hospicjum domowe to w Polsce jedna z najbardziej praktycznych form wsparcia dla chorego z zaawansowanym nowotworem. Narodowy Portal Onkologiczny opisuje je jako opiekę w domu pacjenta, opartą na regularnych wizytach zespołu medycznego i kontakcie telefonicznym w nagłych sytuacjach. To ważne, bo dla wielu rodzin możliwość pozostania w domu ma ogromne znaczenie psychiczne i organizacyjne.
Ja traktuję opiekę paliatywną jako rozszerzenie leczenia, a nie jego „zakończenie”. Jej zadaniem jest zmniejszenie cierpienia, uporządkowanie leków, wsparcie chorego i odciążenie bliskich. W dobrze prowadzonej opiece ktoś ocenia ból, duszność, nudności, lęk, potrzeby pielęgnacyjne i to, czy potrzebny jest sprzęt medyczny, na przykład koncentrator tlenu albo łóżko rehabilitacyjne.
Rodzina zwykle zyskuje trzy rzeczy, które są naprawdę cenne: jasny plan postępowania, możliwość szybkiego kontaktu w razie pogorszenia i świadomość, że objawy są prowadzone profesjonalnie. To nie usuwa całego ciężaru sytuacji, ale usuwa chaos. A w ostatnim etapie choroby właśnie chaos bywa jednym z najtrudniejszych elementów.
Co warto zapamiętać, gdy chłoniak jest już bardzo zaawansowany
W zaawansowanym chłoniaku umieranie zwykle nie wygląda jak jeden dramatyczny moment, tylko jak stopniowe wyłączanie się kolejnych funkcji organizmu. Najpierw pojawia się wyczerpanie, potem częstsze infekcje, duszność, mniejszy kontakt i senność, a w końcu organizm przestaje utrzymywać podstawową równowagę. To trudne do oglądania, ale nie znaczy, że chory musi cierpieć bez kontroli.
Najważniejsze jest dziś nie tyle szukanie „jednej odpowiedzi”, ile szybkie zapewnienie komfortu, reagowanie na alarmowe objawy i korzystanie z opieki paliatywnej bez zwlekania. Jeśli stan chorego wyraźnie się pogarsza, lekarz, hospicjum domowe albo zespół prowadzący leczenie powinien wiedzieć o tym od razu. Nie wszystko da się zatrzymać, ale bardzo wiele da się złagodzić.
Jeśli rodzina ma wątpliwości, warto pytać konkretnie: co jest teraz najbardziej prawdopodobne, czego się spodziewać w najbliższych dniach i jakie leki powinny być pod ręką. Taka rozmowa często daje więcej spokoju niż próba samodzielnego domyślania się, jak będzie przebiegał ostatni etap choroby.